Leczenie rozlanej stwardnienia płuc płuc. Podstawna pneumoskleroza: przyczyny, objawy, leczenie.
- Patogeneza i rodzaje chorób
- Objawy kliniczne choroby
- Terapia pneumosklerozy wnękowej
Niektórych interesuje pytanie: pneumoskleroza wnękowa– co to jest? Jakie są przyczyny jego wystąpienia i jakie jest niebezpieczeństwo?
Pneumoskleroza wnękowa jest chorobą, która rozwija się w wyniku działania czynniki patologiczne, podczas gdy tkanka płuc rośnie i zostaje zastąpiona tkanką łączną, tracąc swoją funkcję.
Patologiczny obszar narządu ulega deformacji, staje się gęstszy i marszczy się. Choroba ta występuje u osób w każdym wieku, jednak najbardziej podatna na nią jest populacja mężczyzn.
 Czynniki etiologiczne w rozwoju choroby Wnękowy typ pneumosklerozy może objawiać się jako oznaka pewnych chorób lub jako ich wynik. Choroba pojawia się w wyniku działania różne powody
Czynniki etiologiczne w rozwoju choroby Wnękowy typ pneumosklerozy może objawiać się jako oznaka pewnych chorób lub jako ich wynik. Choroba pojawia się w wyniku działania różne powody
- , z których najczęstsze to:
- czynniki zakaźne, które dostają się do tkanki płucnej i wywołują rozwój procesu zapalnego: wirusy, grzyby, gruźlica;
- przewlekłe zapalenie oskrzeli i otaczających tkanek, długotrwałe obturacyjne choroby płuc;
- choroby, które rozwijają się w wyniku negatywnych czynników przemysłowych, promieniowania, wdychania pyłu lub różnych gazów;
- procesy zapalne pochodzenia alergicznego;
- choroba Becka, która występuje w postaci płucnej; urazy klatka piersiowa
- i tkankę płuc powstałą z ran penetrujących;
dziedziczne choroby płuc. Nieprawidłowo przepisana i nieskuteczna terapia wymienionych chorób występujących w ostrym lub postać przewlekła , może wywołać rozwój pneumosklerozy. Przyczynia się do tego brak krążenia krwi w kręgu płucnym, który występuje, gdy komory serca ulegają niewydolności, zwężeniu ich jamy lub tworzeniu się skrzepów krwi w sercu. tętnica płucna . Stany immunosupresyjne również przyczyniają się do postępu choroby. Ponadto choroba ta może rozwinąć się po ekspozycji na promieniowanie jonizujące lub biorąc leki pneumotropowe leki
 Pneumoskleroza rozwija się, jeśli terapia procesu zapalnego występującego w układzie oddechowym zostanie przepisana nieprawidłowo lub leczenie nie zostanie zakończone. Wtedy przywrócenie tkanki płucnej nie następuje w pełni. Rozpoczyna się wzrost tkanki łącznej w postaci blizn, co prowadzi do zmniejszenia światła pęcherzyków płucnych. Według statystyk wnękowa postać pneumosklerozy rozwija się najczęściej u pacjentów, którzy przeszli zapalenie płuc spowodowane przez zakażenia gronkowcowe. Jednocześnie w tkance płucnej stwierdzono obecność ropni i obszarów z martwymi komórkami, w miejscu których po zagojeniu wyrosła tkanka łączna.
Pneumoskleroza rozwija się, jeśli terapia procesu zapalnego występującego w układzie oddechowym zostanie przepisana nieprawidłowo lub leczenie nie zostanie zakończone. Wtedy przywrócenie tkanki płucnej nie następuje w pełni. Rozpoczyna się wzrost tkanki łącznej w postaci blizn, co prowadzi do zmniejszenia światła pęcherzyków płucnych. Według statystyk wnękowa postać pneumosklerozy rozwija się najczęściej u pacjentów, którzy przeszli zapalenie płuc spowodowane przez zakażenia gronkowcowe. Jednocześnie w tkance płucnej stwierdzono obecność ropni i obszarów z martwymi komórkami, w miejscu których po zagojeniu wyrosła tkanka łączna.
Kiedy pneumoskleroza rozwija się wraz z gruźlicą płuc, tkanka łączna wokół blizn rośnie w tkance płuc i tworzy się rozedma płuc. W wyniku przewlekłego zapalenia oskrzeli rozwija się zapalenie płuc okołozrazikowe i okołooskrzelowe. Ze względu na regularny proces zapalny w opłucnej i stały stan ucisku tkanki płucnej, w wyniku ciśnienia wysięku może rozwinąć się pleurogenna pneumoskleroza.
Proces patologiczny powstaje w wyniku upośledzenia wentylacji w płucach, zaburzeń w krążeniu płucnym i układ sercowo-naczyniowy. Następuje zastój limfy, tkanka pęcherzykowa zostaje zastąpiona tkanką łączną.
 Czynnikami towarzyszącymi powstawaniu procesu patologicznego są:
Czynnikami towarzyszącymi powstawaniu procesu patologicznego są:
- zapalenie płuc w płucach ostry przebieg który nie otrzymał skutecznego leczenia;
- przewlekłe choroby oskrzeli;
- zastój limfy w tkance płucnej spowodowany niewydolnością serca i patologią zastawka mitralna;
- niedodma;
- urazy klatki piersiowej;
- choroby tkanki łącznej;
- efekt jonizacji radioaktywnej;
- wpływ bojowych środków chemicznych na płuca;
- przyjmowanie leków takich jak Apressin;
- idiopatyczne zapalenie pęcherzyków płucnych.
Wróć do treści
Patogeneza i rodzaje chorób
Rozwój choroby zależy od przyczyny, która ją wywołuje. Ale pomimo czynnik etiologiczny o patogenezie decydują zaburzenia w przepływie krwi i limfy, niedostateczna wentylacja płuc i niezdolność oskrzeli do wykonywania swoich funkcji.
Pneumosklerozę dzieli się ze względu na stopień uszkodzenia na ogniskową i rozproszoną. Ogniskowe charakteryzuje się uszkodzeniem niewielkiego obszaru tkanki płucnej, a następnie jej zagęszczeniem. Karnizacja jest rodzajem ogniskowej pneumosklerozy, w której obszar patologiczny przypomina wyglądem surowe mięso.
Wnękowy typ pneumosklerozy charakteryzuje się proliferacją tkanki łącznej w podstawnych obszarach narządu, stąd nazwa patologii. Powstawanie ogniska patologicznego poprzedzają procesy dystroficzne i zapalne, które prowadzą do utraty turgoru i upośledzenia wymiany gazowej w dotkniętym obszarze.
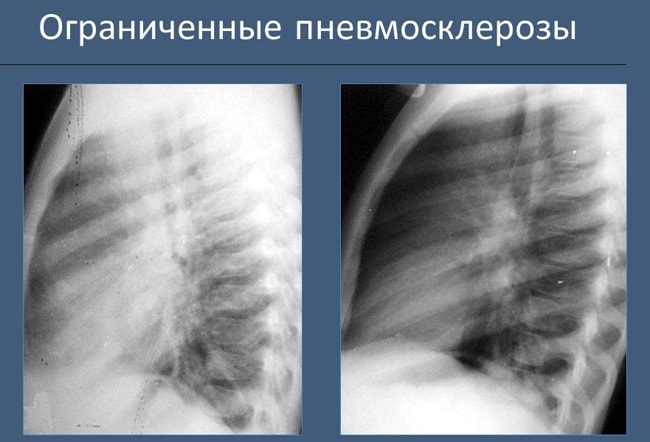
Miejscowa pneumoskleroza lub ograniczona jest inna podkład. Można to wykryć za pomocą fluoroskopii, a podczas słuchania można usłyszeć delikatny świszczący oddech i nierówny oddech.
Pneumoskleroza rozwijająca się na wierzchołku płuc nazywa się wierzchołkową. W tym przypadku, co jest typowe dla tej choroby, pęcherzyki zostają zastąpione tkanką łączną. Patologię można wykryć za pomocą prześwietlenia rentgenowskiego.
Pneumoskleroza związana z wiekiem charakteryzuje się występowaniem zmian w narządach oddechowych podczas procesu starzenia się organizmu. Postać tę często spotyka się u starszych palaczy, u których obserwuje się przekrwienie płuc, chociaż pacjenci nie skarżą się na złe samopoczucie.
Patologię typu siatkowego obserwuje się, gdy narząd rośnie wraz z tkanką łączną siatkową. Jednocześnie dalej tomogram komputerowy można zaobserwować siatkowaty wzór płuc.
Przewlekłe zapalenie płuc i choroby oskrzeli prowadzić do powstawania blizn tkanki łącznej. Te same zmiany zachodzą podczas wdychania kurzu i substancje toksyczne, zastoinowe zapalenie płuc i niewydolność serca.
Powoduje to stwardnienie tkanki płucnej i występowanie szeregu chorób przewlekłych.
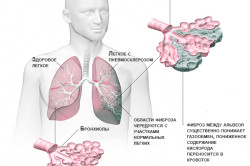
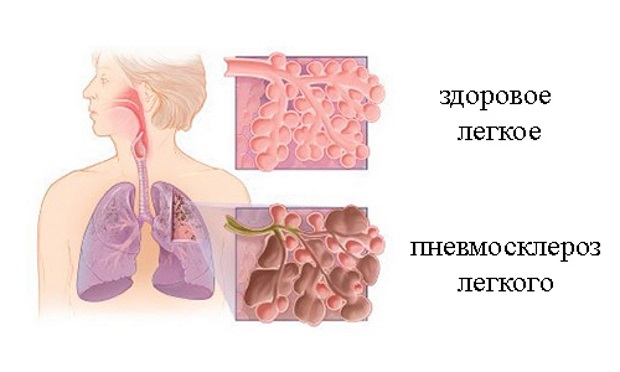
Pneumoskleroza płuc jest proces patologiczny zastąpienie normalnej tkanki płuc tkanką łączną.
W tym przypadku funkcja oddechowa jest upośledzona, rozmiar powierzchnia oddechowa maleje. Choroba występuje w każdym wieku, częściej chorują mężczyźni.
Pneumoskleroza płuc, zdjęcie rentgenowskie
Pneumosklerozę płuc klasyfikuje się według kilku kryteriów.
Ze względu na stopień rozpowszechnienia wyróżnia się:
- Zwłóknienie. W tym przypadku tkanka płucna i łączna są obecne jednocześnie.
- Skleroza. Tkanka płuc przechodzi do tkanki łącznej.
- Marskość. W najcięższym stadium dochodzi do pogrubienia opłucnej i naczyń krwionośnych, a proces oddychania zostaje zakłócony.
Choroba ta jest również podzielona w zależności od lokalizacji zmiany:
- Pneumoskleroza wierzchołkowa - tkanka łączna rośnie w górnej części narządu.
- Pneumoskleroza wnękowa - w tym przypadku proliferacja tkanki następuje we wnęce płuc.
- Podstawna pneumoskleroza - tkanka płucna zostaje zastąpiona tkanką łączną w podstawowych częściach narządu.
Ponadto istnieją dwa stopnie rozprzestrzeniania się choroby - ogniskowe i rozproszone.
Jeśli choroba rozprzestrzeni się na oba narządy, możemy powiedzieć, że jest to rozlana pneumoskleroza płuc. Z reguły w tej formie może być formacje cystyczne, tkanka płuc otrzymuje mniej jedzenia i płuca zmniejszają się.
Przyczyny pneumosklerozy płuc
Choroba ta w większości przypadków rozwija się w wyniku chorób płuc lub powikłań po nich.
Najczęstsze powody:
- Zakażenie, podczas którego dochodzi do stanu zapalnego tkanki płucnej, gruźlica;
- Przewlekłe zapalenie oskrzeli i zapalenie;
- Długotrwałe przebywanie w pomieszczeniach z zanieczyszczonym powietrzem, np. w pracy;
- Zapalenia wywołane różnymi alergenami;
- Płucny;
- Urazy płuc;
- Dziedziczność.
Częstą przyczyną rozwoju tej choroby są nieleczone procesy zapalne w płucach: zapalenie oskrzeli, zapalenie płuc.
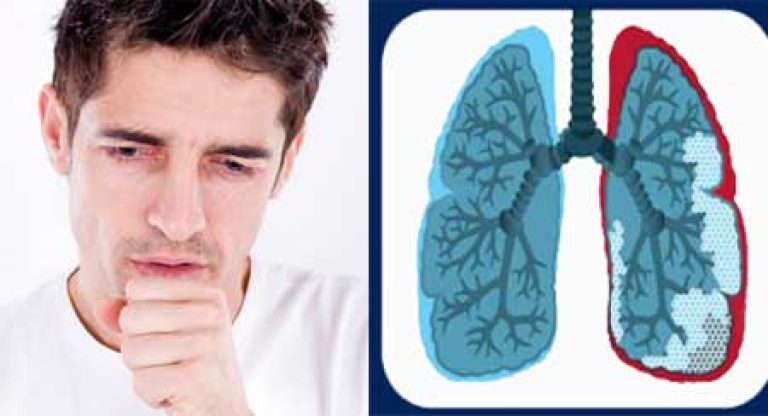
Klinika zależy od postaci: rozproszonej lub ogniskowej. Ten ostatni charakteryzuje się umiarkowaną dusznością i zadowalającą kondycją.
Rozproszona pneumoskleroza płuc charakteryzuje się następujące objawy:
- Duszność. W formie rozproszonej nie pojawia się natychmiast, ale etap początkowy dzieje się to tylko podczas aktywności fizycznej. W miarę postępu choroby duszność występuje nawet w spoczynku.
- Kaszel, bardzo silny, z wydzieliną przypominającą plwocinę zmieszaną z ropą.
- Może wystąpić ciągłe osłabienie, zmęczenie i zawroty głowy.
- Ciągły ból w klatce piersiowej.
- Skóra nabiera niebieskawego koloru.
- Osoba może schudnąć bez zmiany diety.
- Klatka piersiowa stopniowo się deformuje, a paliczki palców pogrubiają się na końcach i stają się podobne podudzia.
- Niewydolność płuc.
Obecności rozstrzeni oskrzeli towarzyszy krwioplucie i ropna plwocina. Włókniste zmiany w tkance płucnej objawiają się płytkim, szybkim oddychaniem, wysokim stanem przepony (w wyniku zmniejszenia wielkości płuc) i deformacją drzewa oskrzelowego.
Postęp choroby prowadzi do zatorów w płucach i powiększenia prawej strony serca. Rozwój niewydolności serca objawia się wzrostem obrzęków i dusznością.
Jeśli nie ma wielu objawów i są one niejasno wyrażone, wtedy możemy porozmawiać łagodna forma pneumoskleroza.
Rozpoznanie choroby
Chorobę tę diagnozuje się za pomocą prześwietlenie. Wyraźnie pokazuje zmiany w tkankach narządu. W początkowe etapy zmiany są widoczne tylko w jednym obszarze.
Czynnościowe badania płuc są zadowalające, natomiast w przypadku rozsianej pneumosklerozy znacznie odbiegają od normy i nie podlegają korekcie terapeutycznej.
Z typem obturacyjnym (rozedma płuc, przewlekłe zapalenie oskrzeli) - zostaje zakłócone przewodzenie powietrza, co prowadzi do hipoksemii (zmniejszenia nasycenia krwi tlenem).
Typ Restrukcyjny (redukcja płuc) - prowadzi do zmniejszenia pojemność życiowa płuca, przewodność jest nieco upośledzona.
Pulmonolodzy używają do diagnozy inspekcja zewnętrzna pacjent, bronchoskopia, bronchografia. W razie potrzeby.
 Chorobę leczy pulmonolog lub terapeuta. Stosowane metody leczenia zależą od stadium choroby.
Chorobę leczy pulmonolog lub terapeuta. Stosowane metody leczenia zależą od stadium choroby.
Nie ma specyficznego leczenia; terapia ma na celu wyeliminowanie przyczyny, która wywołała rozwój choroby. W łagodnych przypadkach główną zasadą jest ostrożność i wsparcie organizmu, aby uniknąć powstania ognisk zapalnych.
Leczenie rozlanej stwardnienia płuc płuc obejmuje:
- Przyjmowanie leków przeciwdrobnoustrojowych;
- Przepisywane są leki rozszerzające oskrzela i leki o właściwościach wykrztuśnych;
- Lekarze mogą wykonać drenaż oskrzeli;
- Leki nasercowe są również stosowane w celu zapobiegania objawom zapalenia mięśnia sercowego.
Jeśli brakuje niewydolność płuc specjalista może przepisać specjalne procedury fizjoterapeutyczne. W szczególnie trudnych przypadkach może być konieczna operacja.
Tradycyjne metody leczenia
W nieleczonych przypadkach stosuje się tradycyjną medycynę. Z reguły większość z nich jest stosowana w leczeniu zapalenia oskrzeli. Oto kilka przepisów:
- W termosie należy zaparzyć 1 łyżkę nasion owsa z pół litra wrzącej wody. Pozostaw na noc, odcedź i wypij rano w małych porcjach w ciągu dnia.
- Dobrze umyte suszone owoce należy namoczyć przez noc. Należy je jeść rano na pusty żołądek. Dzięki właściwościom moczopędnym i przeczyszczającym środek ten pomaga usunąć zatory w płucach.
- Jest jeszcze jedno wspaniałe lekarstwo - cebula. Jedną rzecz należy zagotować i zmielić z cukrem. Musisz wziąć jedną łyżkę stołową tej mieszaniny co dwie godziny.
Przepisów jest wiele, ale nie nadużywaj samoleczenia - używaj tradycyjne metody oprócz leczenie farmakologiczne i wyłącznie po konsultacji/przepisie lekarza.
Konsekwencje i komplikacje
komplikacje
Osoba oczywiście będzie miała pytanie: dlaczego pneumoskleroza płuc jest niebezpieczna? Jeśli choroba ta nie jest leczona, może wystąpić niewydolność serca i płuc.
Aby uzyskać więcej późne etapy dolna część Płuca mogą stopniowo przekształcać się w porowatą gąbkę (tzw. płuco o strukturze plastra miodu). W rezultacie pojawiają się problemy z oddychaniem, a infekcja rozwija się po raz drugi, co prowadzi do pogorszenia stanu osoby.
Oczekiwana długość życia na pneumoskleroza płuc zależy od etapu wykrycia choroby, terminowości leczenia, stosowania się do wszystkich zaleceń lekarskich i profilaktyki. Jeśli choroba się nie rozpocznie, prawdopodobieństwo korzystnego wyniku jest bardzo wysokie.
Wszystkie choroby płuc należy szybko i całkowicie wyleczyć. Lepiej zwrócić się w tej sprawie do specjalistów, niż samoleczyć.
Jeśli przyczyną choroby jest zanieczyszczone powietrze w miejscach pracy, zastanów się nad zmianą aktywności zawodowej.
Wiele starszych osób, u których zdiagnozowano tę chorobę rzadka choroba zainteresowany: pneumoskleroza płuc - co to jest? Dziś lekarze zaczęli coraz częściej identyfikować tę chorobę, nie tylko u osób starszych, ale także u młodszego pokolenia.
Co to jest pneumoskleroza? Jest to powikłanie u pacjenta na tle innych chorób oskrzelowo-płucnych lub sercowo-naczyniowych.
Pneumoskleroza jest uważana za proces patologiczny, zaburzenie funkcji układ oddechowy, zastąpienie zdrowej tkanki w płucach tkanką łączną. Jest to rodzaj powikłania już postępującej patologii, gdy proces zastępowania miąższu płucnego niefunkcjonującą tkanką łączną staje się nieodwracalny. W miarę wzrostu tkanki łącznej płuca ulegają całkowitej deformacji, stają się gęstsze i kurczą się. Patologia prowadzi do zmniejszenia wielkości tkanki płucnej i braku wentylacji w płucach.
Najczęściej chorobę rozpoznaje się po badaniu USG u mężczyzn w wieku 50-55 lat. Choroba nieuchronnie prowadzi do niepełnosprawności, a nawet śmierci, jeśli nie zostanie podjęta środki nadzwyczajne i nie szukaj pomocy u pulmonologa. Aby uratować życie, konieczne jest pilne przywrócenie funkcji aparat oddechowy normalizować oddychanie. Pacjent podlega hospitalizacji w celu monitorowania jego stanu w warunkach klinicznych.
W przypadku pneumosklerozy obserwuje się całkowite lub częściowe zastąpienie miąższu płucnego i naczyń oskrzelowych tkanką łączną. Ponadto możliwe jest:
- boczne przemieszczenie śródpiersia;
- zagęszczenie miąższu;
- zmiany patologiczne w płucach;
- naprzemienność tkanki powietrznej z tkanką łączną.
W zależności od stopnia rozprzestrzenienia się pneumosklerozy rozróżnia się ograniczoną (lokalną, ogniskową) i rozproszoną.
Przy ograniczonej pneumosklerozie oddzielny obszar miąższu płucnego staje się gęstszy, a jedno z płuc zmniejsza się. Przy ograniczonej pneumosklerozie obserwuje się sztywność i zmniejszone właściwości wentylacyjne w płucach.
W ogniskowej pneumosklerozie tkanka płuc jest wygląd staje się podobny do surowe mięso. Mikroskopowo podczas procesu diagnostycznego obserwuje się ropienie w płucach i gromadzenie się włóknistego wysięku.
W przypadku rozlanej stwardnienia płuc dotknięte jest jedno całe płuco lub oba naraz, przy czym obserwuje się zagęszczenie tkanki płucnej, zmniejszenie ich objętości, zaburzenie ich struktur i odchylenie od normy.
W zależności od stopnia uszkodzenia struktur płuc możliwy jest rozwój pneumosklerozy okołooskrzelowej, okołonaczyniowej lub śródmiąższowej.
Zgodnie z etiologią rozwoju, w konsekwencji wyróżnia się pneumosklerozę dyskrążeniową, postnekrotyczną zmiany dystroficzne i procesy zapalne w płucach.
Przyczyny rozwoju choroby
Z reguły pneumoskleroza płuc jest powikłaniem na tle istniejącego choroba oskrzelowo-płucna. Może to być spowodowane przez: zapalenie płuc, gruźlicę lub infekcja wirusowa, zapalenie oskrzeli, pylica płuc, alergiczne zapalenie pęcherzyków płucnych, ziarniniakowatość.
Przyczynami rozwoju pneumosklerozy mogą być:
- niedostatecznie traktowany proces zapalny w płucach;
- gronkowcowe zapalenie płuc, które może prowadzić do martwicy tkanek w miąższu, proliferacji tkanka włóknista;
- gruźlica na tle bliznowacenia tkanek, powstawania rozedmy płuc i jamy powietrznej;
- przewlekłe zapalenie oskrzeli, które może prowadzić do rozproszonych zmian;
- zapalenie mięśnia sercowego, które może prowadzić do rozwoju rozlanej stwardnienia płuc;
- zwężenie zastawki mitralnej, prowadzące do zaburzeń hemodynamicznych w układzie krążenia płucnego, niewydolności serca i rozwoju choroby kardiogennej
- zablokowanie tętnic płucnych;
- zatorowość płucna.
Ponadto chorobę mogą wywołać:
- mocny narażenie na promieniowanie, prowadzą do rozwoju formy rozproszonej;
- przyjmowanie szeregu toksycznych lub leki psychotropowe, zdolny do redukcji aktywność immunologiczna ciało;
- gronkowcowe zapalenie płuc;
- ropień płuc prowadzący do proliferacji tkanki włóknistej;
- niewydolność lewej komory serca, prowadząca do wycieku osocza krwi do tkanki płucnej, rozwoju kardiogennej postaci stwardnienia płuc.
Niezależnie od etiologii choroby dochodzi do zaburzeń wentylacji płuc, zdolności drenażu oskrzeli i krążenia krwi. Pęcherzyki ulegają poważnemu zniszczeniu i zmianie struktury. Wszystkie funkcjonujące struktury w miąższu płuc zostają zastąpione tkanką łączną. Stan staje się zagrażający życiu.
Objawy i objawy choroby

Bez diagnostyki trudno rozpoznać chorobę, bo objawy kliniczne podobne do zapalenia oskrzeli, zapalenia płuc lub gruźlicy płuc. Specyficzne objawy zależą bezpośrednio od postaci rozwoju choroby i stopnia wymiany tkanki w miąższu płuc.
Jeśli występuje ograniczona pneumoskleroza, objawy są zwykle niewielkie.
W przypadku wykrycia rozlanej pneumosklerozy objawy kliniczne są bardziej wyraźne. Pacjent cierpi:
- duszność;
- bolesne odczucia w klatce piersiowej;
- kaszel z plwociną;
- zwiększone zmęczenie;
- pojawienie się sinicy na błonach śluzowych skóry;
- poważne osłabienie;
- ataki zawrotów głowy;
- bóle głowy;
- nagła utrata masy ciała;
- modyfikacje paliczków palców.
Podczas wykonywania USG obserwuje się deformację klatki piersiowej. Podczas wykonywania metody osłuchiwania obserwuje się:
- suchy, delikatny świszczący oddech w płucach;
- zwiększone tętno;
- zapadnięta klatka piersiowa z rozwojem ograniczonej pneumosklerozy;
- duszność nawet w spoczynku z rozproszoną postacią choroby;
- rozproszona sinica;
- osłabienie oddychania pęcherzykowego;
- zwiększone płytkie oddychanie wraz z rozwojem ropnej rozlanej pneumosklerozy.
Patologia nieuchronnie prowadzi do niewydolności płuc, pogorszenia jakości życia i rozwoju pacjenta niewydolność krążeniowo-oddechowa aż do śmierci w przypadku wtórnej infekcji wirusowej lub bakteryjnej.
Rozpoznanie choroby
Podstawowy metoda wykładnicza diagnostyka pneumosklerozy - prześwietlenie płuc, które może ujawnić stopień uszkodzenia oskrzeli, dokładną lokalizację procesu zapalnego. Dodatkowo można dodatkowo wykonać następujące badania:
- tomografia;
- bronchografia;
- badanie fizykalne w celu zidentyfikowania ogólnej patologii;
- radiografia w celu wyjaśnienia diagnozy, określenia zmian w strukturach i charakterze zmiany w płucach;
- bronchoskopia;
- spirometria w celu określenia stopnia zwężenia płatów płucnych, upośledzonej niedrożności oskrzeli w oskrzelach.
Możliwe jest pobranie wymazów z oskrzeli w celu zidentyfikowania aktywności rozwoju procesu patologicznego.
Leczenie pneumosklerozy
Leczenie pneumosklerozy należy rozpocząć od wyeliminowania procesu zapalnego i pierwotnej choroby, która doprowadziła do rozwoju pneumosklerozy.
Jeśli choroba jest spowodowana zapaleniem płuc lub zapaleniem oskrzeli, leczenie ma charakter leczniczy, przepisując leki przeciwzapalne, przeciwdrobnoustrojowe i wykrztuśne. Dodatkowo leczniczy ćwiczenia oddechowe z obciążeniem mięśni płuc i serca.
W ciężkich przypadkach, gdy objawy są w pełni widoczne, możliwe jest wykonanie chirurgia w celu usunięcia dotkniętej części płuc.
Głównym celem leczenia jest zatrzymanie przyczyn i czynników, które doprowadziły do choroby, a także istniejących nieprzyjemne objawy. W przypadku ciężkiego kaszlu przepisywane są leki wykrztuśne i rozszerzające oskrzela. Na stagnacja drenaż odbywa się w płucach.
Leczenie jest złożone, z przepisywaniem leków moczopędnych, glukokortykoidów, glikozydów nasercowych w przebiegu kardiomiopatycznej postaci choroby.
W przypadku wykrycia niewydolności płuc wskazane są:
- jontoforeza;
- ultradźwięk;
- induktotermia poprzez wpływ na klatkę piersiową;
- promieniowanie ultrafioletowe;
- Terapia tlenowa w celu nasycenia płuc tlenem.
Jeśli w miąższu płuc obserwuje się ropienie, można zastosować rodnik metoda chirurgiczna poprzez wycięcie tkanki włóknistej wraz z pobliskimi dotkniętymi obszarami.
Podczas leczenia stwardnienia płuc nie można stosować środków ludowych. Mogą jedynie pogorszyć przebieg choroby i wywołać poważne powikłania.
Zapobieganie

W celach profilaktycznych ważne jest:
- szybko leczyć przeziębienia, choroby oskrzelowo-płucne i niezakaźne;
- rzucić palenie;
- wyeliminować wszelkie czynniki prowokujące, które mogą prowadzić do rozwoju choroby;
- podczas pracy należy unikać kontaktu z toksycznymi lekami niebezpieczna produkcja zmienić rodzaj działalności;
- aktywnie uprawiać sport;
- przeprowadzać procedury hartowania;
- oddychaj więcej świeżym leśnym powietrzem;
- leczyć ARVI na czas;
- monitorować układ oddechowy;
- dostarczać organizmowi tlen;
- uzupełnij wszystkie funkcje płuc niezbędnymi elementami.
Jeśli nie leczysz chorób, które z czasem mogą prowadzić do stwardnienia płuc, nie możesz uniknąć:
- zmiany morfologiczne w pęcherzykach płucnych;
- zgrubienia w płucach i łożysku naczyniowym;
- zaburzenia wentylacji w płucach;
- rozwój niewydolności krążeniowo-oddechowej, rozedma płuc.
Tylko terminowa diagnoza i leczenie wyeliminują chorobę i pozwolą osiągnąć stabilną i długoterminową remisję. Na wszelki wypadek rozległe zniszczenia tkanki płucnej, zastąpienie miąższu tkanką łączną i dodanie wtórnej infekcji, wszystko może zakończyć się tylko śmiercią.
Przyczyną choroby może być:
- zaawansowane zapalenie opłucnej,
- uszkodzenie miąższu płucnego,
- nieleczona gruźlica,
- przewlekłe zapalenie oskrzeli,
- przewlekłe zapalenie płuc,
- chroniczny zastój żylny na wady serca.
Przypadki nie są rzadkie podobne komplikacje oraz za obrażenia klatki piersiowej. Czynnikami ryzyka są osoby z dziedziczną predyspozycją.
Przedwczesne i słaba jakość leczenia wywołuje powikłania w płucach. Każda z powyższych chorób wymaga kwalifikowanej terapii przeciwzapalnej.
W przeciwnym razie po prostu nie da się uniknąć procesu patologicznego. Zaburzenia hemodynamiczne w układzie krążenia powodują zmiany chorobowe narządy wewnętrzne, a płuca są jednym z nich.
Aktualny opieka medyczna V pilnie potrzebne osobom cierpiącym na choroby układu krążenia.
Mogą wymagać poważnych obrażeń płuc środki reanimacyjne, bo jest wielka szansa nagłe zatrzymanie kiery. Postawienie diagnozy, złożoność rozwoju i przebiegu rozlanej pneumosklerozy płuc wymaga ścisłej współpracy specjalistów w szpitalu medycznym.
Obraz kliniczny choroby
U zdrowa osoba Tkankę łączną w płucach reprezentują bardzo delikatne włókna. Zdrowa tkanka obumiera w procesie patologicznym, a na jej miejscu tworzą się szorstkie blizny.
Cierpią zarówno oskrzela, jak i naczynia krwionośne.
Ten typ pneumosklerozy jest najczęstszy.
Niewielką duszność w pierwszym okresie zastępuje znaczna trudność w oddychaniu, nawet w spoczynku. Podobnie jak w przypadku zapalenia oskrzeli płucnych, pacjent jest zmartwiony uporczywy kaszel. Stopniowo zamienia się w przedłużający się.
Główne objawy choroby:
- ogólne osłabienie,
- zmęczenie,
- zły sen,
- utrata masy ciała,
- kłujący ból w okolicy klatki piersiowej.
W miarę postępu choroby pojawiają się różne powikłania.
Objawy powikłań pneumosklerozy:
- duszność,
- zanik mięśni międzyżebrowych,
- przesunięcie serca i naczyń krwionośnych w stronę chorą.
Pneumoskleroza i rozedma płuc
 Dość często pneumosklerozie towarzyszy rozedma płuc.
Dość często pneumosklerozie towarzyszy rozedma płuc.
Nadmiernemu rozciągnięciu, czyli obrzękowi pęcherzyków płucnych, towarzyszy utrata ich elastyczności.
Rozproszone lub charakter ogniskowy choroba może wynikać z mechanicznego nadmiernego rozciągania.
Połączenie tych dwóch patologii ma charakterystyczne cechy:
- duszność,
- zasinienie skóry dłoni i twarzy,
- skrzynia w kształcie beczki.
Pojemność płuc maleje i zależy bezpośrednio od objętości wprowadzanego do nich powietrza.
Podstawowe zasady i metody leczenia są mało skuteczne.
W pierwszych stadiach rozwoju rozedmy płuc pomocne są ćwiczenia oddechowe.
Lekarz prowadzący może przepisać leki nasercowe i moczopędne. Ten kompleksowa terapia wskazany w niewydolności prawokomorowej serca spowodowanej zwiększonym przepływem krwi w tętnicach pęcherzyków płucnych.
Wideo na ten temat
Konkretna diagnoza choroby
 Pacjentowi z podejrzeniem pneumosklerozy płuc przepisuje się prześwietlenie klatki piersiowej. Za pomocą tej metody można wykryć najmniejsze zaburzenia w funkcjonowaniu płuc, nawet jeśli nie ma podejrzeń diagnozy.
Pacjentowi z podejrzeniem pneumosklerozy płuc przepisuje się prześwietlenie klatki piersiowej. Za pomocą tej metody można wykryć najmniejsze zaburzenia w funkcjonowaniu płuc, nawet jeśli nie ma podejrzeń diagnozy.
Aby wyjaśnić konkretne zmiany, lekarze stosują:
- bronchografia,
- Tomografia komputerowa płuc.
Wskazaniem do wykonania konkretnego badania jest osłabienie oddychania i świszczący oddech.
Badania rentgenowskie odzwierciedlają zmiany sklerotyczne w płucach. Specjaliści z dużą wiarygodnością określają rodzaj pneumosklerozy, siatkę i wzór pętli na oskrzelach, biorąc pod uwagę deformację płuc.
Bronchogramy pozwalają na badanie procesów patologicznych w oskrzelach, ale nie tak szczegółowo. Konieczna jest bezwzględna kontrola dodatkowych badań, którą musi wybrać lekarz prowadzący optymalne metody leczenie.
Co jeszcze zdecydowanie powinieneś przeczytać:
Podstawowe zasady leczenia
 Obecnie nie ma wystarczająco skutecznych metod całkowitego wyleczenia choroby. Leczenie rozlanej stwardnienia płuc płuc odbywa się etapami. Podstawowym zadaniem lekarzy jest eliminacja główny powód czyli choroba podstawowa.
Obecnie nie ma wystarczająco skutecznych metod całkowitego wyleczenia choroby. Leczenie rozlanej stwardnienia płuc płuc odbywa się etapami. Podstawowym zadaniem lekarzy jest eliminacja główny powód czyli choroba podstawowa.
Ważne jest, aby wykluczyć pacjenta z przebywania w szkodliwym środowisku wypełnionym substancje toksyczne. Zmiana zawodu jest obowiązkowa, jeśli czynniki mechaniczne rozwój pneumosklerozy.
Ciągłe nadużywanie alkoholu i palenie tytoniu znacznie pogarszają samopoczucie pacjenta.
Aktywność fizyczna powinna być proporcjonalna do stopnia niewydolności oddechowej i serca.
Ograniczenia są konieczne nawet przy lekkiej duszności. Leczenie w placówka szpitalna opiera się na narkotykach syntetycznych.
Główne grupy leków:
- środki wykrztuśne i rozcieńczalniki plwociny,
- leki skurczowe oskrzeli, aby wyeliminować duszność,
- glikozydy nasercowe eliminujące zaburzenia krążenia,
- glukokortykoidy.
Okresowo nawracające zapalenie oskrzeli i zapalenie płuc leczy się w warunkach szpitalnych antybiotykami i lekami przeciwzapalnymi.
Ćwiczenia fizjoterapeutyczne i ćwiczenia oddechowe nie mają praktycznie żadnych przeciwwskazań. Można się zahartować, zachowując ostrożność. Nie zapomnij o spacerach na świeżym powietrzu. Poprawa zdrowia w placówkach sanatoryjno-uzdrowiskowych pozwala złagodzić stan pola długotrwałe leczenie poprzez fizjoterapię, masaż klatki piersiowej, tlenoterapię.
Interwencja chirurgiczna jest wymagana, gdy rozwija się proces ropny. Wskazaniami do operacji są również ograniczona stwardnienie płuc, marskość i zwłóknienie płuc.
Prognozowanie i zapobieganie rozlanej stwardnieniu płuc
 Rokowanie choroby wiąże się ze złożonością jej przebiegu, czyli częstością występowania niewydolności oddechowej i serca. Objawy chorobowe ograniczają wybór opcji leczenia. Od tych cech zależy, jak długo ludzie będą żyć z rozlaną stwardnieniem płuc i jaki będzie jej wynik. Nieodwracalność procesu może wystąpić w przypadku powstania „płuca o strukturze plastra miodu” i obecności nawracających infekcji.
Rokowanie choroby wiąże się ze złożonością jej przebiegu, czyli częstością występowania niewydolności oddechowej i serca. Objawy chorobowe ograniczają wybór opcji leczenia. Od tych cech zależy, jak długo ludzie będą żyć z rozlaną stwardnieniem płuc i jaki będzie jej wynik. Nieodwracalność procesu może wystąpić w przypadku powstania „płuca o strukturze plastra miodu” i obecności nawracających infekcji.
Choroba pogarsza się z powodu niewydolności oddechowej; z reguły rozwija się choroba płuc i serca.
Na tym tle mogą prowadzić do schorzeń gruźliczych i grzybiczych fatalny wynik. Świetna wartość posiada indywidualny opór organizmu chorego. Ma to jednak ogromne znaczenie wykrycie w odpowiednim czasie objawy i eliminacja przyczyn niebezpiecznych.
Choroba może trwać wiele lat. Terminowa konsultacja z lekarzem bezpośrednio wpływa na czas rekonwalescencji. Jeśli jest aktywny, możliwe jest spowolnienie postępu choroby terapia lecznicza. Bardzo często pacjent staje się praktycznie niepełnosprawny.
Nawet przy stałym monitorowaniu przez lekarzy obserwuje się niską wydajność, ciągłe pogarszanie się stanu zdrowia i nawroty.
Zwiększ średnią długość życia dzięki złożona forma możliwe za 10-15 lat.
Jednak kiedy zaniedbana forma lub odmowa leczenia, odliczanie rozpoczyna się od miesięcy życia.
Terminowe leczenie każdego procesy zakaźne w organizmie stanowi skuteczną przeszkodę w rozwoju pneumosklerozy.
Komplikacje w pracy drogi oddechowe, przedwczesne lub złej jakości leczenie często wywołuje proces patologiczny.
Substancje pneumotoksyczne i leki pneumotoksyczne wpływają na płuca bez podjęcia środków ostrożności. Środki zapobiegawcze powinni przestrzegać osoby pracujące w kopalniach, rzeźbiarze i szlifierze szkła.
Negatywny wpływ można nieco osłabić nie tylko poprzez używanie fundusze indywidualne ochrona, ale także zgodność zdrowy wizerunekżycie.
Zanieczyszczenie powietrza i zapylenie, życie obok przedsiębiorstw przemysłowych powoduje jedynie pojawienie się problemów z płucami.
Ciężkość choroby
Istnieje kilka rodzajów tej choroby, w zależności od ciężkości przebiegu:
- Rozedma płuc i stwardnienie płuc. W przypadku rozedmy płuc zauważalny jest wzrost ilości powietrza w tkankach płuc. A pneumoskleroza występuje w wyniku zapalenia dróg oddechowych. Choroby te rozwijają się w wyniku zapalenia górnych dróg oddechowych.
- Umiarkowany. W wyniku tej formy zmodyfikowano tkanka płuc na zmianę ze zdrowym. Stan pacjenta praktycznie nie ulega zmianie.
- Rodnik. Może pojawić się na tle dystrofii lub stanu zapalnego i powoduje zaburzenie wymiany gazowej w dotkniętej tkance.
- Ogniskowy. Może pojawić się w wyniku zniszczenia miąższu płucnego lub ropnia.
- Lokalny. Może nie objawiać się przez długi czas; można go wykryć jedynie za pomocą prześwietlenia rentgenowskiego. Powoduje pojawienie się zagęszczeń w płucach.
- Wiek. Przyczyną są zmiany w organizmie spowodowane starzeniem się. Najczęściej może pojawić się z powodu nadciśnienia płucnego.
- Wierzchołkowy. Prowadzi do uszkodzenia górnej części płuc, gdy zdrowa tkanka zostaje zastąpiona tkanką łączną. Początkowy etap przypomina zapalenie oskrzeli.
- Podstawowy. Tkanka łączna zastępuje płuco Choroba ta może wystąpić z powodu zapalenia płuc.
- Siatkowaty. Dzięki tej formie można zauważyć zmiany w strukturze płuc, stają się one siatkowe i tracą przejrzystość i czystość. Zwiększa się zagęszczenie tkanek.
- Śródmiąższowy. Można zaobserwować, jak tkanka łączna rośnie i pojawia się na przegrodach, wokół oskrzeli i naczyń krwionośnych.
- Postpneumoniczne. Pojawia się w wyniku powikłań zapalenia płuc. Płuco zmniejsza się, a dotknięty obszar wydaje się gęstszy.
- Po gruźlicy. Dotknięte tkanki rosną z powodu gruźlicy płuc.
- Okołooskrzelowe. Wokół zmienionych zapalnie oskrzeli można zauważyć znaczne zmiany tkankowe (tkankę normalną zastępuje tkanka łączna).
Ćwiczenia oddechowe dla tej patologii
W przypadku tej choroby bardzo skuteczne jest wykonywanie prostych czynności ćwiczenia oddechowe które wpływają na poprawę funkcji układu oddechowego:
- Wykonuj jak najwięcej głębokie oddechy, rób krótkie przerwy i powoli wydychaj powietrze. Powtórz 15-20 razy.
- Połóż się na plecach, weź głębokie wdechy i wydechy, musisz wydychać jak najwięcej, pomagając, naciskając dłonie na przeponę.
- Nadmuchiwanie balonów jest bardzo skuteczne, ponieważ pomaga ćwiczyć płuca.
- Włóż rurkę do pojemnika z wodą. Spróbuj wydmuchać przez niego maksymalną ilość powietrza za jednym razem. Powtórz 10-12 razy.
- Rozłóż nogi tak szeroko, jak to możliwe, pochyl się do przodu z rozstawionymi ramionami, zrób wydech podczas zginania i wciągnij brzuch tak bardzo, jak to możliwe. Powtarzaj ćwiczenie 15-20 razy dziennie, nieznacznie zwiększając ilość.
- Unieś ręce do góry i weź głęboki wdech, a podczas wydechu opuść ramiona z dźwiękiem „hu”, który pozbędzie się większości tlenu z płuc.
- Wykonaj jak najgłębszy wydech, dociskając ręce i nogi do ciała.
Ponadto bardzo skuteczne w przypadku takiej choroby jest wykonywanie ćwiczeń hartujących i dużo pływania.
Pomoc ze środków ludowych na tę chorobę
Leczenie rozlanej stwardnienia płuc za pomocą środków ludowych jest bardzo podobne do leczenia przewlekłego zapalenia oskrzeli. Aby uzyskać pozytywny efekt należy rzucić palenie i regularnie brać leki.
Nieco bardzo skuteczne środki z tą chorobą:
- Używać duża ilość suszone owoce na czczo, zwłaszcza rodzynki i suszone morele. Pomaga usunąć przekrwienie układu oddechowego, ponieważ jest doskonałym środkiem moczopędnym.
- Stosuj napar z ziół: tymianku, owsa lub eukaliptusa. Łyżkę wybranego zioła zalać szklanką wrzącej wody i pozostawić do zaparzenia na 8-9 godzin. Pij przez cały dzień zamiast herbaty.
- Cebulę ugotować, zmielić z łyżką cukru. Codziennie przyjmuj łyżkę mieszanki co dwie godziny. Cebulę można ugotować nie w wodzie, ale w mleku, wtedy wydajność nieznacznie wzrośnie.
- W pojemniku wymieszaj dwie szklanki czerwonego wina, dodaj zmiażdżone dwa liście aloesu i dwie łyżki miodu. Musisz nalegać w chłodnym pokoju przez dwa tygodnie. Weź łyżeczkę przed posiłkami 3 razy dziennie.
- Codziennie spożywaj starte buraki. Pomoże uzupełnić organizm przydatne minerały i witaminy.
- Zrób napar z pokrzywy. Wlać 200 g suchej trawy do 0,5 litra wódki. Pozostaw na 5-7 dni. Weź łyżeczkę dwa razy dziennie.
- Wymieszaj równe ilości pokruszonych korzeni omanu i owoców róży. Do łyżki powstałej mieszanki wlać 300 ml wody i gotować na małym ogniu przez 15-20 minut. Następnie przelać do pojemnika z pokrywką i pozostawić do zaparzenia na 3-4 godziny. Zamiast herbaty pić 100-1500 ml trzy razy dziennie przed posiłkami.
- Z taką chorobą dobry wynik daj nasiona anyżu. Łyżkę nasion zalać szklanką wody i zagotować. Po ostudzeniu pić pół szklanki dwa razy dziennie.
- Do podgrzanego mleka dodać kilka szczypt nasion anyżu, łyżkę miodu i szczyptę pieprzu cayenne. Musisz pić codziennie przed snem.
- Imbir dodany do herbaty bardzo pomaga.
- Skuteczne jest przyjmowanie likieru rozmarynowego. Zmiel 50 g rozmarynu, zalej 0,5 litra czerwonego wina, dodaj kilka łyżek miodu lub cukru. Podpalić, gdy tylko się zagotuje, natychmiast wyłączyć. Musisz nalegać przez 2-3 dni, weź łyżkę po każdym posiłku.
- Weź korzeń chrzanu i zetrzyj go na drobnej tarce, dodaj taką samą ilość miodu, wszystko dokładnie wymieszaj i używaj łyżki kilka razy dziennie.
- Weź kilka liści agawy, umyj i posiekaj. Dodać kilka łyżek miodu, dokładnie wymieszać i do powstałej mieszanki wlać dwie szklanki czerwonego wina. Nalegać co najmniej 5 dni, przyjmować jedną łyżkę przed posiłkami.
Podczas tej choroby ważne jest, aby dobrze się odżywiać, nie przejadać się i spożywać jak najwięcej produktów mlecznych, a także pokarmów pochodzenie roślinne. Jedz mniej smażonych i pikantne jedzenie, ogranicz spożycie alkoholu.
Pneumoskleroza i zwłóknienie płuc - jakie są różnice?
Pneumoskleroza i zwłóknienie płuc to na różnych etapach ten sam proces proliferacji tkanki łącznej i rozwój zjawisk naciekowych.
Zwłóknienie płuc charakteryzuje się proliferacją tkanki łącznej w płucach, która występuje podczas zapalenia lub dystrofii.
A pneumoskleroza to jedynie proces zapalny w narządach oddechowych, który może prowadzić do zastąpienia zdrowych tkanek łącznymi.
Pneumoskleroza – zapalna lub procesy dystroficzne w płucach, co prowadzi do patologicznej wymiany tkanki łącznej płuc.
Objawy
Wyróżnia się następujące objawy pneumosklerozy:
- Objawy choroby podstawowej prowadzącej do stwardnienia płuc (przewlekłe zapalenie oskrzeli, przewlekłe zapalenie płuc, rozstrzenie oskrzeli itp.).
- Duszność z rozlaną stwardnieniem płuc, najpierw podczas wysiłku fizycznego, a następnie w spoczynku; kaszel z śluzowo-ropną plwociną; wyraźna rozproszona sinica.
- Ograniczona ruchomość brzegu płucnego, czasami skrócony dźwięk opukowy podczas opukiwania, osłabiony oddychanie pęcherzykowe z twardym zabarwieniem, rozproszoną suchością, czasami delikatnym świszczącym oddechem przy osłuchiwaniu. Z reguły wraz z obrazem klinicznym pneumosklerozy występują objawy przewlekłego zapalenia oskrzeli i rozedmy płuc. Rozlanym postaciom stwardnienia płuc towarzyszy przedwłośniczkowe nadciśnienie w krążeniu płucnym i rozwój objawów płucnej choroby serca.
- Objawy kliniczne marskości płuc: ciężkie deformacje klatki piersiowej, częściowy zanik mięśnie piersiowe, zmarszczki przestrzeni międzyżebrowych, przemieszczenie tchawicy, duże statki i serce w dotkniętym kierunku, tępy dźwięk przy uderzeniach, gwałtowne osłabienie oddychania, suche i wilgotne rzężenia przy osłuchiwaniu.
Ograniczona pneumoskleroza najczęściej nie powoduje u pacjenta praktycznie żadnych odczuć, z wyjątkiem łagodnego kaszlu z niewielką ilością wydzieliny w postaci plwociny. Jeśli zbadasz dotkniętą stronę, odkryjesz, że klatka piersiowa w tym miejscu ma rodzaj depresji.
Głównym objawem pneumosklerozy pochodzenia rozproszonego jest duszność: początkowo – podczas wysiłku fizycznego, a później – w spoczynku. Tkanka pęcherzykowa jest słabo wentylowana, dlatego skóra takich pacjentów ma niebieskawy kolor. Palce pacjenta przypominają podudzia (objaw palców Hipokratesa), co wskazuje na nasilenie niewydolności oddechowej.
Rozproszona pneumoskleroza występuje w przypadku przewlekłego zapalenia gałęzi tchawica. Pacjent skarży się jedynie na kaszel – początkowo rzadki, który przechodzi w obsesyjny, silny kaszel z obfitą ropną wydzieliną. Przebieg pneumosklerozy pogarsza choroba podstawowa: rozstrzenie oskrzeli lub przewlekłe zapalenie płuc.
Bolesność jest możliwa bolesny charakter w okolicy klatki piersiowej, nagła utrata wagi, tacy pacjenci wyglądają na osłabionych, szybko się męczą.
Może rozwinąć się obraz kliniczny marskości płuc: klatka piersiowa jest znacznie zdeformowana, mięśnie przestrzeni międzyżebrowej ulegają zanikowi, tchawica, serce i duże naczynia są przesunięte na chorą stronę.
W przypadku rozlanej stwardnienia płuc, która rozwinęła się w wyniku upośledzenia przepływu krwi w małym krwiobiegu, można zaobserwować objawy serca płucnego.
Jak poważny będzie przebieg, zależy od wielkości dotkniętych obszarów.
Powody
Zazwyczaj stwardnienie płuc towarzyszy lub jest skutkiem niektórych chorób płuc:
- nierozwiązane zakaźne, wirusowe i zachłystowe zapalenie płuc, gruźlica, grzybice;
- POChP, przewlekłe zapalenie oskrzeli i zapalenie okołooskrzelowe;
- niedodma płuc, długotrwałe masywne zapalenie opłucnej;
- pylica płuc spowodowana wdychaniem gazów i pyłów przemysłowych, urazy popromienne;
- zapalenie pęcherzyków płucnych (zwłókniające, alergiczne);
- sarkoidoza płuc;
- ciała obce oskrzeli;
- urazy i rany klatki piersiowej i miąższu płucnego;
- dziedziczne choroby płuc.
Rozwój pneumosklerozy może być spowodowany niewystarczającą objętością i skutecznością terapii przeciwzapalnej w przypadku tych chorób.
Pneumoskleroza może również rozwinąć się w wyniku zaburzeń hemodynamicznych w układzie krążenia płucnego (w konsekwencji zwężenie mitralne, niewydolność lewej komory, zatorowość płucna), w wyniku promieniowania jonizującego, przyjmowania toksycznych leków pneumotropowych, u pacjentów z obniżoną reaktywnością immunologiczną.
Pneumoskleroza płucna rozwija się w wyniku niecałkowitego ustąpienia stanu zapalnego w płucach, co prowadzi do wzrostu tkanki bliznowatej łącznej i zatarcia światła pęcherzyków płucnych. Szczególnie często pneumoskleroza występuje po gronkowcowym zapaleniu płuc, któremu towarzyszy powstawanie martwicy miąższu płucnego i powstawanie ropnia, którego gojeniu towarzyszy proliferacja tkanki włóknistej.
Pneumoskleroza pogruźlicza charakteryzuje się proliferacją tkanki łącznej w płucach i rozwojem rozedmy okołobliznowej.
Przewlekłe zapalenie oskrzeli i oskrzelików powoduje rozwój rozlanej pneumosklerozy okołooskrzelowej i okołozrazikowej.
W przypadku długotrwałego zapalenia opłucnej powierzchniowe warstwy płuc biorą udział w procesie zapalnym, następuje ucisk miąższu przez wysięk i rozwija się zapalenie płuc.
Włókniejące zapalenie pęcherzyków płucnych i urazy popromienne powodują rozwój rozlanej stwardnienia płuc z utworzeniem „płuca o strukturze plastra miodu”.
W przypadku niewydolności lewej komory serca i zwężenia zastawki mitralnej płynna część krwi przedostaje się do tkanki płucnej, co powoduje dalszy rozwój kardiogennej stwardnienia płuc.
Mechanizmy rozwoju i formy pneumosklerozy zależą od jej przyczyn. Jednak wspólne dla wszystkich etiologicznych postaci pneumosklerozy są zaburzenia funkcji wentylacyjnej płuc, zdolności drenażowej oskrzeli oraz krążenia krwi i limfy w płucach. Naruszenie struktury i zniszczenie pęcherzyków płucnych prowadzi do zastąpienia struktur morfofunkcjonalnych miąższu płuc tkanką łączną. Upośledzone krążenie limfy i krwi towarzyszące chorobom oskrzelowo-płucnym i patologia naczyniowa, przyczyniają się również do wystąpienia pneumosklerozy.
Diagnostyka
Pacjenci z charakterystyczne objawy należy dokładnie zbadać, aby potwierdzić diagnozę. Zazwyczaj pneumoskleroza rozwija się na tle innych przewlekłych chorób płuc, a pacjent już wie o problemach z układem oddechowym. W tej sprawie możesz natychmiast skontaktować się z oddziałem pulmonologii (w przypadku gruźlicy - oddział ftyzjologii). Pod nieobecność wyspecjalizowany dział diagnostyka i leczenie pneumosklerozy prowadzona jest w pozostałych działach terapeutycznych.
Pierwszy krok w diagnozie tej choroby to ogólne badanie pacjenta. Przeprowadza je lekarz pierwszego kontaktu lub pulmonolog podczas pierwszej konsultacji. Podczas badania ogólnego można zastosować szybkie, przybliżone metody badania, które tego nie zapewniają wyczerpujące informacje o chorobie, ale może pomóc w postawieniu wstępnej diagnozy.
Podczas ogólnego badania lekarz identyfikuje następujące znaki zapalenie płuc:
- Zmniejszenie granic płuc podczas opukiwania. Perkusja to uderzanie palcem w organy w celu określenia dźwięku. Ta metoda pozwala w przybliżeniu określić granice narządów wewnętrznych. Jak już wspomniano, w przypadku pneumosklerozy tkanka płuc zapada się, a granice narządu przesuwają się do mostka.
- Tępota dźwięku perkusji. Zwykle podczas perkusji płuc uzyskuje się dość bogaty, dudniący dźwięk, ponieważ narząd jest wypełniony powietrzem. Jeśli pacjent ma jakąkolwiek część płuc sklerotyczną, dźwięk nad nią będzie krótszy, ponieważ w dotkniętym obszarze prawie nie ma powietrza.
- Trudność w oddychaniu podczas osłuchiwania. Osłuchując płuca stetoskopem, lekarz zwykle słyszy odgłos otwierania się pęcherzyków płucnych ( szmer pęcherzykowy). W przypadku pneumosklerozy staje się sztywniejsza, ponieważ płuca tracą elastyczność, a ściany kanałów powietrznych gęstnieją.
- Wykrywanie zmian w klatce piersiowej. W w tym przypadku Mówimy o pogłębieniu dołu nadobojczykowego, cofnięciu przestrzeni międzyżebrowych i odkryciu palców Hipokratesa. Wszystkie te objawy mogą nie zostać zauważone przez pacjenta, ale należy je wziąć pod uwagę podczas badania lekarskiego.
- Zwiększone tętno i podwyższone ciśnienie krwi. Objawy te nie są stałe w przypadku pneumosklerozy. Są następstwem zaburzeń hemodynamicznych i odzwierciedlają pracę serca.
Jeśli dane badanie wstępne dać powód do podejrzenia pneumosklerozy, a następnie przejść do następnego etapu diagnozy. Aby uzyskać dokładniejsze informacje o procesie patologicznym, badanie instrumentalne pacjent.
W diagnostyce pneumosklerozy można zastosować: metody instrumentalne badania:
- radiografia;
- spiroografia;
- bronchoskopia;
- tomografia komputerowa (CT) i rezonans magnetyczny (MRI).
Radiografia
Radiografia jest jedną z głównych metod diagnozowania stwardnienia płuc. Przeprowadza się go za pomocą aparatu rentgenowskiego. Ten specjalne urządzenie, który się obraca prąd elektryczny otrzymaną ze źródła zasilania, na energię promieniowania rentgenowskiego. Odbiornikiem promieniowania jest klisza rentgenowska, do której promienie wnikają po przejściu przez ciało pacjenta.
Siła penetracji promieni rentgenowskich zależy od skład chemiczny i strukturę płuc. Innymi słowy – sam elementy konstrukcyjne tkanka płuc będzie absorbować promieniowanie silniej (żebra, tkanka włóknista, naczynia) niż reszta (pęcherzyki, oskrzela itp.). Dzieje się to zarówno normalnie, jak i kiedy różne choroby, w tym z pneumosklerozą. Zatem intensywność promieniowania przed i po przejściu przez klatkę piersiową będzie inna. Kiedyś na filmie promieniowanie rentgenowskie Dzięki efektowi fotochemicznemu tworzy niepowtarzalny wzór. Zatem powstałe prześwietlenie jest płaskim obrazem trójwymiarowej struktury klatki piersiowej. Jasne obszary na filmie nazywane są ciemnymi plamami, a czarne obszary są jasnymi plamami. Im intensywniejsze zaciemnienie, tym bardziej pochłania promieniowanie i odwrotnie.
Podczas wykonywania zdjęć rentgenowskich pacjent umieszczany jest pomiędzy lampą rentgenowską a kasetą, tak aby klatka piersiowa miała z nią ścisły kontakt (dotykanie). Odległość między sondą a osobą wynosi 60–100 cm. Można wykonać badanie radiologiczne lub badanie radiologiczne. Stosowane są dwa główne rodzaje projekcji - bezpośrednia (pacjent stoi twarzą do filmu lub plecami do filmu) i boczna. Ogólnie rzecz biorąc, takie badanie trwa od 1 do 5 minut. Zwykle efekt jest gotowy następnego dnia, gdyż film musi zostać poddany obróbce w ciemni. NA nowoczesne urządzenia Obraz można uzyskać znacznie szybciej cyfrowo.
Objawy pneumosklerozy na zdjęciu rentgenowskim to:
- Ciemność w płucach. Zaciemnienie może różnić się obszarem i intensywnością. Na przykład w przypadku marskości wątroby będzie ona bardzo intensywna, a w początkowych stadiach zwłóknienia będzie ledwo zauważalna. Całkowite zaciemnienie sugeruje obecność stwardnienia rozsianego całe płuco, suma częściowa - w jednym z płatów płuc i ograniczona - w pewnym segmencie.
- Zmiana wzorca płuc. Nazywa się wzór płucny naczynia krwionośne, kontrastując z tłem pęcherzyków płucnych, oskrzeli i warstw tkanki łącznej. W przypadku pneumosklerozy struktury te zostają izolowane z powodu proliferacji tkanki włóknistej wzdłuż naczyń, oskrzeli i innych formacji strukturalnych.
- Zmniejszenie wielkości płuc. Jeśli pneumoskleroza dotyczy tylko jednego płuca, będzie ono mniejsze niż drugie. Faktem jest, że mniej powietrza dostaje się do dotkniętego obszaru, a jego elastyczność jest ograniczona.
- Przesunięcie śródpiersia. Na radiogramie śródpiersie pojawia się jako nierównomierne zaciemnienie zlokalizowane pośrodku obrazu, za mostkiem. Jeżeli objętość jednego z płuc zmniejszyła się na skutek stwardnienia płuc, cień śródpiersia zostanie przesunięty w stronę zmiany.
Spirografia
Główną metodą badawczą jest spiroografia funkcja oddechowa osoba. Za pomocą specjalnego aparatu rejestruje się objętość powietrza przedostającego się do płuc, a także jego prędkość. W przypadku pneumosklerozy objętość płuc jest znacznie zmniejszona. Zwykle w tym samym czasie rejestruje się zwiększone oddychanie (ponad 20 ruchy oddechowe na minutę). Wszystko to pozwala określić stopień niewydolności oddechowej i wybrać najbardziej skuteczne leki. Spirografia jest metodą szybką, niedrogą i bezbolesna metoda badania. Niestety przy jego pomocy nie można ustalić przyczyny rozwoju pneumosklerozy.
Bronchoskopia
Bronchoskopia polega na wprowadzeniu do tchawicy i oskrzeli specjalnej miniaturowej kamery. Zabieg ten jest wyjątkowo nieprzyjemny, pomimo wstępnego znieczulenia błony śluzowej dróg oddechowych. W przypadku pneumosklerozy za pomocą kamery rzadko można zobaczyć ognisko samego proliferacji tkanki łącznej, ponieważ kamera nie jest w stanie przeniknąć przez małe oskrzela. Jednak zmiany w błonie śluzowej oskrzeli, które lekarz zauważy podczas badania, mogą pomóc w ustaleniu przyczyny pneumosklerozy. Ponadto podczas tego zabiegu możliwe jest wykonanie biopsji. W tym przypadku pobiera się próbkę tkanki ze ściany oskrzela. Następnie powstały materiał bada się pod mikroskopem. Skład komórkowy tkanka często pozwala na postawienie prawidłowej diagnozy i zatrzymanie się dalszy rozwój pneumoskleroza.
Rezonans komputerowy i magnetyczny
Te metody badawcze są bardzo pouczające w przypadku pneumosklerozy, ale są stosowane dość rzadko ze względu na wysoki koszt zabiegu. Tomografia komputerowa to seria zdjęć rentgenowskich wysoka jakość, które umożliwiają wykrycie nawet małych formacji w płucach. MRI obejmuje uzyskanie trójwymiarowe obrazy płuca za pomocą potężnego pole magnetyczne(rejestrowany jest ruch naładowanych cząstek w tkankach). Metody te umożliwiają wykrycie małych ognisk proliferacji tkanki łącznej lub początku zgrubienia ścian naczyń krwionośnych (pęcherzyków, oskrzelików itp.) w stwardnieniu płuc. wczesne etapy choroby. CT i MRI wykorzystuje się głównie do badania pacjentów, u których przyczyna stwardnienia płuc nie jest jasna. Czasami są one również przepisywane wcześniej interwencja chirurgiczna(w przypadku urazów klatki piersiowej, z nieprawidłowym rozwojem płuc) w celu wyjaśnienia lokalizacji procesu patologicznego.
Zwykle, aby potwierdzić diagnozę, wystarczy analiza skarg pacjenta i zdjęcie rentgenowskie. Nieco trudniej jest zidentyfikować przyczynę rozwoju pneumosklerozy. W związku z tym podczas diagnozowania pacjenta przepisywane są nie tylko powyższe procedury (wykrywanie proliferacji tkanki łącznej), ale także inne badania diagnostyczne. Metody te służą nie tyle do potwierdzenia diagnozy, co do ustalenia przyczyny pneumosklerozy. Zaleca się je prawie wszystkim pacjentom w celu postawienia pełniejszej diagnozy.
Program badań pacjenta obejmuje również następujące procedury diagnostyczne:
Leczenie
W przypadku rozlanej pneumosklerozy skuteczne schematy nie ma leczenia. A w przypadku miejscowej stwardnienia płuc, która nie daje objawów zewnętrznych i nie objawia się klinicznie, leczenie w ogóle nie jest przeprowadzane, chyba że zostaną podjęte środki zapobiegawcze.
Wyjątkiem jest przypadek, gdy miejscowe procesy pneumosklerotyczne są wynikiem wyniszczająco-zapalnej choroby płuc i są ciężkie, z zaostrzeniami.
W takim przypadku lekarz przepisuje leki przeciwzapalne i środki przeciwdrobnoustrojowe, przeprowadza zabiegi mające na celu przywrócenie prawidłowego funkcjonowania oskrzeli w dotkniętym obszarze.
Wykonuje się również badanie bronchologiczne, którego wynik wskazuje, czy konieczna jest interwencja chirurgiczna.
Jeśli rozlana pneumoskleroza jest spowodowana czynnikami zewnętrznymi, wówczas prowadzi się terapię mającą na celu wyeliminowanie wpływu czynników egzogennych (tj. Zewnętrznych). Zwykle przepisywane są glikokortykosteroidy (prednizolon, deksametazon i inne analogi).
Glikokortykosteroidy to substancje, które mają podobna akcja z hormonami kory nadnerczy. Jednakże duże dawki Substancje te mogą pogorszyć stan, ponieważ glikokortykosteroidy sprzyjają starzeniu się włókien kolagenowych. Oznacza to, że kolagen przechodzi z etapu rozpuszczalnego do etapu nierozpuszczalnego, dlatego patologiczny proces wzrostu kolagenu zachodzi jeszcze szybciej. Dlatego przepisuje się małe dawki glikokortykosteroidów i dodaje się równoległy kurs penicylaminy, która ma działanie przeciwzapalne.
Ten sam schemat terapeutyczny (glikokortykosteroidy i penicylamina) jest przepisywany w przypadku zapalenia oskrzelików, ziarniniakowatości, zapalenia pęcherzyków płucnych, ale tutaj konieczne jest rozpoczęcie leczenia tak wcześnie, jak to możliwe, w przeciwnym razie pozytywny efekt nie będzie.
W przypadku rozproszonych zmian pneumosklerotycznych jest przepisywany kurs ogólny kuracja, w skład której wchodzą witaminy B6, E, potas, angioprotektory, sterydy anaboliczne.
Aby osuszyć drzewo oskrzelowe, wykonuje się bronchoskopię terapeutyczną. Jeśli procesowi pneumosklerotycznemu towarzyszy niewydolność serca, przepisywane są tak zwane glikozydy nasercowe.
Kompleks ćwiczeń fizjoterapeutycznych, fizjoterapia, tlenoterapia i masaż klatki piersiowej korzystnie wpływają na stan pacjenta.
Terapia tlenowa jest leczenie tlenem. Przez cewniki donosowe („nosowe”), kaniule, maski na twarz(w zależności od drożności górnych dróg oddechowych i innych czynników) dostarczany jest gaz zawierający tlen w takiej objętości, w jakiej jest zawarty w powietrze atmosferyczne. Nasycenie tlenem prowadzi do poprawy metabolizmu komórkowego.
Miejscowe zmiany w płucach, marskość i zwłóknienie, ropienie tkanki płucnej, destrukcyjne zmiany zazwyczaj wymagają leczenia operacyjnego (usunięcia uszkodzonej części płuca).
Nowe i obiecujący kierunek Leczenie stwardnienia płuc polega na zastosowaniu komórek macierzystych, które mogą przywrócić prawidłową strukturę płuc i normalizować funkcję wymiany gazowej.
Środki ludowe
1. Agawa (aloes). Agawa jest dobrze znana w naszym kraju pod nazwą aloes. Troskliwe gospodynie domowe zawsze uprawiały tę bezpretensjonalną roślinę na swoim oknie. roślina doniczkowa, którego właściwości lecznicze znane są już od czasów sprowadzenia aloesu Republika Południowej Afryki. Gęste i mięsiste liście aloesu są magazynem przydatnych i aktywnych substancji:
- witamina C - naturalny przeciwutleniacz, uczestniczy w metabolizmie żelaza i kwas foliowy, pomaga w syntezie hormonów, jego działanie przeciwzapalne jest szczególnie ważne w leczeniu stwardnienia płuc;
- Witamina E w połączeniu z witaminą C zmniejsza poziom blizn w jamie płucnej i zapobiega tworzeniu się toksyn;
- witamina A - stymuluje wzrost nowych komórek, uczestniczy w walce z drobnoustrojami, retinol (jednostka miary witaminy A) odbudowuje nabłonek błony śluzowej płuc;
- mikroelementy: mangan, miedź, jod, cynk i inne niezbędne do organicznego funkcjonowania wszystkich układów organizmu człowieka.
Najbardziej skuteczny recepta Uważa się, że nalewka jest na bazie aloesu. Aby go przygotować, będziesz potrzebować:
- 4 - 5 dużych, świeże prześcieradła aloes, który należy najpierw umyć i zmiażdżyć lub przetrzeć przez tarkę;
- 2 łyżki miodu, najlepiej nie kandyzowanego, wymieszać z powstałą masą i utrzeć do uzyskania jednolitej konsystencji;
- Do jednolitej masy wlać 2 szklanki świeżego, domowego czerwonego wina.
Nalewkę umieszcza się w lodówce. Można przyjąć natychmiast, ale należy spożyć nie później niż 14 dni. Zalecane dawkowanie: 1 łyżka stołowa 3-4 razy dziennie, 20 minut przed posiłkiem.
2. Eukaliptus. Właściwości lecznicze Eukaliptus jest znany prawie każdej osobie od najmłodszych lat. Na bazie inhalacji olejek eteryczny eukaliptusowy, rozpuszczające się pastylki do ssania ułatwiające oddychanie silny kaszel, do których należy eukaliptus, są nam znane od dzieciństwa.
I to jest całkowicie sprawiedliwe. Głównym działaniem eukaliptusa, który pomaga w leczeniu stwardnienia płuc, jest jego właściwości antyseptyczne, zdolny do zwalczania infekcji, tłumienia formacji gnilnych, przywracania swobodne oddychanie. Oprócz działanie antyseptyczne niebieski eukaliptus ma korzystny wpływ na układ nerwowy mający działanie uspokajające, odprężający i poprawiający nastrój.
Do leczenia eukaliptusem potrzebne będą liście rośliny, które należy zmiażdżyć, następnie dodać 0,5 litra wrzącej wody i pozostawić na 10-15 minut. Nalewka jest już gotowa do użycia.
Aby ulepszyć efekt terapeutyczny i ulepszanie go walory smakowe, możesz dodać miód. Środki ludowe mają działanie kumulacyjne, dlatego przyjmowanie takich leków powinno być długotrwałe i naprzemienne. Możesz stosować napar z eukaliptusa przez miesiąc, następnie zaleca się przejście na inne zioła - pikulnik pospolity, tymianek pełzający. Nalewkę z tych ziół przygotowuje się w ten sam sposób i dawkując, jak przy użyciu niebieskiego eukaliptusa.
3. Ziarna owsa. Wcale nie za nic owsianka liczy się profilaktyczny na wiele chorób m.in przewód żołądkowo-jelitowy, dodatkowo owies różne typy przepisane kiedy choroby naczyniowe, dysfunkcja wątroby i nerek. Owies bogaty w witaminy A, E, kwasy tłuszczowe i inne składniki aktywne, w najlepszy możliwy sposób odkrywa swoje właściwości lecznicze w formie wywaru.
Zarówno naturalne, jak i już przetworzone ziarna owsa nadają się do leczenia pneumosklerozy. Szklankę umytego ziarna zalewa się przez noc 1 litrem wody, rano powstałą objętość doprowadza się do wrzenia i trzyma na ogniu, aż płyn zredukuje się o połowę. Pozostały płyn jest filtrowany i podgrzewany w ciągu dnia, przed posiłkami.
4. Suszone owoce. Z całej gamy suszonych owoców w tym przypadku warto wymienić rodzynki i suszone morele, które są równie bogate w mikroelementy i witaminy. efekt regenerujący, aktywują metabolizm, działają moczopędnie, co jest ważne w usuwaniu zastoju płynów w płucach podczas stwardnienia płuc.
Suszone morele i rodzynki swoje właściwości lecznicze ujawniają po zalaniu wrzątkiem i pozostawieniu do zaparzenia, a następnie spożyciu przed posiłkami.
Inny zdrowy przepis: 100 g suszonych owoców posiekać, zalać szklanką wody i doprowadzić do wrzenia, zdjąć z ognia, pozostawić na 10 minut, po czym do przecedzonego bulionu, na przemian z wyciśniętymi owocami, zabrać 1-2 łyżki 2- 3 razy dziennie.
Na podstawie czego medycyna tradycyjna przyszły do nas z lat ubiegłych, przekazywane z pokolenia na pokolenie, należy o tym pamiętać przygotowując się tradycyjne leki Lepiej jest używać naczyń glinianych lub szklanych. Jeśli produkt wymaga zagotowania, lepiej zrobić to na małym ogniu.
Zaraźliwe czy nie
Jak wspomniano powyżej, w przypadku pneumosklerozy pacjenci doświadczają szeregu zmian strukturalnych nie tylko w układzie oddechowym, ale także w sercu. Choroba ta jest uważana za bardzo poważną nie tylko ze względu na niewydolność oddechową, która jest głównym problemem, ale także ze względu na szereg powikłań. Wszystko to ma ogromny wpływ na jakość życia pacjenta i kiedy późna diagnoza I niewłaściwe leczenie stwarza zagrożenie życia.
Główne konsekwencje i powikłania pneumosklerozy to:
- przewlekła niewydolność oddechowa;
- serce płucne;
- infekcje dróg oddechowych.
Przewlekła niewydolność oddechowa
Przewlekła niewydolność oddechowa jest bezpośrednią konsekwencją stwardnienia płuc i występuje w takim czy innym stopniu u wszystkich pacjentów z tą patologią. Pojawia się z powodu banalnego zmniejszenia objętości płuc. Zmniejsza się liczba pęcherzyków płucnych, pogarsza się drożność oskrzelików i następuje zastój krwi. Wszystko to prowadzi do tego, że krew żylna dostając się do płuc, nie jest dostatecznie wzbogacony w tlen. Jak wspomniano powyżej, przyczyną większości objawów jest przewlekła niewydolność oddechowa.
Ten problem z pneumosklerozą jest praktycznie nieuleczalny. Spożycie niektórych może przynieść tymczasową ulgę w oddychaniu leki. Taki mechanizmy kompensacyjne podobnie jak wzrost poziomu czerwonych krwinek, hemoglobiny, a także zwiększone oddychanie, są również przejściowe. Pneumoskleroza najczęściej postępuje powoli (w zależności od przyczyny), pogarszając stan pacjenta. Kiedy następuje znaczny spadek poziomu tlenu w krew tętnicza przychodzi śmierć.
Serce płucne
Wspomniane już serce płucne to poszerzenie prawych komór serca. Dzieje się tak w wyniku stopniowego pogrubienia mięśnia sercowego (mięsień sercowy). Silny mięsień sercowy kompensuje wysokie ciśnienie krwi w krążeniu płucnym. Jest w stanie kurczyć się z większą siłą, pokonując opór naczyń krwionośnych w zmienionych płucach. To rekompensuje to na jakiś czas niewydolność oddechowa. Krew przepływa przez nią, jest wzbogacona w tlen i nadal rozprowadza ją po całym organizmie.
Niestety serce płucne (szczególnie na tle stwardnienia płuc) jest poważne powikłanie choroby. Kompensacja oporu w płucach jest tymczasowa. Stopniowo mięsień sercowy prawej komory zwiększa się tak bardzo, że nie ma już wystarczającej ilości tlenu do własnej pracy. W tej chwili aktywność fizyczna może to prowadzić do zawału serca po prawej stronie serca. Ponadto zmieniony kształt serca przyczynia się do pojawienia się objawów, takich jak zaburzenia tętno, przyspieszone bicie serca, ból w okolicy serca. Podobnie jak samą pneumosklerozę, serce płucne jest trudne do leczenia farmakologicznego. Dlatego pacjenci z tym powikłaniem zwykle nie są w stanie pracować. Wymagają stałej opieki i leczenia objawowego.
Infekcje dróg oddechowych
Z powodu słabej wentylacji i ukrwienia niektórych części płuc u pacjentów z pneumosklerozą często występują różne infekcje dróg oddechowych. Przejawia się to okresowym pojawieniem się kaszlu z plwociną, wzrostem temperatury i pojawieniem się świszczącego oddechu w płucach. Przyjmowanie antybiotyków pomaga pozbyć się infekcji, ale problemem jest zmiany strukturalne, które wystąpiły już w tkance płucnej. Predysponują do pojawienia się nowych zmian.
Basal co to jest
Podstawna pneumoskleroza polega na wymianie tkanki łącznej głównie w jej podstawowych odcinkach.
Co to jest?
Radykalna pneumoskleroza to nic innego jak charakterystyczny stan pierwotna gruźlica, co przyczynia się do deformacji płuc, rozprzestrzeniając się od korzenia.
Ogniskowy
Ogniskowa pneumoskleroza może rozwinąć się w wyniku zniszczenia miąższu płuc z powodu ropnia płuc (etiologia zakaźna) lub jam (gruźlica). Tkanka łączna może rosnąć w miejscu już zagojonych i wciąż istniejących zmian i ubytków.
Okołooskrzelowe
Pneumoskleroza okołooskrzelowa charakteryzuje się lokalizacją wokół oskrzeli. Wokół dotkniętych oskrzeli tkanka płuc zmienia się w tkankę łączną. Przyczyną jego wystąpienia jest najczęściej przewlekłe zapalenie oskrzeli. Od dawna pacjentowi nie przeszkadza nic poza kaszlem, a następnie wytwarzaniem plwociny.
Rozedma
Objawem rozedmy płuc jest nagromadzenie zwiększonej ilości powietrza w drogach oddechowych tkanki płuc. Pneumoskleroza wynikająca z przewlekłe zapalenie płuca, ma bardzo podobne objawy. Na rozwój rozedmy płuc i stwardnienia płuc ma wpływ infekcja ściany oskrzeli, wpływ zapalenia gałęzi tchawicy i niedrożność drożności oskrzeli. W małe oskrzela gromadzi się flegma. Wentylacja w tym obszarze płuc może powodować rozedmę płuc lub stwardnienie płuc. Choroby, którym towarzyszy skurcz oskrzeli, na przykład: astma oskrzelowa, może przyspieszyć rozwój tych chorób.




