Cos'è la calcificazione della valvola mitrale. Usa erbe, aglio e iodio blu: la calcificazione vascolare scomparirà per sempre.
Calcificazione del cuore e dei vasi sanguigni: comparsa, segni, diagnosi, trattamento
Tutti i materiali sul sito sono pubblicati sotto la paternità o la direzione di medici professionisti,
ma non costituiscono una prescrizione per il trattamento. Rivolgiti agli specialisti!
Nella vecchiaia e alcuni condizioni patologiche nel corpo umano si accumulano quantità in eccesso che possono essere rimosse naturalmente lui non può. Viene rilasciato nel sangue. Di conseguenza, il calcio inizia a depositarsi sulle pareti vasi sanguigni, compresa l'aorta. Si verifica la calcinazione delle sue pareti e delle alette delle valvole. Questo processo è chiamato calcificazione (calcificazione, calcificazione). In caso di danno all'aorta, la malattia rappresenta una minaccia diretta per la vita umana, poiché i depositi di calcio sulle pareti li privano di elasticità.
L'aorta inizia ad assomigliare a un fragile vaso di porcellana che può rompersi a causa di qualsiasi carico aumentato. Un tale fattore per questo arteria principaleÈ ipertensione. Può rompere il fragile muro in qualsiasi momento e causare Morte istantanea. L'aumento della pressione è favorito dalla proliferazione di masse trombotiche polipoidi sulle valvole aortiche causate dalla calcificazione, che portano ad un restringimento della bocca.
Eliminazione della calcificazione
La calcificazione aortica è una delle cause dello sviluppo malattia grave- (COME). Tecnica speciale terapia farmacologica questa malattia non esiste. Obbligatorio corso di rafforzamento generale, finalizzato alla prevenzione (IHD) e all'eliminazione delle malattie esistenti.
- Trattamento di lievi e grado medio la gravità viene effettuata con i farmaci, con alto contenuto magnesio Dissolvono con successo i depositi calcarei sulle pareti dell'aorta. In forma disciolta, alcuni di essi vengono escreti dal corpo e altri vengono assorbiti dal tessuto osseo.
- I farmaci sono prescritti per normalizzare pressione sanguigna e mantenerlo entro certi limiti.
- Il ristagno di sangue nel piccolo circolo viene eliminato assumendo diuretici.
- Quando si verifica una disfunzione sistolica nel ventricolo sinistro, viene utilizzata la Digossina.
- Le forme gravi possono essere eliminate solo mediante intervento chirurgico.
- Per il trattamento della calcificazione aortica in infanzia La valvuloplastica aortica con palloncino è una procedura di dilatazione minimamente invasiva utilizzata valvola cardiaca inserendo nell'aorta un catetere con all'estremità un palloncino gonfiabile (la tecnologia è vicina a quella tradizionale).
La calcificazione è la causa della stenosi della valvola aortica
Una delle cause più comuni (fino al 23%) dello sviluppo di difetti della valvola cardiaca è la stenosi valvola aortica(AK). Lo chiama processo infiammatorio(valvulite reumatica) o calcificazione. Questa malattia è considerata una vera stenosi. Porta alla calcificazione dei lembi della valvola aortica cambiamenti degenerativi i suoi tessuti. Diventano gradualmente più densi e spessi. Un'eccessiva stratificazione di sali di calce favorisce la fusione delle valvole lungo le commissure, con conseguente diminuzione dell'area effettiva dell'apertura aortica e insufficienza della sua valvola (stenosi). Questo diventa un ostacolo al flusso sanguigno dal ventricolo sinistro. Di conseguenza, si verifica una differenza nell'area di transizione dal ventricolo sinistro all'aorta. pressione sanguigna: all'interno del ventricolo comincia a salire bruscamente, e alla bocca dell'aorta cade. Di conseguenza, la camera ventricolare sinistra si allunga gradualmente (dilata) e le pareti si ispessiscono (ipertrofia). Ciò che indebolisce la sua funzione contrattile e si riduce gittata cardiaca. Atrio sinistro allo stesso tempo sperimenta un sovraccarico emodinamico. Si diffonde anche ai vasi della circolazione polmonare.
Va notato che il ventricolo sinistro ha forza potente, capace di compensare Conseguenze negative stenosi Il suo normale riempimento di sangue è assicurato dall'intensa contrazione dell'atrio sinistro. Pertanto, per un lungo periodo di tempo il difetto si sviluppa senza disturbi circolatori evidenti e i pazienti non hanno sintomi.
Sviluppo di calcificazione della valvola aortica
La calcificazione delle valvole cardiache è un precursore di malattie come insufficienza cardiaca, ictus generalizzato, ecc. Di solito, la calcificazione della valvola aortica si sviluppa sullo sfondo processi degenerativi, che si verifica nei suoi tessuti, causata da valvulite reumatica. Sui bordi rugosi e saldati dei lembi valvolari si formano escrescenze calcaree informi che bloccano la bocca dell'aorta. IN in alcuni casi la calcificazione può coinvolgere la parete del ventricolo sinistro, il lembo valvolare anteriore e il setto tra i ventricoli situati nelle immediate vicinanze.
La malattia ha diverse fasi:
- SU stato iniziale si nota iperfunzione ventricolare sinistra. Favorisce il completo svuotamento. Pertanto, non si verifica la dilatazione (stiramento) della sua cavità. Questa condizione può durare per un periodo piuttosto lungo. Ma le possibilità dell’iperfunzione non sono illimitate e inizia la fase successiva.
- Ogni volta tutto rimane nella cavità LV più sangue. Per questo motivo, il suo riempimento diastolico (durante il periodo di eccitazione) richiede un volume maggiore. E il ventricolo inizia ad espandersi, cioè diventa tonogenico. Ciò a sua volta provoca una maggiore contrazione del ventricolo sinistro.
- SU prossima fase si verifica una dilatazione miogenica, causata dall'indebolimento del miocardio, che è causa di insufficienza aortica (stenosi).
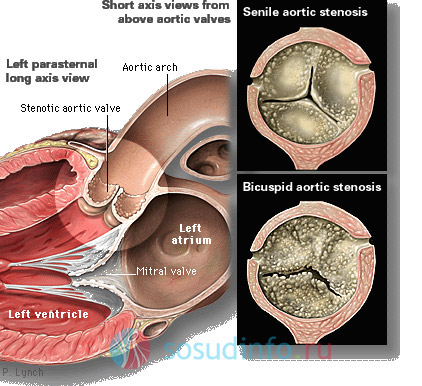
Stenosi senile (in alto) e bicuspide (in basso) della valvola aortica dovuta a calcificazione
La calcificazione dell'AC viene rilevata durante la radiografia. È chiaramente visibile sulla proiezione obliqua. Nell'ecocardiografia, la calcificazione viene registrata sotto forma di un numero enorme di segnali ecografici ad alta intensità.
Perché a lungo si verifica la compensazione dell'insufficienza circolatoria aortica, la persona si sente completamente sana. Non ha manifestazioni cliniche malattie. L'insufficienza cardiaca si verifica inaspettatamente (per il paziente) e inizia a progredire rapidamente. La morte avviene in media 6 anni e mezzo dopo l'esordio sintomi gravi. L'unico metodo efficace Il trattamento per questo difetto è chirurgico.
Calcificazione della valvola mitrale
La calcificazione è molto difficile da diagnosticare, poiché le sue manifestazioni cliniche sono simili a quelle di... Pertanto, il paziente viene spesso diagnosticato erroneamente e la calcificazione continua a progredire, portando a vizi gravi cuori, come o .
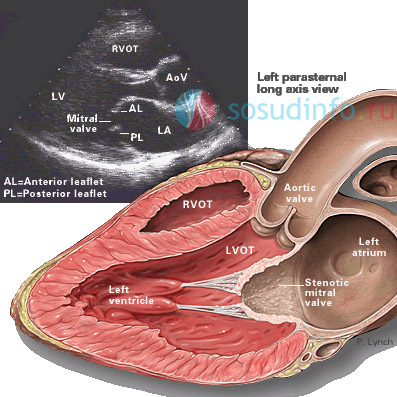
I pazienti lamentano prestazioni ridotte, aumento della fatica. Provano mancanza di respiro, interruzioni nel funzionamento del cuore, in alternanza con dolore al cuore. In molti casi si verifica tosse con sangue e la voce diventa rauca. Trattamento tempestivo della calcinosi valvola mitrale, con l'uso della commissurotomia mitralica e della terapia farmacologica preventiva, non solo ripristinerà l'attività cardiaca, ma consentirà anche di immagine attiva vita.
La capacità di rilevare calcificazioni di questo tipo è fornita dalla scansione a colori Doppler. Quando viene esaminato da un medico, l'acrocianosi e il rossore "mitrale" sullo sfondo del pallore colpiscono pelle. A esame completo Al paziente viene diagnosticata la dilatazione dell'atrio sinistro e l'ipertrofia della sua parete, con piccoli coaguli di sangue nell'orecchio. In questo caso le dimensioni del ventricolo sinistro rimangono invariate. Le pareti del ventricolo destro sono espanse, con notevole ispessimento. Anche ampliato vene polmonari e arteria.
Calcificazione vascolare e suoi tipi
Le placche calcificate sulle pareti delle arterie sono una delle cause più comuni di infarto miocardico e, a causa di un significativo restringimento del lume tra le loro pareti. Previene corrente inversa sangue dal cuore. Interferisce con la circolazione sanguigna grande cerchio, portando a un apporto di sangue insufficiente al miocardio e al cervello e non soddisfacendo il loro fabbisogno di ossigeno.
Secondo il meccanismo di sviluppo, la calcificazione vascolare è divisa nei seguenti tipi:
- Calcificazione metastatica, la cui causa sono le interruzioni del lavoro (malattie) singoli organi, ad esempio, reni, colon, ecc. Negli anziani e nei bambini, la calcificazione si sviluppa a causa di un'assunzione eccessiva di vitamina D. Nella maggior parte dei casi, questo tipo di calcificazione non presenta segni clinici.
- Calcificazione interstiziale (universale) o calcificazione metabolica. Chiamato ipersensibilità corpo ai sali di calcio (calcificazione). Una malattia progressiva e grave.
- La calcificazione è distrofica. Questa calcificazione del cuore porta alla formazione di un “cuore corazzato” in caso di pleurite o di un “polmone corazzato” in caso di pleurite, provoca disturbi dell'attività cardiaca e può causare.
- I bambini hanno spesso calcificazioni idiopatiche (congenite), che si verificano a causa di patologie dello sviluppo del cuore e dei vasi sanguigni.
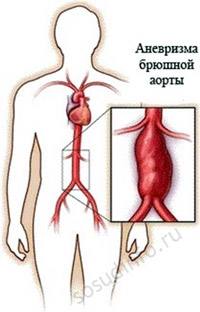
Calcificazione dell'aorta addominale
 A esito fatale entro un anno potrebbe risultare . A volte una persona muore improvvisamente emorragia interna V cavità addominale causata dalla rottura di un aneurisma. La causa di questa malattia è la calcificazione aorta addominale. Viene rilevato durante una fluoroscopia di indagine.
A esito fatale entro un anno potrebbe risultare . A volte una persona muore improvvisamente emorragia interna V cavità addominale causata dalla rottura di un aneurisma. La causa di questa malattia è la calcificazione aorta addominale. Viene rilevato durante una fluoroscopia di indagine.
I principali sintomi di questa malattia sono il dolore addominale che si manifesta dopo ogni pasto, che aumenta con il progredire della malattia, così come la claudicatio intermittente.
Eliminato chirurgia- resezione dell'aneurisma. Successivamente, viene eseguita la protesi della sezione rimossa dell'aorta.
Calcificazione intracardiaca
Il processo patologico di deposizione di sali di calcio sugli ispessimenti parietali sclerotici del miocardio e sui suoi filamenti cordali, lembi e basi valvolari (calcificazione intracardiaca) porta a cambiamenti nei tessuti proprietà fisiche e chimiche. Si accumulano, il che accelera la formazione di sali di calcio e favorisce la loro deposizione sulle aree necrotiche. A volte la calcificazione intracardiaca è accompagnata da manifestazioni rare e talvolta inaspettate, ad esempio danno all'endotelio e sua escoriazione. In alcuni casi si verifica la rottura dell'endotelio, che causa la trombosi della valvola.
La trombosi è pericolosa perché porta alla sepsi e alla tromboendocardite. IN pratica medica Ci sono molti casi in cui la trombosi ha bloccato completamente l'anello mitralico. A causa della calcificazione intracardiaca si può sviluppare meningite embolica da stafilococco, che quasi sempre termina fatale. Quando la calcificazione si estende ad ampie aree dei lembi valvolari, i suoi tessuti si ammorbidiscono e su di essi si formano masse caseose. Dai lembi valvolari la caseosi può diffondersi alle aree vicine del miocardio.
Esistono due tipi di calcificazione intracardiaca:
- Primario (degenerativo, legato all'età), la cui origine non è sempre nota. Più spesso osservato durante l'invecchiamento del corpo.
- Secondario, che si verifica sullo sfondo di malattie del sistema cardiovascolare ed endocrino, dei reni, ecc.
Il trattamento della calcificazione primaria si riduce a prevenire il verificarsi di cambiamenti distrofici associati all’invecchiamento del corpo. Con la calcinosi secondaria, la causa viene prima eliminata, processo di chiamata formazione di depositi di calcare sulle pareti dei vasi sanguigni e delle valvole.
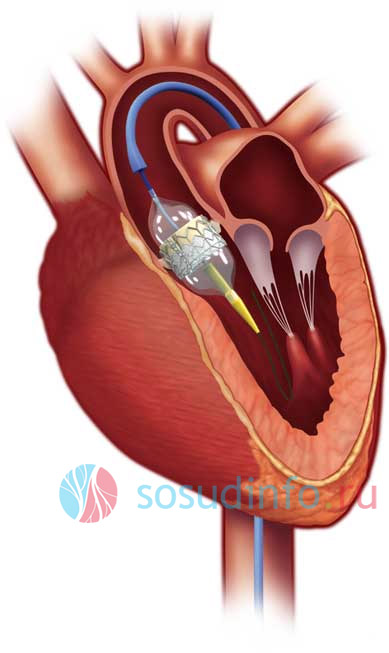
l’angioplastica è un metodo per eliminare la calcificazione
Un metodo comune per trattare alcune malattie cardiache, in particolare l'infarto del miocardio, consiste nel ripristinare il lume del vaso utilizzando un palloncino gonfiato. In questo modo si espandono arterie coronarie, comprimendo e appiattindo le escrescenze di calcio sulle loro pareti, bloccando gli spazi vuoti. Ma questo è abbastanza difficile da fare, poiché è necessario creare nei cilindri una pressione doppia rispetto a quella utilizzata nel trattamento di un infarto. In questo caso si presentano alcuni rischi, ad esempio il sistema di pressurizzazione o la bomboletta stessa potrebbero non sopportare un aumento fino a 25 atm. pressione e scoppio.
Segni clinici
Molto spesso compaiono sintomi di calcificazione intracardiaca fasi tardive, quando i depositi di calcare hanno già causato cambiamenti fisiologici significativi nella struttura del cuore e portato a disturbi circolatori. Una persona sente le interruzioni frequenza cardiaca, avverte dolore nell'area del cuore e debolezza costante. Ha spesso vertigini (soprattutto quando cambia improvvisamente posizione). Un compagno costante della calcificazione è la mancanza di respiro. Inizialmente diminuisce a riposo, ma con il progredire della malattia si osserva anche durante il sonno notturno. Sono possibili brevi svenimenti e perdita di coscienza a breve termine.
Le principali cause della calcificazione risiedono nella disregolazione processi metabolici. Potrebbe essere causato da malfunzionamenti sistema endocrino, che portano ad una diminuzione della produzione di paraormoni e calcitonina. Ciò causa interruzioni equilibrio acido-base sangue, a seguito del quale i sali di calcio cessano di dissolversi e si depositano in forma solida sulle pareti dei vasi sanguigni.
Spesso la calcificazione è promossa da malattie renali (nefrite cronica o malattia policistica), tumori, ecc. Possono verificarsi calcificazioni arteriose periodo postoperatorio, sullo sfondo di lesioni dei tessuti molli durante l'impianto di dispositivi funzionali. Conglomerati calcarei grandi formati il più delle volte si forma in aree con tessuto morto o durante la sua degenerazione.
Metodi diagnostici moderni
L'alto tasso di mortalità tra i pazienti con diagnosi di calcificazione del cuore o dell'aorta costringe i medici di tutto il mondo a cercare metodi nuovi e più avanzati per diagnosticare questa malattia. In corso test clinici Sono disponibili i seguenti metodi:
- ELCG (fascio di elettroni TAC), fornendo una valutazione qualitativa della calcinazione.
- Bidimensionale, attraverso il quale viene visualizzata la calcinite. Vengono rilevati sotto forma di echi multipli. Questa tecnica consente di identificare disturbi anatomici, ma non fornisce una valutazione quantitativa dell'entità della calcificazione.
- Ecografia. Può essere utilizzato per rilevare la calcificazione delle pareti dei vasi, ma non consente di determinare la presenza e il grado di calcificazione delle valvole aortiche.
- Densitometria ad ultrasuoni. Viene eseguito utilizzando Nemio, un sistema diagnostico di TOSHIBA. Include un sensore cardiaco a schiera di fasi e il programma per computer cardiaco IHeartA. Questo dispositivo consente di diagnosticare l'entità della calcificazione utilizzando gli indicatori medi.
- Se la media è inferiore a 10, non c'è calcificazione AC;
- Se 10
- Se 13
- La media>17 indica un aumento significativo dei depositi calcarei (grado 3).
- Se 13
È particolarmente importante diagnosticare tempestivamente e correttamente il grado di calcificazione durante la gravidanza.. Con un alto grado di calcificazione, spesso sorgono problemi durante il parto, poiché il calcio può depositarsi non solo sulle valvole cardiache, ma anche sulla placenta. Se viene diagnosticata una calcinosi di grado 1, è necessario limitare l'assunzione di cibi ricchi di calcio. Si consiglia di assumere multivitaminici e farmaci ricchi di magnesio.
Ricette tradizionali contro la calcinosi
Si ritiene che sia possibile fermare lo sviluppo della calcificazione utilizzando rimedi popolari a base di aglio. La capacità unica di questa pianta di dissolvere i depositi di calcare è stata scoperta da scienziati europei che hanno condotto ricerche sugli effetti delle sue sostanze biologicamente attive sui vasi sanguigni. A scopo preventivo è sufficiente mangiare solo due chiodi di garofano al giorno.
I guaritori cinesi preparavano la tintura all'aglio da 300 g di spicchi d'aglio sbucciati e tritati e 200 grammi di alcool (vodka). Dopo 10 giorni di infusione è stata assunta secondo il seguente schema:

La ricetta dell '"Elisir della giovinezza", utilizzata dai monaci tibetani per prolungare la vita, è stata conservata:
- Loro hanno preso 100 grammi ciascuno di germogli secchi di camomilla, erba madre e betulla. La miscela è stata accuratamente miscelata e frantumata. Un cucchiaio della miscela preparata è stato preparato con 0,5 litri di acqua bollente e lasciato per 20 minuti. Un bicchiere di infuso caldo e filtrato con l'aggiunta di un cucchiaio di miele va bevuto la sera prima di coricarsi. La seconda porzione si beve al mattino a stomaco vuoto.
Entrambi questi balsami pulire efficacemente i vasi sanguigni, eliminando i segni di aterosclerosi e calcificazione delle pareti aortiche, restituendo loro la loro elasticità. Si consiglia di utilizzarli una volta ogni cinque anni. Passaggio 1: paga la consulenza utilizzando il modulo → Puoi aumentare l'importo se la tua domanda è complessa, richiede un approfondimento e/o una risposta lunga (ad esempio, una trascrizione dettagliata dei test, ecc.). Alla fine della domanda Non dimenticare di includere il codice di pagamento!
(altrimenti non potranno identificarti)
Le richieste a pagamento vengono generalmente elaborate entro 48 ore
Il sistema cardiovascolare può essere giustamente definito la base della salute e del normale funzionamento di tutti gli organi interni. È attraverso di esso che viene effettuato l'afflusso di sangue. Questo processo è necessario per fornire ossigeno a tutti i sistemi e gli organi. Senza di esso, il funzionamento di altri sistemi non è possibile.
Ma spesso fattori esterni, scarsa ereditarietà e un corso di vita anormale portano al fatto che questo sistema vitale subisce interruzioni nel suo funzionamento. Di conseguenza, una persona sviluppa malessere generale e malattie di altri organi.
Uno dei disturbi che possono influenzare le condizioni del cuore e dei vasi sanguigni è un eccesso di calcio nel corpo. Questo elemento è necessario per lo sviluppo ottimale del corpo. Ma nel tempo, sotto l'influenza di alcuni cambiamenti legati all'età, il calcio inizia ad accumularsi in grandi quantità nel corpo. E si accumula, di regola, sulle pareti dei vasi sanguigni, in particolare sull'aorta. Ciò porta alla comparsa e allo sviluppo di una malattia come la calcificazione aortica.
Cos'è la calcificazione aortica?
Cos'è la calcificazione delle pareti dell'aorta? Come accennato in precedenza, la calcificazione aortica è un eccessivo accumulo di calcio sulle pareti di questo vaso. Questa malattia può essere causata da una serie di motivi.
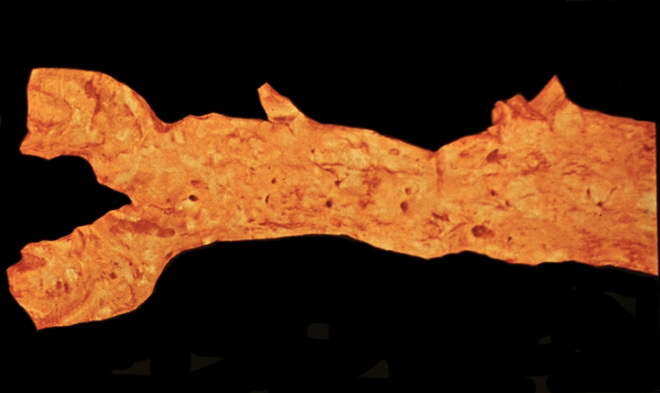
Un eccessivo accumulo di calcio porta alla calcificazione delle pareti aortiche. Ciò porta ad una significativa perdita di elasticità e flessibilità della nave.
L'aorta ricorda un tubo interamente di porcellana. Qualsiasi impatto, come una forte diminuzione o aumento della pressione sanguigna, può portare alla formazione di una crepa nella parete aortica e, di conseguenza, alla morte del paziente.
Uno dei tipi più comuni di calcificazione è l'aterocalcenosi. Questa malattia può influenzare il funzionamento del cervello, il che porta a conseguenze irreversibili.
Cause dell'insorgenza e dello sviluppo della calcificazione aortica
Ci sono molte ragioni per l'insorgenza e lo sviluppo di una malattia come la calcificazione dell'aorta addominale. Questi includono:
- Età. Nell'adolescenza, il calcio è semplicemente necessario per lo sviluppo ottimale della struttura del corpo: le ossa. Nei bambini e negli adolescenti, il calcio viene eliminato dalle ossa molto peggio che negli anziani. Questo è il motivo per cui gli adulti soffrono molto spesso di calcificazione delle pareti aortiche. Il calcio viene eliminato più facilmente dalle ossa e finisce direttamente nel sangue.
- Malattie e disturbi dell'apparato urinario. Le malattie renali portano al fatto che il calcio in eccesso semplicemente non può essere escreto dal corpo. Ecco perché si accumula sulle pareti dei vasi sanguigni.
- Malattie intestinali. Questo aiuta anche a rallentare la rimozione del calcio dal corpo.
- Disturbi ossei. Succede che il tessuto osseo semplicemente non assorbe il calcio. O lo assorbe in quantità insufficiente oppure non lo “assorbe” affatto. Ciò porta inevitabilmente ad un “arricchimento” del sangue con calcio.
- Cattive abitudini. Sono le cause dello sviluppo di molte malattie. Vale la pena pensare attentamente alla propria salute quando si fuma un'altra sigaretta o si beve un'altra bottiglia di alcol.
- Stress e frequente sovraccarico emotivo.

- Cattiva eredità. Molto spesso le malattie del sistema cardiovascolare vengono ereditate.
- Diabete.
- Peso in eccesso.
- Dieta squilibrata. Tutti sanno che devi mangiare frazionalmente, regolarmente, in piccole porzioni. La dieta dovrebbe consistere in alimenti ricchi di vitamine e minerali. Ma sfortunatamente non tutti seguono queste regole piuttosto semplici. Ciò porta allo sviluppo di molte malattie.
- Inattività fisica.
- Difetto cardiaco congenito.
Raramente la comparsa e lo sviluppo della calcificazione sono influenzati da uno solo dei motivi sopra indicati. Di norma, solo una combinazione di ragioni può portare a tale diagnosi.
Tutti i motivi di cui sopra portano alle seguenti conseguenze:
- Rapidi cambiamenti nel pH e nei livelli di calcio nel sangue.
- Disturbi nella produzione di condroitin solfato.
- Violazioni delle reazioni vitali nel corpo.
Sintomi della malattia
Individuare correttamente i sintomi della malattia è il primo passo verso il suo trattamento. Spesso la calcificazione si sviluppa senza sintomi. Ciò potrebbe continuare per molti anni. Questa forma della malattia è la più pericolosa, poiché il paziente non si rende nemmeno conto di avere la malattia.
I principali sintomi della calcificazione includono quanto segue:

- Stanchezza cronica e debolezza.
- Prestazioni ridotte.
- Forte dolore al petto e al cuore.
- Disturbi del ritmo cardiaco (contrazioni del miocardio).
- Frequenti mal di testa che si trasformano in emicranie, vertigini.
- Svenimento.
- Dispnea. Nelle fasi successive della malattia può manifestarsi anche in uno stato di completo riposo.
I sintomi sopra elencati sono standard e iniziali. A seconda del grado di sviluppo della malattia e della posizione della lesione, i sintomi possono variare.
Diagnostica
Dopo aver individuato i primi sintomi e aver contattato uno specialista, il passo successivo è diagnosticare la malattia. Viene effettuato in più fasi, che consente di determinare la presenza della malattia e iniziare ad eliminarla.
Consultazione con uno specialista
Il primo passo diagnostico è la consultazione con uno specialista. È necessario per qualsiasi malattia. Uno specialista può valutare in modo sobrio e obiettivo le tue condizioni e determinare la necessità di ulteriori terapie. Per molte malattie, questa fase diagnostica è quella finale.
Lo specialista dovrebbe intervistare il paziente nel modo più dettagliato possibile. Il compito del paziente è descrivere i suoi reclami, le condizioni generali e il benessere nel modo più dettagliato possibile. Già sulla base di questi dati è possibile giudicare la presenza della malattia.

Il medico deve necessariamente studiare la storia e l'ereditarietà del paziente, conoscere malattie e operazioni precedenti. Ciò contribuirà anche a creare un quadro clinico completo.
In questa fase possono essere utilizzati i metodi diagnostici più semplici: palpazione, misurazione della pressione sanguigna, ascolto del ritmo cardiaco, ecc.
Sulla base delle informazioni ricevute durante la consultazione, il medico decide sulla necessità di ulteriori misure.
Diagnostica strumentale
I metodi diagnostici più efficaci e innovativi oggi sono strumentali. Consentono di ottenere le informazioni più accurate e dettagliate sulle condizioni del paziente, di fornirgli la diagnosi corretta nel più breve tempo possibile e di iniziare un trattamento immediato.
Tra i principali metodi di diagnostica strumentale ci sono:
- Ultrasuoni del cuore. Questo metodo è uno dei più comuni. L'esame ecografico non richiede preparazione preliminare e viene eseguito senza alcuna restrizione di frequenza. Questo è molto importante, poiché con la calcificazione è semplicemente necessario monitorare costantemente le condizioni dell'aorta.
- Ecografia. Questo metodo è apparso relativamente di recente e non è familiare a molti pazienti. Può aiutare a identificare la calcificazione e fare una diagnosi accurata. Ma sfortunatamente è impossibile monitorare le condizioni dell'aorta e della valvola mediante l'ecografia.
- Radiografia. Consente di determinare la posizione esatta dell'accumulo di calcio sulle pareti dell'aorta.
- CT. Questo metodo di ricerca strumentale, familiare a molti, è un metodo classico per determinare le condizioni generali del sistema cardiovascolare e identificare i disturbi nel suo funzionamento.
I metodi di ricerca di laboratorio per la calcinosi non vengono eseguiti a causa della loro inefficacia in questa malattia. Solo con l'aiuto di metodi di ricerca strumentali è possibile determinare la presenza della malattia e prescrivere un trattamento efficace.
È assolutamente impossibile ritardare la diagnosi. Prima inizi a trattare la calcificazione, più facile e veloce sarà sbarazzartene. Le prime fasi della malattia sono fondamentalmente diverse nei sintomi rispetto alle fasi successive.
Trattamento della calcificazione aortica
Esistono molti trattamenti per la calcificazione aortica. Differiscono l'uno dall'altro nella loro efficacia e vengono prescritti in base alla gravità e alla natura della malattia. Diamo un'occhiata ai principali metodi di trattamento.
Trattamento farmacologico
Esistono pochissimi farmaci speciali volti ad eliminare questa malattia. Ma ci sono quei farmaci che, pur prevenendo le cause della calcificazione, possono arrestarne completamente o parzialmente lo sviluppo.
Per la calcificazione vengono prescritti i seguenti farmaci:
- Medicinali contenenti magnesio.
- Medicinali mirati ad abbassare la pressione sanguigna.
- Farmaci necessari per accelerare la circolazione sanguigna.
- Medicinali per normalizzare il ritmo cardiaco.
- Agenti antipiastrinici volti ad eliminare l'eccessivo spessore del sangue, ecc.
Trattamento non farmacologico
Questo tipo di trattamento non è generalmente accettato. Molti esperti negano completamente l'efficacia di questo metodo. Si basa sul trattamento con rimedi popolari.
Esistono molte ricette di medicina tradizionale per la calcinosi su Internet. Il loro utilizzo sposta tutta la responsabilità per l'esito del trattamento dal medico curante al paziente stesso.
Intervento chirurgico
Questo tipo di trattamento viene utilizzato solo nelle fasi successive della malattia. Una forma avanzata di calcificazione richiede un intervento chirurgico immediato.
Esistono molti tipi di operazioni, la più popolare delle quali è la sostituzione aortica. Viene eseguito solo quando esiste una grave minaccia per la salute e la vita del paziente.
Calcinosi (calcificazione)– si tratta di un comune accumulo limitato di calcio sotto forma di sali nella struttura di vari tessuti con conseguenti alterazioni patologiche nella loro funzione. Con un funzionamento soddisfacente del tratto digestivo e del sistema urinario, è assicurato il normale metabolismo metabolico del calcio sotto forma di assorbimento nell'intestino tenue e di escrezione nelle feci e nelle urine.
La regolazione indiretta del metabolismo del calcio viene effettuata dalle ghiandole paratiroidi attraverso il rilascio di sostanze ormonali che migliorano o inibiscono i processi di assorbimento ed escrezione del calcio, nonché l'accumulo dei suoi sali nel sangue o nel tessuto osseo (calcificazione).
In una situazione in cui una persona ha un accumulo generalizzato di sali di calcio in un tessuto o nell'altro, a causa di disturbi metabolici generali, gli esperti stabiliscono la conclusione di "metastasi di tipo calcareo". La formazione di metastasi calcaree è facilitata dall'aumento del dilavamento del calcio dal tessuto osseo, che si osserva nell'osteoporosi grave, nelle fratture e nei tumori ossei maligni, e i sali di calcio si accumulano nei tessuti dove normalmente non dovrebbero essere presenti.
Quando l'accumulo limitato di calcio in qualsiasi area del tessuto sano è causato da disturbi non sistemici del metabolismo minerale, si deve presumere la presenza di calcificazioni di tipo distrofico. Non necessariamente, anche una grave calcificazione significa un peggioramento delle condizioni di salute del paziente, ad esempio con la tubercolosi, la comparsa di segni di calcificazione indica una transizione al periodo di convalescenza.
Cause di calcificazione
Il meccanismo patogenetico della calcinosi di qualsiasi localizzazione si basa sulla transizione del calcio dallo stato liquido solubile all'eccessivo accumulo dei suoi sali nei tessuti del corpo umano. Questa condizione patologica può svilupparsi a causa di molti fattori provocatori, ma il fattore scatenante per lo sviluppo della calcificazione è un fallimento dei processi metabolici del calcio nel corpo.
Molto spesso, il metabolismo del calcio viene interrotto a causa del funzionamento improprio delle sostanze ormonali regolatrici prodotte dalle ghiandole paratiroidi, che si verificano in varie endocrinopatie. Inoltre, il processo di assorbimento e utilizzo dei sali di calcio è influenzato dal livello di calcio nel sangue, che può variare in modo significativo, sia nella direzione dell'aumento che in quella della forte diminuzione. Un numero enorme di enzimi prende parte al processo di trasformazione metabolica del calcio, quindi, se una persona ha la fermentopatia, si creano le condizioni per un eccessivo accumulo dei suoi sali nel corpo.
Esistono diverse categorie di fattori provocatori che influenzano lo sviluppo dei segni di calcificazione, che possono essere suddivisi in esogeni ed endogeni. Le cause esogene della calcificazione comprendono vari tipi di lesioni alle ossa e ai tessuti molli, nonché un'eccessiva assunzione di vitamina D nel corpo umano, che si verifica quando non viene osservato il dosaggio del farmaco in pediatria. Endogene sono condizioni patologiche interne del corpo umano, accompagnate da disordini metabolici sistemici non solo del calcio, ma anche di altre sostanze minerali (malattia policistica, nefropatie, neoplasie maligne, endocrinopatie).
Un buon substrato per l'accumulo eccessivo di calcio è il tessuto cicatriziale connettivo, quindi eventuali cambiamenti patologici negli organi accompagnati dalla proliferazione del tessuto fibroso prima o poi provocano calcificazione (cambiamenti valvolari, aterosclerotici nei vasi sanguigni, trapianti).
Sintomi e segni di calcificazione
La calcificazione o calcificazione patologica può manifestarsi in un danno combinato a diversi gruppi di tessuti e organi del corpo umano o influenzare in modo limitato l'una o l'altra struttura. Ogni forma di calcificazione presenta segni clinici e laboratorio-strumentali specifici, pertanto le varianti del decorso di questa patologia dovrebbero essere considerate in base alla localizzazione dei cambiamenti patologici.
La calcificazione della pelle è considerata una localizzazione secondaria del processo di calcificazione, poiché la sua comparsa è facilitata dal preliminare accumulo di calcio nel parenchima degli organi interni, seguito da un'eccessiva assunzione di calcio nei tessuti molli. La principale fonte di “calcio patologico” sono i reni calcificati. In rari casi, il processo patologico è localizzato principalmente nella pelle e con la sua ulteriore diffusione si sviluppa la calcificazione del tendine.
Lo sviluppo della calcificazione è facilitato dalle malattie vascolari e da varie collagenosi, in cui si osserva una crescita eccessiva della componente interstiziale. Le manifestazioni iniziali della calcificazione cutanea non peggiorano le condizioni del paziente e presentano solo un difetto estetico sotto forma di comparsa di numerosi noduli densi, indolori alla palpazione, senza segni infiammatori con localizzazione predominante nella proiezione degli arti distali.
La comparsa di alterazioni infiammatorie nell'area delle calcificazioni è accompagnata dalla formazione di fistole con contenuto purulento e dal gonfiore regionale dei tessuti molli. La calcificazione della pelle può verificarsi sia in forme limitate che diffuse, occupando la maggior parte della superficie totale della pelle. Il modo più informativo per stabilire una diagnosi affidabile è un esame istologico del biomateriale contenente un'area di calcificazione.
Lo sviluppo di segni di eccessivo accumulo di sali di calcio può essere osservato a qualsiasi età, sia nel corpo di una persona sana che in varie patologie. Una forma separata di questa patologia che richiede un'attenzione mirata è la calcificazione della placenta, che nella maggior parte dei casi accompagna una gravidanza complicata ed è uno dei criteri per lo sviluppo dell'insufficienza fetoplacentare. La patogenesi dello sviluppo dell'insufficienza uteroplacentare risiede nell'interruzione dell'apporto di sangue saturo di ossigeno e sostanze nutritive a causa dell'ostruzione del lume del fascio vascolare placentare con grandi calcificazioni. Tuttavia, in alcuni casi, la presenza di focolai di calcificazione nella placenta non influisce in modo significativo sul processo di normale sviluppo del feto, pertanto questa deviazione non richiede un trattamento specifico ed è soggetta esclusivamente al monitoraggio ecografico dinamico.
Lo sviluppo della calcificazione placentare è facilitato da una storia di infezione urogenitale, da un'alimentazione dietetica squilibrata di una donna incinta e da una gravidanza posttermine. Pertanto, la presenza di segni di calcificazione placentare non è un segno prognostico sfavorevole ed è considerata un fattore di rischio che provoca l'insufficienza uteroplacentare in presenza di una combinazione di altri fattori predisponenti.
Quando si esegue un esame ecografico su una donna incinta, il rilevamento anche di singole calcificazioni dovrebbe riflettersi nel protocollo dell'esame finale, poiché, soggetti ad altri cambiamenti nello spessore, nelle dimensioni e nei contorni della placenta, la presenza di calcificazioni è considerata come un segno indiretto di “invecchiamento precoce della placenta”.
Va tenuto presente che la comparsa di calcificazioni nella cavità uterina può essere provocata non solo dall'aggravamento della gravidanza e dalla presenza di calcificazioni placentari durante la gravidanza. La calcificazione uterina nella maggior parte dei casi è una conseguenza o un fenomeno residuo di un processo infiammatorio localizzato nell'endometrio o nel miometrio. Non fa eccezione la comparsa di calcificazioni nei linfonodi miomatosi esistenti, che costituisce un segno prognostico sfavorevole e costituisce un'indicazione al trattamento chirurgico.
L'effetto della calcificazione sulla salute del sistema riproduttivo maschile è radicalmente opposto, poiché la presenza di calcificazioni nella ghiandola prostatica è considerata un segno sfavorevole dello sviluppo di possibili complicazioni sotto forma di vari tipi di malattie infiammatorie. La struttura della ghiandola prostatica è un substrato favorevole per l'accumulo di sali di calcio, poiché secerne una densa secrezione contenente una componente mucosa. Inoltre, la presenza di segni di reflusso uretero-prostatico in un paziente nel 90% dei casi provoca calcificazione della prostata.
Con una calcificazione diffusa che colpisce la maggior parte degli organi interni, si può osservare la calcificazione della milza, che viene rilevata durante l'esame ecografico di screening e non presenta manifestazioni cliniche specifiche.
Calcificazione dell'aorta e della valvola aortica
Secondo la maggior parte delle teorie e degli studi scientifici, la calcificazione aortica in forma isolata è estremamente rara, ma se ciò si verifica, il paziente sviluppa rapidamente calcificazione dell'apparato valvolare cardiaco. La comparsa di segni di calcificazione delle strutture della valvola aortica in un paziente nel tempo porta a gravi disturbi emodinamici e malattie di natura organica (,).
Molto spesso, la calcificazione dei lembi della valvola aortica si sviluppa sulla base di un cambiamento degenerativo esistente di natura reumatica. Lembi valvolari flaccidi saldati insieme diventano un substrato per la formazione di escrescenze calcaree informi che bloccano il lume dell'aorta. Con un lungo decorso della malattia, il processo patologico di calcificazione si diffonde alle strutture vicine e si sviluppa la calcificazione mitralica.
La diagnosi di calcificazione della valvola aortica nella maggior parte delle situazioni non è difficile, a condizione che vengano utilizzate apparecchiature a raggi X e ad ultrasuoni di alta qualità. In questo caso, i focolai di calcificazione sono aree di maggiore densità, con contorni chiari sotto forma di formazione solitaria o multipla.
In una situazione in cui il processo di calcificazione si estende al setto interventricolare e raggiunge i lembi della valvola mitrale, si sviluppa la calcificazione della valvola mitrale. Questi cambiamenti patologici non si manifestano come sintomi clinici e di laboratorio specifici e vengono diagnosticati solo utilizzando metodi di imaging strumentale. Il ritardo nello stabilire una diagnosi corretta porta inevitabilmente allo sviluppo di gravi difetti cardiaci con gravi disturbi emodinamici, che peggiorano significativamente la qualità della vita del paziente e riducono l’aspettativa di vita. Con la diagnosi precoce e la tempestiva correzione chirurgica del difetto, viene ripristinata la normale attività cardiaca e il benessere del paziente migliora significativamente.
Quando si esamina un paziente mediante ecocardioscopia, è necessario tenere presente che il processo di calcificazione può influenzare non solo l'apparato valvolare del cuore, ma diffondersi anche in tutto il miocardio nell'area delle corde fisiologiche e si chiama “calcificazione del cuore”. .” Questa localizzazione del processo patologico di calcificazione è pericolosa a causa di complicazioni costituite da danni improvvisi all'endotelio e alla valvola associata. Il pericolo di trombosi risiede nella rapida progressione della tromboendocardite e nello sviluppo di segni di sepsi generalizzata.
Secondo il principio eziopatogenetico, la calcificazione intraatriale è solitamente divisa in primaria, che è una manifestazione fisiologica dell'invecchiamento del corpo, e secondaria, il cui provocatore è un processo patologico cronico nel corpo (malattie cardiache, disordini metabolici, endocrinopatie). La calcificazione della localizzazione intracardiaca è accompagnata da manifestazioni cliniche solo nella fase avanzata della malattia, quando i processi di calcificazione hanno un effetto negativo sulla cardioemodinamica. In questo caso il paziente può essere disturbato da periodiche interruzioni del ritmo dell'attività cardiaca, cardialgia e vertigini. La comparsa di progressiva mancanza di respiro indica che il paziente ha un grado estremo di calcificazione intracardiaca, che richiede una correzione chirurgica immediata.
Calcificazione vascolare
L'accumulo diffuso o localizzato di sali di calcio nella parete dell'interstizio vascolare provoca l'interruzione del normale flusso sanguigno e la comparsa di disturbi emodinamici in alcuni organi. Cambiamenti pronunciati nel corpo umano sono provocati dalla calcificazione diffusa delle arterie di grosso calibro, che provoca lo sviluppo di danni ischemici alle strutture vitali. La prevalenza dell'uno o dell'altro meccanismo per la formazione di calcificazione nel lume dei vasi sanguigni provoca lo sviluppo del processo di calcificazione in diversi modi (metastatico, interstiziale e distrofico). Esiste anche una categoria separata di calcificazione intravascolare, che debutta durante l'infanzia e la causa della sua insorgenza è considerata un'anomalia congenita nello sviluppo della rete vascolare.
La localizzazione più grave e pericolosa della calcificazione intravascolare è l'aorta addominale, la cui calcificazione porta allo sviluppo di un aneurisma. Il pericolo di questa patologia risiede nel suo decorso clinico nascosto e nella simultanea minaccia di un massiccio sanguinamento intra-addominale quando viene violata l'integrità della parete vascolare. In caso di diagnosi tempestiva di calcificazione dell'aorta addominale, che è nella fase di formazione dell'aneurisma, il paziente deve sottoporsi il più presto possibile alla resezione dell'area alterata dell'aorta, seguita dalla chirurgia plastica del difetto.
Calcificazione renale (nefrocalcinosi)
Quando c'è un eccesso di calcio nel corpo umano o una violazione delle sue trasformazioni metaboliche, si creano le condizioni per un eccessivo accumulo dei suoi sali nei tessuti degli organi parenchimali, e i reni in questa situazione non fanno eccezione. Di norma, la nefrocalcinosi è un processo diffuso di calcificazione combinato con cambiamenti infiammatori nel parenchima renale, che per un lungo periodo di tempo provoca inevitabilmente lo sviluppo di tutti i segni di insufficienza renale.
Come con altre forme di calcificazione, la nefrocalcinosi può svilupparsi sullo sfondo di un parenchima renale invariato o in reni completamente invariati. La forma primaria di nefrocalcinosi non rappresenta un'unità nosologica separata e il meccanismo del suo sviluppo si basa sull'assunzione eccessiva di calcio nel corpo con il cibo, i farmaci, nonché su una violazione del metabolismo generale del calcio nell'endocrinopatia delle ghiandole paratiroidi. Il substrato per lo sviluppo della nefrocalcinosi secondaria è il parenchima renale necroticamente alterato, il danno renale ischemico e i reni esposti all'esposizione alle radiazioni.
Con il metabolismo del calcio invariato, il processo di rimozione dei suoi residui dal corpo è assegnato agli organi del sistema urinario, tuttavia, con un contenuto di calcio in eccesso, i reni non sono in grado di espellere calcio in quantità sufficiente nelle urine, il che si traduce nella sua accumulo nelle cellule del parenchima renale. Nella fase iniziale della malattia, il calcio in eccesso si deposita solo sulle cellule epiteliali dei tubuli e, con un lungo decorso, si osserva anche il processo di calcificazione nel lume dei tubuli renali. In una situazione in cui i depositi calcarei ostruiscono completamente il lume dei tubuli, il paziente sviluppa segni di compromissione della funzionalità urinaria e urinaria dei reni. Lo stadio finale della calcificazione renale è lo sviluppo della nefrosclerosi con concomitante insufficienza renale.
In assenza di diagnosi tempestiva e trattamento della calcificazione renale, la malattia progredisce ed è accompagnata da alterazioni infiammatorie e dallo sviluppo di urolitiasi. Sfortunatamente, manifestazioni specifiche di nefrocalcinosi si osservano nel paziente solo nella fase terminale della malattia e caratterizzano in misura maggiore lo sviluppo dell'insufficienza renale (edema grave, tumore maligno, difficoltà a urinare).
Il metodo diagnostico più informativo per determinare la nefrocalcinosi nella fase iniziale del processo patologico è la biopsia puntura mirata, il cui utilizzo non si riferisce all'algoritmo per lo screening del paziente. Nello stadio di nefrocalcinosi clinica e di laboratorio avanzata, i segni di calcificazione sono chiaramente visualizzati durante l'esecuzione dell'urografia escretoria endovenosa e della scansione ecografica dei reni.
Calcificazione polmonare
Il rilevamento di calcificazioni nel tessuto polmonare è un reperto comune tra gli specialisti di imaging radiologico e nella maggior parte degli episodi clinici i pazienti non hanno idea della loro presenza. Questo schema si verifica poiché la comparsa di alterazioni calcaree nel parenchima polmonare può essere provocata da un'ampia gamma di condizioni patologiche e, con localizzazione limitata, non influisce in alcun modo sulla funzione polmonare.
Terapisti e radiologi esperti considerano il processo di formazione di calcificazioni nel parenchima polmonare un "meccanismo chiave" che indica la fine del periodo acuto di qualsiasi malattia polmonare e il suo passaggio allo stadio subacuto o latente, tuttavia, dovrebbe essere tenuto presente Tieni presente che molti agenti patogeni di infezioni specifiche possono rimanere inattivi per un lungo periodo nel focolaio di calcificazione e mostrare la loro attività alla minima diminuzione delle proprietà protettive naturali del sistema immunitario del corpo.
Trattamento della calcinosi
A causa del fatto che la calcificazione, come cambiamento patologico sistemico o limitato nel tessuto, è irreversibile, la questione della correzione farmacologica di questa condizione rimane aperta e l'unico metodo radicale per eliminare i focolai di calcificazione è considerato chirurgico. In ogni situazione, le misure terapeutiche per la calcinosi dell'una o dell'altra localizzazione devono essere patogeneticamente giustificate e coerenti in ogni singola situazione.
Poiché la calcificazione è soggetta alla progressione e alla sostituzione del tessuto sano di qualsiasi organo con tessuto connettivo contenente aree dense di calcificazione, quando si accumulano più volte, la funzione dell’organo può risentirne in modo significativo, il che si ripercuote immediatamente sulla salute del paziente. A questo proposito, la misura terapeutica di prima priorità per la calcinosi di qualsiasi forma, localizzazione e intensità è la correzione del comportamento alimentare, nonché l'eliminazione dei fattori che contribuiscono all'eccessivo apporto di calcio nel corpo (assunzione di farmaci, ecc.).
In alcune situazioni, quando i focolai di calcificazione patologica sono di piccole dimensioni e localizzati singolarmente nel parenchima dell'organo, la calcificazione non rappresenta un pericolo per la salute del paziente e non richiede l'uso di farmaci specifici. Tuttavia, esistono numerose forme patologiche di calcificazione, accompagnate da grave disfunzione dell'organo, e pertanto l'uso di misure conservatrici o chirurgiche in un modo o nell'altro è un prerequisito per mantenere la normale qualità della vita del paziente.
La calcificazione della pelle molto spesso ha una natura diffusa e generalizzata e provoca lo sviluppo di un difetto estetico, e quindi ai pazienti di questa categoria, più di altri, è necessario prescrivere un numero adeguato di misure terapeutiche. In una situazione in cui la calcificazione si manifesta sotto forma di grandi nodi sottocutanei che hanno una struttura densa e sono spesso accompagnati da infezione, il primo e unico metodo di trattamento efficace è l'intervento chirurgico mediante elettrocoagulazione. Questa tecnica consente non solo di asportare i focolai di calcificazione il più attentamente possibile, ma anche di disinfettare contemporaneamente la superficie della ferita, migliorando così il processo di guarigione della ferita postoperatoria. Se la calcificazione della pelle è localizzata nell'area delle grandi articolazioni, si consiglia al paziente di utilizzare vari metodi di trattamento fisioterapico per prevenire lo sviluppo di artrosi-artrite (galvanoterapia, applicazione con ozocerite, irradiazione ultravioletta).
La nefrocalcinosi appartiene anche alla categoria delle patologie a rapida progressione che, in assenza di tempestiva assistenza farmacologica, provocano gravi disturbi delle funzioni urinarie e urinarie dei reni. In una situazione in cui la nefrocalcinosi non è accompagnata da segni di insufficienza renale, si deve consigliare al paziente di seguire le regole dietetiche e di fornire un trattamento farmacologico per la malattia di base. Se sono presenti segni di insufficienza renale, l’unico trattamento efficace è l’emodialisi seguita dal trapianto di rene.
Le donne in gravidanza con focolai di calcificazione nella placenta necessitano di monitoraggio ecografico dinamico e se compaiono segni di insufficienza fetoplacentare, si raccomanda di prescrivere farmaci la cui azione è mirata a migliorare il flusso sanguigno attraverso la rete vascolare della placenta e dell'utero (Trental 100 mg 2 volte al giorno per via orale). Per prevenire il distacco prematuro della placenta, è consigliabile prescrivere farmaci che riducono il tono uterino alle donne in gravidanza affette da calcinosi (Ginipral 5 mcg per via endovenosa). Come trattamento preventivo volto ad eliminare la progressione del processo di calcificazione, viene utilizzata una terapia antivirale specifica.
Il volume della terapia per la calcificazione, localizzata nella proiezione dell'apparato valvolare del cuore o dei grandi vasi arteriosi, è determinato dalla sua forma clinica, nonché dalla gravità dei disturbi emodinamici. Pertanto, singole calcificazioni nella proiezione della regione sottovalvolare non richiedono un trattamento specifico ed è sufficiente il monitoraggio ecocardiografico dinamico. Va tuttavia tenuto presente che la calcificazione intracardiaca appartiene alla categoria delle patologie a rischio per l'insorgenza di batteri, pertanto, se compaiono segni di danno batterico al cuore, è opportuno adottare immediatamente un adeguato regime di terapia antibatterica.
Dato che i focolai di calcificazione patologica localizzati nella parete vascolare costituiscono un substrato favorevole per l'insorgenza di complicanze trombotiche, l'uso permanente di farmaci antipiastrinici (Cardiomagnyl 1 capsula una volta al giorno) è raccomandato per tutti i pazienti con segni di calcificazione del cuore e vasi sanguigni. L'indicazione per l'uso del trattamento chirurgico della calcificazione è lo sviluppo di segni di gravi disturbi nella cardioemodinamica.
Nei vasi arteriosi - l'aorta, le arterie di grandi e medie dimensioni - si osservano molto spesso calcificazioni in età avanzata. Si presentano principalmente a causa dell'invecchiamento dei tessuti della parete vascolare, dell'arteriosclerosi e, meno spesso, a causa di altre lesioni: sifilitica, reumatica, traumatica, ecc.
L'arteriosclerosi è l'antico nome del danno vascolare, espresso nella compattazione e nell'ispessimento della parete vascolare dovuta allo sviluppo di tessuto connettivo denso in essa. Un nome più accurato è quello proposto nel 1904 da Marchand. Questo nome riflette l'essenza morfologica dei cambiamenti, ad es. la formazione di ateromi: masse molli di decadimento lipidico e sclerosi.
L'ateromatosi delle arterie è stata attualmente studiata in dettaglio in termini morfologici, patogenetici e clinici (A. I. Abrikosov, A. I. Strukov, A. L. Myasnikov, ecc.). La sua patogenesi è stata rivelata principalmente nella ricerca fondamentale di N. N. Anichkov.
Il processo è rappresentato in un tipico ciclo di sviluppo. Il punto principale e primario nello sviluppo dell'aterosclerosi è la lipoidosi - la deposizione di componenti lipoidi-colesterolo-proteici nel rivestimento interno della parete dell'arteria, la formazione di ateromi - accumuli molli di masse lipidiche. Successivamente si sviluppano cambiamenti reattivi secondari sotto forma di accumulo di macrofagi, proliferazione di fibre elastiche argirofile e di collagene, che rimangono predominanti nell'intero processo.
Pertanto, nel processo ateromatoso, la fase primaria è la lipoidosi. Solo a volte si sviluppa secondariamente, a causa di cambiamenti strutturali di natura cicatriziale (A. A. Solovyov, Kelly, Taylor), sclerosi surrenale dell'aorta (N. N. Anichkov).
Gli esami microscopici mostrano un ispessimento della membrana interna sotto forma di grandi placche, costituite principalmente da sostanze proteiche del colesterolo e collagene. Nel guscio medio si nota la scomparsa dei noccioli e il deposito di calce sotto forma di piccoli granelli. L'involucro esterno appare spesso invariato.
L'aterosclerosi non si sviluppa in modo generalizzato e diseguale in tutte le arterie, ma selettivamente, principalmente nelle arterie grandi e piccole in cui il rivestimento interno è ben sviluppato - nell'aorta, nelle arterie coronarie, nelle arterie retiniche, ecc. Anche le calcificazioni nei vasi di diversi organi e tessuti appaiono a vari livelli.
L'ateromatosi non è un processo locale, ma una manifestazione locale di una malattia generale del corpo di natura metabolica, una manifestazione di una violazione dei processi metabolici, in particolare del colesterolo, una violazione della regolazione neuroendocrina e ipertensione. I cambiamenti morfologici nella parete arteriosa costituiscono il letto per i depositi di sali calcarei. Questi ultimi sembrano essere una fase tardiva dei cambiamenti aterosclerotici, sebbene questi, come ha dimostrato Zhosu, siano una manifestazione piuttosto precoce dei cambiamenti vascolari. Pertanto, i depositi di calcare vengono rilevati microchimicamente e in aree della parete arteriosa con cambiamenti patologici molto piccoli, appena percettibili, nel tessuto muscolare ed elastico. I depositi di calcare si trovano spesso negli accumuli ateromatosi (N. N. Anichkov).
Pertanto, la calcificazione delle pareti arteriose è un processo locale, che si basa su cambiamenti morfologici e degenerativi nei tessuti.
Non abbiamo riscontrato alcuna calcificazione dei vasi sanguigni durante i processi nel corpo accompagnati da un'eccessiva saturazione del sangue con sali di calce, ad esempio nel paratiroidismo e nell'osteomalacia. Solo in rari casi, con calcificazione compromessa, ad esempio con arteriosclerosi infantile, ipervitaminosi D, ecc., Si osservano calcificazioni delle arterie, ma in questo caso si verificano principalmente cambiamenti nei vasi - disorganizzazione della membrana elastica interna. I depositi di sali di calcare raggiungono talvolta un grado così pronunciato che le arterie calcificate appaiono dense e grumose anche al tatto.
La calcificazione nelle pareti delle arterie spesso si sviluppa in ossificazione. Menkeberg e Romer hanno riscontrato formazione ossea nei vasi nell'arteriosclerosi nel 10% dei casi. La formazione dell'osso avviene lungo la periferia della calcificazione, dove compaiono le trabecole ossee e il tessuto del midollo osseo. Insieme al tessuto osseo, anche il tessuto cartilagineo si forma attraverso la metaplasia del tessuto connettivo. In alcuni casi l'osso si forma per metaplasia diretta del tessuto connettivo (Mönckeberg). La formazione ossea è più comune nel rivestimento mediale della parete arteriosa che in quello interno. La formazione ossea dovuta alla calcificazione si osserva spesso nelle arterie degli arti inferiori - femorale, tibiale - nell'aorta.
Il tessuto osseo nei vasi ha una struttura fibrosa grossolana, senza sistemi Haversiani. La deposizione di sali di calcare nei vasi appare sotto forma di accumuli circolari, circolari o macchiati, quindi l'immagine ai raggi X di questi può essere diversa - sotto forma di chiare linee parallele e macchioline, macchie, trattini.
Le calcificazioni arteriose di solito non sono accompagnate da disturbi circolatori, anche se esistono da diversi anni, poiché non causano un restringimento significativo del lume dei vasi sanguigni (N. N. Anichkov, Guiler). Ciò è spiegato dalla natura dei cambiamenti morfologici nei vasi: i cambiamenti aterosclerotici sotto forma di placche sporgenti nel lume della nave riducono il volume circolatorio di quest'ultimo, mentre la calcificazione uniforme diffusa non lo causa.
Sclerosi arteriosa di Mönckeberg
Le calcificazioni nelle arterie che si verificano a causa di cambiamenti aterosclerotici sono localizzate principalmente nel rivestimento interno. Distinte sono le calcificazioni delle arterie, localizzate nella tunica media.
Menkeberg nel 1903 descrisse la sclerosi vascolare come un tipo indipendente, che si manifesta sotto forma di alterazioni necrotiche e calcificazioni diffuse del rivestimento medio delle arterie. Con questo tipo di sclerosi, i cambiamenti nella membrana interna non si osservano o sono espressi in misura insignificante. Tali calcificazioni si trovano più spesso nelle arterie grandi e medie del bacino e degli arti inferiori. Di solito non si trovano nelle arterie del cuore e del cervello. Non causano disturbi circolatori, poiché nei vasi di diametro relativamente grande si osservano alterazioni sclerotiche e depositi di calcare e non ne modificano il lume.
La sclerosi di tipo Mönckeberg si osserva solitamente tra i 40 e i 50 anni e non è associata ad ipertensione e ad altri sintomi clinici evidenti. Viene scoperto accidentalmente durante un esame radiografico di un arto o del bacino per qualsiasi motivo. La calcificazione dei vasi sanguigni scoperta in un soggetto relativamente giovane provoca una comprensibile ansia nel medico, ma ulteriori osservazioni nel corso di molti anni indicano la natura benigna della sclerosi vascolare, che non si manifesta con disturbi vascolari o sintomi arteriosclerotici. M.V. Schmidt considera la calcificazione nella tunica media delle arterie un "fenomeno quasi fisiologico", allo stesso modo della calcificazione del tessuto cartilagineo. Il tessuto della tunica media ha una maggiore tendenza alla calcificazione.
L'immagine a raggi delle calcificazioni dei vasi di questo tipo di sclerosi è molto caratteristica: si osservano ombre lineari parallele. Nella calcificazione aterosclerotica senile, l'immagine radiografica appare come ombre sotto forma di macchie di forma irregolare in vasi tortuosi. Con l'ateromatosi si verifica una significativa deformazione della superficie interna della parete dell'arteria e la deposizione di calce sotto forma di placche pietrose. Da qui la natura discontinua dell'immagine delle calcificazioni vascolari. Nella sclerosi di Mönckeberg il calcare forma uno strato disomogeneo a forma di anello nella tunica mediale dell'arteria.
Studi microscopici mostrano che la calcificazione avviene inizialmente nella parte centrale della tunica media, dove terminano i rami dei vasa vasorum. Il processo di calcificazione avviene nelle fibre muscolari lisce ed è preceduto da vari cambiamenti degenerativi in esse, ad esempio l'obesità, la degenerazione ialina. È stato però anche accertato che la deposizione della calce avviene sotto forma di minuti granuli inizialmente nella sostanza interstiziale della tunica media e sulla superficie delle fibre elastiche senza che in esse si rilevino precedenti cambiamenti strutturali, rilevabili al microscopio visita medica.
Con una calcificazione progressiva grave, in rari casi, si riscontrano cambiamenti reattivi nella membrana interna. Di solito, i gusci interno ed esterno non presentano cambiamenti evidenti. Hooke e Lange attribuiscono grande importanza all'origine della calcificazione della tunica media delle arterie dovuta alla stasi linfatica, Menkeberg - alla nutrizione insufficiente della parete vascolare dovuta ad una malattia primaria dei vasa vasorum. Alcuni autori attribuiscono la causa della calcificazione vascolare a disturbi endocrini e a disturbi della regolazione del metabolismo del calcio. Tuttavia, non ci sono segni di ciò; il livello di calcare nel sangue è normale.
La calcificazione vascolare di Mönckeberg di solito non causa sintomi clinici gravi. Si nota solo la stanchezza quando si cammina a lungo. È più comune di quello aterosclerotico. A volte queste calcificazioni sono combinate, ma mai identificate. N. N. Anichkov sottolinea che entrambe le forme di calcificazione differiscono nettamente l'una dall'altra per la diversa localizzazione nelle membrane, diversa distribuzione nel sistema arterioso, diverso quadro istologico e diverso significato per il corpo (Fig. 95).
Riso. 95. Calcificazione delle arterie poplitea e tibiale in un paziente di 40 anni. La natura della calcificazione è tipica della sclerosi di Monkeberg.
Calcificazione dell'aorta
I cambiamenti aterosclerotici e le calcificazioni dell'aorta nella forma più pronunciata vengono rilevati principalmente nella sua sezione distale - nella parte addominale, vicino alla biforcazione. Tuttavia, nella pratica radiografica, le calcificazioni dell'aorta addominale vengono ancora raramente rilevate, poiché sono chiaramente visibili solo sulle fotografie laterali della colonna vertebrale e della cavità addominale, che di solito vengono eseguite in modo limitato e solo durante studi speciali. Più spesso le calcificazioni si trovano nell'arco aortico, nella zona della sua curva, nel cosiddetto “becco” dell'aorta. Qui i depositi calcarei nella parete aortica appaiono nell'immagine in proiezione tangenziale come una striscia curva chiara e densa. La frequenza di rilevamento di calcificazioni aortiche nel “becco” è spiegata dalle condizioni di migliore visibilità anche di depositi relativamente lievi di sali di calcare e da numerosi esami di routine degli organi del torace, e quindi dell'aorta.
Calcificazioni nella parte più prossimale dell'aorta, nella sua parte ascendente, si osservano raramente nell'aterosclerosi, ma spesso nella mesoaortite sifilitica (Fig. 96). Questa localizzazione della calcificazione aortica nei pazienti affetti da sifilide è stata a lungo sottolineata da molti autori. Così Jackman, sulla base di dati sezionali, ha determinato la calcificazione dell'aorta ascendente nei pazienti sifilitici nel 22,7% e solo nel 3,2% nei pazienti con arteriosclerosi che non soffrivano.
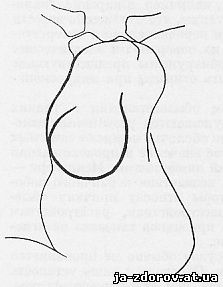
Riso. 96. Calcificazione dell'aorta ascendente nella mesoortite.
Come è noto, nella sifilide si osservano solitamente lesioni specifiche delle valvole aortiche, del bulbo aortico e della parte iniziale dell'aorta. L'aortite sifilitica si osserva raramente dietro l'istmo aortico. Pertanto, le calcificazioni nell'aorta ascendente, soprattutto in prossimità del suo inizio, sono considerate caratteristiche dell'aortite sifilitica. Tali calcificazioni hanno valore diagnostico a favore della sifilide anche con reazioni sierologiche negative. Reazioni sierologiche positive per lesioni cardiovascolari sifilitiche si osservano solo nel 70-80% (Sydney et al.).
Le calcificazioni nell'aorta ascendente nei pazienti con sifilide appaiono in diverse forme - sotto forma di ombre lineari lunghe 1-2 cm, le ombre più comuni simili a briciole, che coprono diffusamente la parete aortica. Molto spesso, le calcificazioni si trovano nell'aorta dilatata. Le calcificazioni dell'aorta nella sifilide sono un segno tardivo della malattia, un segno di un processo di lunga data e in silenzio.
Le calcificazioni dell'aorta toracica di origine aterosclerotica si verificano più spesso nell'arco e nella parte discendente. Le prime calcificazioni sono solitamente visibili nel becco dell'aorta. Nei casi più gravi si osservano depositi di calce più diffusi sulle sue pareti sotto forma di ombre allungate, meno spesso maculate.
Le calcificazioni dell'aorta addominale vengono talvolta rilevate su fotografie scattate in proiezione diretta, sotto forma di strisce parallele situate sui corpi delle vertebre lombari leggermente a sinistra della linea mediana. Ma appaiono più chiaramente in una fotografia scattata in proiezione laterale, sotto forma di un'ombra che passa davanti alla colonna vertebrale. Questa immagine mostra spesso calcificazioni nell'area della biforcazione e nei tratti iniziali delle arterie iliache comuni (Fig. 97, 98). Le calcificazioni dell'aorta addominale si presentano raramente sotto forma di ombre lineari, e più spesso sotto forma di macchie allungate, interrotte o concatenate.
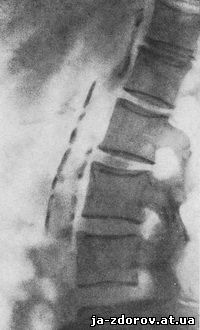
Riso. 97. Calcificazione dell'aorta addominale. Ombra di calcificazione sotto forma di strisce parallele.
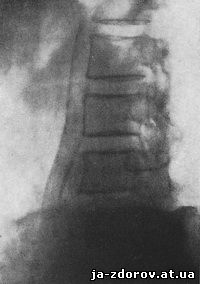
Riso. 98. Calcificazione dell'aorta addominale. Tipo di calcificazione a banda. È visibile la biforcazione dell'aorta.
È possibile distinguere due tipi di calcificazioni dell'aorta addominale: sotto forma di ombre parallele a forma di striscia omogenee e sotto forma di ombre maculate friabili.
Ombre omogenee a strisce mostrano lo spessore del vaso e la sua forma. Con un aneurisma si perde il parallelismo delle ombre e sono visibili le ombre dei contorni convessi della parete calcificata. Le ombre simili a briciole sono più rare. Possono essere confusi con calcificazioni dei linfonodi mesenterici. Tuttavia, la posizione di queste ombre lungo la colonna vertebrale (su un'immagine diretta) e il loro raggruppamento in linea retta sui bordi anteriori dei corpi vertebrali (su un'immagine laterale) costringono ad attribuirle all'aorta.
Nella pratica radiologica, le calcificazioni dell'aorta addominale si verificano come reperti incidentali durante la radiografia addominale negli anziani. In alcuni casi si notano anche sintomi clinici. Quindi, Yu. Arcussy ha osservato una serie di segni clinici con calcificazioni dell'aorta addominale: dolore acuto nella parte bassa della schiena, incapacità di camminare o sedersi per lungo tempo, soffio sistolico durante l'ascolto di un'aorta addominale leggermente compressa.
Calcificazione delle arterie coronarie del cuore
Le arterie coronarie del cuore sono spesso colpite dal processo aterosclerotico. Sulla superficie interna delle loro pareti compaiono placche biancastre o giallastre e successive alterazioni sclerotiche, che portano all'ispessimento della membrana interna e al restringimento del lume dei vasi sanguigni, talvolta alla completa obliterazione. Solo grazie all'ampia anastomosi dei vasi sanguigni viene mantenuto un soddisfacente apporto di sangue al cuore.
Le arterie coronarie sono spesso calcificate e talvolta a tal punto da sporgere sotto l'endocardio sotto forma di densi filamenti semi-pietrosi (A.I. Abrikosov) (Fig. 99). Radiologicamente, le calcificazioni delle arterie coronarie appaiono come ombre a strisce oa chiazze, principalmente nel tronco del vaso e nei suoi grandi rami.
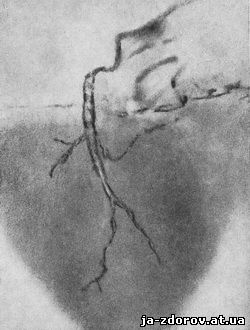
Riso. 99. Calcificazione dell'arteria coronaria (preparato anatomico).
Tuttavia, tali calcificazioni dei vasi cardiaci sono estremamente difficili da rilevare durante l'esame a raggi X, motivo per cui i casi di riconoscimento nella pratica radiografica sono esempi di casistica. Le ombre delle calcificazioni, relativamente piccole per dimensioni e densità, non sono chiaramente visibili sullo schermo in un organo in movimento: il cuore, e non sono chiaramente visibili sulla pellicola radiografica.
La diagnosi di tali calcificazioni è possibile solo con fluoroscopia mirata e fine, nelle migliori condizioni tecniche, con radiografia con esposizione molto breve. A. E. Plutenko, V. P. Demikhov, G. I. Tsurenko hanno scoperto calcificazioni delle arterie coronarie durante la fluoroscopia utilizzando un tubo ad alto fuoco con una griglia di Lysholm, con l'adattamento più perfetto e durante la radiografia con condizioni tecniche: tensione 67 - 87 kV, corrente 40 mA , esposizione 0,1 - 0,15 secondi.
Le calcificazioni delle arterie coronarie negli studi di questi autori erano presentate in un'immagine tipica: in ombra a forma di "zampa di uccello" (A. E. Plutenko e altri), proiettata principalmente alla base del cuore, ma nelle sue diverse parti a seconda della calcificazione del vaso e della sua posizione, il soggetto studiato. Pertanto, con la calcificazione del tronco principale dell'arteria coronaria sinistra, l'ombra viene proiettata quando esaminata in posizione anteriore nel terzo sinistro della base del cuore - sulla 5a, 6a - 7a vertebra toracica, quando esaminata a sinistra posizione obliqua - nel terzo posteriore, nella posizione laterale sinistra - nel terzo medio della base del cuore. L'ombra della calcificazione dell'arteria coronaria destra è proiettata leggermente più in basso di quella della sinistra. In posizione anteriore è visibile nel terzo destro, in quella anteriore sinistra - nel terzo medio, in quella laterale sinistra - nel terzo anteriore della base del cuore. (A.E. Plutenko e altri).
In letteratura sono presenti rapporti isolati sull'individuazione di calcificazioni delle arterie coronarie nella pratica clinica (Vozika e Zosman; Snellen e Nauta; A. E. Plutenko, Pike, Simons, Gebbe; A. E. Plutenko, V. P. Demikhov, G. I. Tsurenko). A.E. Plutenko e altri, sulla base della metodologia di ricerca da loro sviluppata, spesso identificano tali calcificazioni.
Calcificazione delle arterie degli organi addominali
Le calcificazioni delle arterie degli organi addominali non vengono rilevate così spesso nella pratica radiografica. Nelle radiografie appaiono sotto forma di ombre caratteristiche: strisce parallele, anelli, virgole, a seconda della proiezione della nave.
La letteratura descrive calcificazioni di molte arterie della cavità addominale: uterina, mesenterica, splenica, ecc. Molto spesso, le calcificazioni si trovano nei rami dell'arteria uterina, specialmente nel tripus Halleri, forse perché, proiettate sullo sfondo del gas in il colon, sono più chiaramente visibili alla radiografia.
Le calcificazioni delle arterie addominali si trovano spesso in combinazione con le loro estensioni aneurismatiche. Le calcificazioni sono particolarmente frequenti nelle grandi arterie della piccola pelvi: ipogastrica e iliaca. Spesso abbiamo riscontrato tali calcificazioni esaminando il tratto urinario e le ossa pelviche in persone di età pari o superiore a 50 anni, senza la presenza di tali calcificazioni in altre arterie.
Sulla base delle nostre osservazioni, arriviamo alla conclusione che le grandi arterie pelviche, soprattutto quelle ipogastriche, subiscono la calcificazione prima delle altre arterie. Appaiono come ombre caratteristiche nel bacino vicino alla linea anonima e all'articolazione sacroiliaca, localizzate simmetricamente.
Calcificazioni delle arterie delle estremità
Le calcificazioni arteriose si osservano negli arti inferiori molto più spesso che negli arti superiori. Si trovano particolarmente spesso nelle arterie femorale, femorale profonda, circostante il femore e tibiale. Menkeberg, tra i 55 casi di calcificazione primaria delle arterie da lui scoperti, notò questa nell'arteria femorale in 51 casi, nell'arteria tibiale in 36 casi e nell'arteria radiale in 21 casi. Lange nei suoi studi nota una frequenza predominante ancora maggiore di calcificazione delle arterie degli arti inferiori. Rileva calcificazioni nel guscio mediale dell'arteria femorale nel 97%, nell'arteria tibiale posteriore nell'83%, nell'arteria brachiale solo nel 2%.
Le calcificazioni dell'arteria femorale si osservano più spesso nei due terzi inferiori di essa. Alcuni autori ritengono che la calcificazione dell'arteria femorale non si osservi sotto il legamento Pupart e nell'arteria poplitea (Lange determina la calcificazione di quest'ultima nel 9%), spiegando ciò con l'influenza di un'azione meccanica costante (flessione, estensione). Nelle nostre osservazioni, le calcificazioni dell'arteria poplitea sono abbastanza comuni, ma nell'arteria femorale nella zona del legamento Pupart non sono state quasi mai osservate.
I cambiamenti aterosclerotici nelle arterie degli arti inferiori si manifestano con tipici cambiamenti morfologici: deposizione di lipidi, proliferazione del tessuto connettivo nelle membrane medie e interne e calcificazione. Le calcificazioni delle arterie degli arti inferiori rappresentano spesso la sclerosi di tipo Mönckeberg, soprattutto se si osservano in soggetti non particolarmente anziani. Nei pazienti diabetici si riscontrano spesso calcificazioni nelle arterie degli arti inferiori (Zosman).
Calcificazione delle arterie nella cosiddetta arteriosclerosi infantile
La calcificazione delle arterie talvolta si verifica durante l'infanzia con la cosiddetta arteriosclerosi infantile. In letteratura sono descritte numerose calcificazioni delle arterie - oltre 40 casi (Farrer, Gooper, Field, Brooks, Pendergrass, Vince, Marin, ecc.).
Le calcificazioni delle arterie nella sclerosi infantile si verificano a causa di un disturbo del metabolismo del fosforo e del calcio, osservato con sofferenza renale, iperparatiroidismo, intossicazione da vitamina D e altri cambiamenti metabolici. In alcuni casi
l'eziologia della sclerosi e delle calcificazioni rimane sconosciuta.
La calcificazione è solitamente preceduta da cambiamenti morfologici: la sclerosi arteriosa. Le arterie appaiono tortuose. Nell'intima si verifica una significativa proliferazione fibroblastica, restringendo il lume dei vasi sanguigni fino all'obliterazione. Nella membrana elastica interna della parete dell'arteria si notano alterazioni degenerative e depositi di sali calcarei nel suo strato esterno. Il deposito lipidico, che di solito si osserva nell'aterosclerosi adulta e gioca un ruolo significativo nella sua patogenesi, non esiste. Le calcificazioni si trovano principalmente nelle arterie coronarie del cuore, negli organi interni della cavità addominale e toracica e nelle estremità. Nessun cambiamento viene rilevato nelle arterie del cervello.
Il quadro clinico è costituito da sintomi di ipertensione, ipertrofia cardiaca e disturbi circolatori dovuti a fenomeni occlusivi della rete vascolare. La prognosi è sfavorevole e la morte avviene solitamente a causa di un'emorragia cerebrale.
Calcificazione nel dotto botallus obliterato
Talvolta si verificano alterazioni degenerative nel dotto botallo obliterato, che portano alla calcificazione. Jaeger e Wollenman, durante uno studio patologico, scoprirono nell'area delle estremità del dotto arterioso (sull'arteria polmonare e sull'aorta) un ispessimento della membrana interna, placche ateromatose in assenza di esse in altri vasi, e nei tessuti del dotto obliterato - ialinizzazione, deposizione di sali di calce e sviluppo del tessuto cartilagineo. Child e Mekenzie hanno studiato su utopia un caso di calcificazione del dotto arterioso in un bambino di 9 mesi, che ha permesso loro di riconoscere tali calcificazioni nelle persone viventi. Gli autori hanno descritto tali calcificazioni in 3 bambini di 2 anni, riconosciute mediante esame radiografico.
Le calcificazioni nel dotto botallo appaiono alla radiografia come piccole ombre allungate di circa 1 cm, localizzate (alla radiografia diretta) sul bordo sinistro della colonna vertebrale opposto al quarto spazio intercostale, a sinistra all'ombra della biforcazione tracheale. Nella prima posizione obliqua, l'ombra della calcificazione viene proiettata all'ombra dei grandi vasi, approssimativamente nel quarto spazio intercostale.
La diagnosi radiografica di tali calcificazioni è difficile a causa delle piccole dimensioni dell'ombra e della sua mobilità pulsante. Gli autori raccomandano di realizzare pellicole toraciche superpenetranti con brevi esposizioni.
Queste calcificazioni devono essere distinte dalle calcificazioni di origine tubercolare. Questi ultimi sono solitamente associati a manifestazioni polmonari, linfonodi ingrossati nella radice del polmone e sono estremamente rari nei bambini di età inferiore a 1 anno.




