Patolojik taşikardi belirtileri. Farklı taşikardi türlerinin özellikleri: semptomlar, tedavi
Ventriküler taşikardi, dakikada 120 frekansta üç veya daha fazla ardışık ventriküler uyarıdır.
Ventriküler taşikardinin belirtileri süreye bağlıdır ve tam yokluk kalp atışı hisleri ve hislerinden hemodinamik çöküşe ve ölüme kadar. Tanı şu şekilde konur: EKG verileri. Çok kısa ataklar dışında ventriküler taşikardinin tedavisi kardiyoversiyonu ve antiaritmik ilaçlar semptomlara bağlı olarak. Gerekirse reçete edin uzun süreli tedaviİmplante edilebilir bir kardiyoverter-defibrilatör kullanarak.
Bazı uzmanlar ventriküler taşikardi için sınır olarak dakikada 100 atım kullanır. Tekrarlayan ventriküler ritim daha düşük bir frekansa artan idiyoventriküler ritim veya yavaş ventriküler taşikardi denir. Bu durum genellikle iyi huyludur ve hemodinamik semptomlar ortaya çıkana kadar tedavi gerektirmez.
Ventriküler taşikardili hastaların çoğunda, öncelikle miyokard enfarktüsü veya kardiyomiyopati öyküsü olmak üzere önemli kardiyak patolojiler bulunur. Elektrolit bozuklukları (özellikle hipokalemi veya hipomagnezemi), asidoz, hipoksemi ve yan etki ilaçlar da ventriküler taşikardinin gelişmesine katkıda bulunabilir. Uzun aralık sendromu Q-T(konjenital veya edinsel) torsade de pointes adı verilen özel bir ventriküler taşikardi formuyla ilişkilidir.
Ventriküler taşikardiler monomorfik veya polimorfik, stabil veya kararsız olabilir. Monomorfik ventriküler taşikardi tek bir anormal odaktan veya ek yoldan kaynaklanır ve aynı komplekslerin görünümüyle düzenli olabilir QRS. Polimorfik ventriküler taşikardi, birkaç farklı odak veya yoldan kaynaklanır ve değişen komplekslerle birlikte düzensizdir. QRS. Sürekli olmayan ventriküler taşikardinin sürmesi
Ventriküler taşikardi belirtileri
Kısa ventriküler taşikardi veya düşük hızlı ventriküler taşikardi asemptomatik olabilir. Sürekli ventriküler taşikardi neredeyse her zaman gelişime yol açar açık semptomlarçarpıntı, hemodinamik bozulma belirtileri veya ani kardiyak ölüm gibi.
Ventriküler taşikardi tanısı
Tanı EKG verileri kullanılarak konur. Geniş ventriküler komplekse (QRS 0,12 sn) sahip herhangi bir taşikardi, aksi kanıtlanana kadar ventriküler taşikardi olarak kabul edilmelidir. Elektrokardiyogramda dalga ayrışması tespit edildiğinde tanı doğrulanır R, gerilmiş veya sıkışıp kalmış kompleksler, kompleksin tek yönlülüğü QRS uyumsuz bir T dalgası (ventriküler kompleksin yönüne karşı yönlendirilmiş) ve eksenin ön yönü ile prekordiyal derivasyonlarda (uyum) QRS kuzeybatı çeyreğinde. Ayırıcı tanı dal bloğu veya ek bir iletim yolu ile birlikte supraventriküler taşikardi ile gerçekleştirilir. Ancak bazı hastalar ventriküler taşikardiyi şaşırtıcı derecede iyi tolere ettiğinden, iyi tolere edilen geniş kompleksli taşikardinin supraventriküler olması gerektiği sonucuna varmak yanlış olur. Supraventriküler taşikardi için kullanılan ilaçların (örn. verapamil, diltiazem) ventriküler taşikardisi olan hastalarda kullanılması hemodinamik kollapsa ve ölüme neden olabilir.
Ventriküler taşikardi tedavisi
Ventriküler taşikardinin acil tedavisi. Tedavi ventriküler taşikardinin semptomlarına ve süresine bağlıdır. Ventriküler taşikardi ile arteriyel hipertansiyon 100 J'de senkronize ileri kardiyoversiyon gerektirir. Stabil sürekli ventriküler taşikardi tedaviye yanıt verebilir damar içi ilaçlar genellikle hızlı etki gösteren ama aynı zamanda hızla etkisiz hale gelen lidokain. Lidokain etkisiz ise prokainamid intravenöz olarak reçete edilebilir, ancak uygulama 1 saate kadar sürebilir. Prokainamidin etkisizliği kardiyoversiyonun bir göstergesidir.
Sürekli olmayan ventriküler taşikardi durumunda tedaviye gerek yoktur. acil tedavi kasılmalar çok sıklaşana veya ataklar semptomlara neden olacak kadar uzun olana kadar. Bu gibi durumlarda, sürekli ventriküler taşikardide olduğu gibi antiaritmik ilaçlar reçete edilir.
Ventriküler taşikardinin uzun süreli tedavisi
Ana görev önlemedir ani ölüm basit aritmi baskılamasından ziyade. Mümkün olan en iyi şekilde Bu, bir kardiyoverter-defibrilatörün implantasyonuyla elde edilir. Aynı zamanda kimin tedavi edileceğine karar vermek her zaman zordur ve potansiyel hayatı tehdit eden ventriküler taşikardi ve altta yatan kalp patolojisinin ciddiyeti.
Tespit edilen ventriküler taşikardi atağı geçici (örneğin, miyokard enfarktüsünün başlangıcından sonraki 48 saat içinde) veya geri dönüşümlü (asidoz gelişimi ile ilişkili bozukluklar, elektrolit dengesizliği, antiaritmik ilaçların pararitmik etkisi) nedenleri.
Geçici veya yokluğunda geri döndürülebilir sebep Sürekli ventriküler taşikardi atağı geçiren hastalar genellikle ICDF'ye ihtiyaç duyar. Sürekli ventriküler taşikardisi ve önemli yapısal kalp hastalığı olan hastaların çoğu aynı zamanda beta bloker almalıdır. ICDF kullanımı mümkün değilse ani ölümü önlemek için amiodaron tercih edilen antiaritmik ilaç olmalıdır.
Sürekli olmayan ventriküler taşikardi, yapısal kalp hastalığı olan hastalarda ani ölüm riskinin arttığının bir göstergesi olduğundan, bu tür hastaların (özellikle ejeksiyon fraksiyonu 0,35'in altında olanların) daha fazla değerlendirilmesi gerekir. Bu tür hastalara ICDF implantasyonu ihtiyacına ilişkin veriler ortaya çıkıyor.
VT'nin önlenmesi gerekiyorsa (genellikle sık sık ventriküler taşikardi atakları geçiren ICDF hastalarında), antiaritmik ilaçlar, radyofrekans veya aritmojenik substratların cerrahi ablasyonu kullanılır. La, lb, lc, II, III sınıfı herhangi bir antiaritmik ilacı kullanabilir. B-blokerler güvenli olduğundan kontrendikasyon olmadığında tercih edilen ilaç haline gelirler. Başka bir ilaca ihtiyaç duyulursa sotalol, ardından amiodaron reçete edilir.
Kateter radyofrekans ablasyonu çoğunlukla, açıkça tanımlanabilir kaynaklara sahip ventriküler taşikardisi olan hastalarda [örneğin, sağ ventriküler çıkış yolu ventriküler taşikardisi, sol septal ventriküler taşikardisi (Bellassen ventriküler taşikardisi, verapamile duyarlı ventriküler taşikardi)] ve diğer açılardan sağlıklı bir kalbi olan hastalarda gerçekleştirilir.
Tıbbi Uzman Editör
Portnov Alexey Aleksandroviç
Eğitim: Kiev Ulusal Tıp Üniversitesi adını almıştır. A.A. Bogomolets, uzmanlık - "Genel Tıp"
Referanslar
Kronik kalp yetmezliği – Kalyuzhin V.V., Kalyuzhin O.V., Teplyakov A.T., Karaulov A.V. 2005
Kardiyolojide temel sınıflandırmalar ve risk ölçekleri – Yu.A. Balanova, A.O. Conradi, A.V. Kontsevaya, O.P. Rotar, S.A. Şalnova. 2015
Kardiyak aritmiler – Belyalov F.I. 2014
EKG ve Kalp Ağrısının ABC'si – Zudbinov Yu.I. 2008
Kardiyoloji – Yu.N. Belenkov, R.G. Oganov – Hızlı rehber. 2012
Ventriküler taşikardi bir tanı değildir. Bu, kalp ritmi bozukluklarının türlerinden birinin adıdır. O tektir Asıl sebep ölümcül sonuç kalp hastalıkları için.
Ventriküler taşikardinin kasılmaların normal hızlanmasından farkı nedir?
Taşikardi, kasılma sayısının üst sınırı (dakikada 80 atım) aşması anlamına gelir. Fizyolojik taşikardi Bir insanın başına günde birkaç kez gelir: Merdiven çıkarken, koşarken, heyecanlanırken, bir fincan sert kahve içtikten sonra. Vücudun iç dengeyi korumak için tüm çabalarının yoğunlaştırılmasına yardımcı olur ve 10-15 dakika içinde normale döner.
Bu gibi durumlarda uyarı sinüs düğümünde başlar ve atriyumlardan ventriküllere yayılır. Bu, dürtülerin normal yoludur.
Ventriküler taşikardi asla fizyolojik değildir. Bu her zaman kalp kasındaki ciddi bir patolojinin işaretidir. Uyarma süreci ters sırada gerçekleşir, ventriküller üst bölümlerden sinyaller olmadan "kendi başlarına" kasılır.
Geliştirme mekanizması
Atriyum ve ventriküller arasındaki iletim yolları herhangi bir işlemle tamamen tıkandığında, kalbin bu boşlukları her biri kendi ritminde kasılmaya başlar, çünkü miyokard hücreleri (miyositler), otomatik olarak uyarı oluşturma yeteneğiyle sıradan kas hücrelerinden farklıdır. Bu mekanizma vücudu korur. acil bir durumda, seni sonuna kadar yaşam için savaşmaya zorluyor.
Bir gerçeğe dikkat etmeniz gerekiyor: Otomatiklik sayesinde ventriküller kasılma hızını dakikada yalnızca 40'a çıkarabilir, daha fazla değil.
Beyaz oklar - normal dağılım uyarılma ve sarı olanlar patolojik otomatizmin odak noktasıdır
Ventriküler taşikardi ile, paroksismal olmayan bir form durumunda kasılma sıklığı 91 ila 130 arasında değişir ve paroksismal durumda daha yüksektir. Bu, uyarılma odağının o kadar güçlü olduğu ve doğal engeli aşarak ventriküllerin kasılmasına neden olduğu anlamına gelir.
Böyle bir "anormal" kasılma kaynağına tıpta ektopik denir. Ektopik odaklarla ilişkili ve kontraktilite eşiğinin aşılmasıyla ilişkili ritim bozukluklarına akselere ektopik denir. Bu durumda sağ atriyumun sinüs düğümünden normal bir ritim iletimi yoktur.
Merkezi odak noktası nerede?
Ventriküler taşikardide yeni bir kasılma merkezi, sol ventrikül kasında sağa göre daha sık meydana gelir.
Bunun nedeni akut miyokard enfarktüsünün sıklığı ve koroner kan akışının özellikleridir. Sağ ventriküldeki enfarktüs çok daha az sıklıkta gelişir.
Ventriküler taşikardi türleri
Oluşma zamanına bağlı olarak ventriküler taşikardi türlerini ayırt etmek gelenekseldir:
- (ani paroksismal, dakikada 130 kasılmayı aşar) - pratik olarak bu, bir elektrik akımı deşarjı ile derhal defibrilasyon gerektiren ventriküler fibrilasyondur;
- paroksismal olmayan - genellikle grup ekstrasistollerindeki artışla ilişkili olan paroksismal bir yapıya sahip değildir. Tedavide harekete geçmek için zaman ve fırsat vardır.
Akışın niteliğine göre:
- geçici - bağımsız olarak belirir ve kaybolur, ventriküler ekstrasistol ile değişir, yarım dakikadan az sürer;
- stabil - aritmi 30 saniyeden uzun sürer, değişmez ve fibrilasyona dönüşme tehlikesi taşır.
Ana sebepler
Kronik oluşumu sırasında kötüleşen kan tedarik koşullarının arka planında dengesiz değişiklikler meydana gelir koroner yetmezlik. İÇİNDE bu durumda HAYIR akut bırakma Kan temini Kardiyak iskemi, kollateral damarların gelişimini teşvik eder ve doğrudan kalp odalarından damarlar yoluyla kan akışının oranını arttırır.
Kademeli olarak benzer nedenler mümkündür aterosklerotik lezyon, yaygın veya fokal kardiyoskleroz gelişimi, ventriküler hipertrofi hipertansiyon, kalp kusurları, miyokardiyopati ile kalp boşluklarının genişlemesi.
Nedenlerin %99'u miyokarddaki akut organik bozukluklarla ilişkilidir ve kalıcı ritim bozukluklarına yol açmaktadır. Bu trombozun gelişimidir. koroner damarlar Bunu miyokard enfarktüsü (nekroz bölgesi), akut kas iltihabı takip eder. bulaşıcı miyokardit. Akut miyokard enfarktüsünden sonraki ilk günde hastaların %45'inde ventriküler taşikardi görülür.
Sebeplerden biri digitalis grubundan ilaçların ve antiaritmik ilaçların yan etkileridir.
Klinik bulgular
Sürekli olmayan ventriküler taşikardi belirtileri yok karakteristik özellikler. Ritim bozukluğu ile eş zamanlı olarak veya normalleşmesinden sonra ortaya çıkarlar. Bazen hastalar hiçbir şey hissetmezler.
En yaygın şikayetler:
- kalp atışı,
- göğüs ağrısı,
- baş dönmesi var,
- bayılma durumları.
Kalıcı bir formda çoğu hastada azalır atardamar basıncı, dolayısıyla şunlar vardır:
- baş dönmesi,
- "gözlerde kararma"
- artan zayıflık
- bilinç kaybı,
- nefes darlığı,
- kalp atışı.
Bu, kalp yetmezliği ve serebrovasküler kazaların gelişimi ile ilişkilidir.
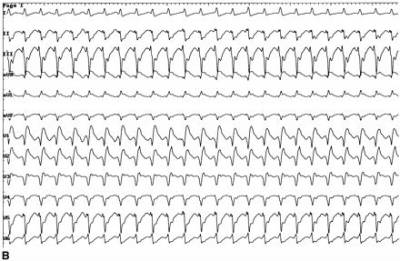
Ventriküler taşikardinin EKG resmi
Teşhis
Ventriküler taşikardi belirtileri yalnızca elektrokardiyogramda tespit edilebilir. Mevcut çeşitler EKG çalışmaları (EKG cihazıyla kayıt, kardiyak izleme, Holter izleme), değiştirilmiş ventriküler komplekslerle karakteristik "pürüzlü" bir eğri görmenizi sağlar.
Doktorun ofisi fonksiyonel teşhis ektopik odağın lokalizasyonunu belirleyebilir, kasılma sıklığını, nedenini açıklığa kavuşturabilir (önceki EKG'de teşhis edilmişse) akut kalp krizi veya diğer ihlaller).
“Pirouette” tipindeki ventriküler taşikardi bir tür paroksismal formdur. Bu nedenlere elektrolit dengesinde (potasyum ve magnezyum) keskin sapmalar da eklenir. hormonal bozukluklar. EKG, yükseklik, genişlik ve şekil bakımından sürekli değişen ventriküler kompleksleri gösterir. Bu repolarizasyon bozukluğunu gösterir.
Süresi birkaç saniye sürer, bu nedenle genellikle Holter izleme sırasında kurulur.
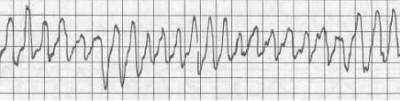
Ventrikül komplekslerinin boyutlarının “pirouette” değişimi
Ultrason ve ekokardiyografi, kalp hastalığını ve boşluklardaki kan dolaşımının bozulma derecesini açıklığa kavuşturmayı mümkün kılar.
Enjeksiyonlu koroner anjiyografi kontrast maddesi Koroner damarların açıklığı sorununu çözmek ve önerilen cerrahi tedaviyi çözmek için kalp merkezlerinde gerçekleştirilir.
Tedavi
Ventriküler taşikardinin tedavisi semptomlara ve acil bakımı organize etme zamanına göre belirlenir.
Geçici taşikardi, beta bloker grubundan ilaçlarla tedavi edilir ve elektrolit eksikliğini telafi etmek için Panangin veya asparkam reçete edilir. İmplantasyon sorununu çözme yapay sürücü ritim. Tedavinin amacı: Ani ölümün önlenmesi.
Defibrilasyon prosedürü
Fibrilasyona geçişte gerekli ve tek yöntem elektrik deşarjı ile defibrilasyondur. Önümüzdeki birkaç dakika içinde bunu yapmazsanız klinik ölüm meydana gelir. Resüsitasyon önlemleri nadiren başarılı olur.
Sürekli ventriküler taşikardi zamanı seçmenize olanak tanır en iyi seçenek tedavi.
En iyi seçenek yapay kalp pili takmaktır.
Uyarının kaynağı açıkça belirlenirse, kalp boşluğuna yerleştirilen bir kateter kullanılarak radyofrekans ablasyonu kullanılır.
Ventriküler taşikardinin olası komplikasyonları
Komplike ventriküler taşikardi ciddi sonuçlara neden olur klinik bulgular ve sonuçları:
- beyindeki kan dolaşımının bozulması sonucu bilinç kaybı olan saldırılar;
- kalp aktivitesinin durması ve ölümle birlikte ventriküler fibrilasyonun gelişimi;
- boğulma krizi, akciğer ödemi ile akut kalp yetmezliği;
- Kronik kalp yetmezliğinin artması nedeniyle karaciğerde ve periferik bölgelerde artan tıkanıklık.
Ne tahmin edilebilir?
Ventriküler taşikardi belirtileri uzun süremez ve kalıcı tedavi. Ani ölüm görülme sıklığı çeşitli hastalıklar kalp hipertrofi sırasında 8-10 kat, kalp krizi sırasında 2 kat artar.
Kalkınmanın olumsuz etkileri göz önüne alındığında, büyük önem verildi zamanında teşhis ve tedavi. Hastaların tıbbi muayenesine ve takip EKG muayenesine zorunlu katılımın nedeni budur.
Ventriküler taşikardi, sıklıkla meydana gelen ve devamını sağlayan bir odağın oluşması sonucu ventriküllerin yüzün üzerinde atım frekansı ile hızlı çalışmasıdır. elektrik darbeleri. Ventriküler taşikardinin semptomları süresine bağlıdır ve kalp atışı hissinin mutlak yokluğu, çöküş gelişimi ve ölümün başlangıcı olarak ortaya çıkabilir.
Ventriküler taşikardi bir elektrokardiyogram kullanılarak belirlenebilir. Ventriküler taşikardiyi tedavi etmek için endikasyonlara göre reçete edilen antiaritmik ilaçlar ve kardiyoversiyon kullanılır. Gerekirse, kardiyoverter defibrilatör kullanılarak uzun süreli tedavi gerçekleştirilir.
Daha yavaş bir ventriküler hız ile karakterize edilen bir aritmiye yavaş ventriküler taşikardi denir. Bu durum iyi huylu olarak kabul edilir ve bu nedenle kullanılmasına gerek yoktur. İlaç tedavisi hemodinamik semptomlar ortaya çıkana kadar.
Ventriküler taşikardinin ortaya çıkışı, hipomagnezemi, hipokalemi, hipoksi, asidoz ve hipomagnezemi gibi çeşitli kardiyak anomalilerden önemli ölçüde etkilenebilir. yan etkiler bazı ilaçlar. Ayrıca bu aritminin monomorfik, polimorfik, stabil ve kararsız gibi çeşitli türleri vardır. Çoğu zaman ventriküler fibrilasyona dönüşür ve gelecekte bu kalp durmasının nedeni olur.
Paroksismal ventriküler taşikardi
Paroksizmlerle, yani kural olarak dakikada yüz seksen atımı aşmayan kalp atışı ataklarıyla karakterize edilen bu tür aritmi, paroksismal ventriküler taşikardidir. Bu kalp kasılmaları, daha sonra normal sinüs ritminin yerini alan ektopik uyarıların bir sonucu olarak ortaya çıkar.
Paroksismal ventriküler taşikardi aşağıdakilerle karakterize edilir: hızlı başlangıç Ve hızlı son, farklı süre, sabit bir ritmin korunduğu. Ektopik uyarılar ventriküllerde, atriyoventriküler kavşakta veya atriyumda oluşabilir.
Etiyoloji ve patogenetik açısından bu aritmi şekli ekstrasistole çok benzer. Bu nedenle birbirini takip eden ekstrasistoller kısa süreli taşikardi atağı olarak kabul edilir. Bu durumda kalpteki kan dolaşımı etkisiz bir şekilde dolaştığından, kalp patolojisi sonucu ortaya çıkan çarpıntı, dolaşım yetmezliğine neden olur. Uzun süreli bir EKG çekerken hastaların neredeyse %25'inde paroksismal form ventriküler aritmiler.
Bu aritmi lokasyona göre ventriküler, atriyoventriküler ve atriyal gibi formlara sınıflandırılır. İlk iki aritmi birleşir ve supraventriküler formu temsil eder. Ancak paroksismal ventriküler taşikardi akut, kronik ve sürekli olarak tekrarlayabilir. Aritminin ikinci şekli uzun yıllar sürebilir ve aritmojenik kardiyomiyopatinin yanı sıra dolaşım yetmezliğine de neden olabilir.
Bu taşikardi formunun gelişim mekanizmasına bağlı olarak karşılıklı, ektopik, multifokal olabilir ve her zaman ekstrasistolden önce gelir.
Kural olarak, oluşumun nedenleri paroksismal taşikardi sempatik aktivasyonu arttırdığı düşünülmektedir gergin sistem Ve çeşitli lezyonlar kalp kası iltihabı, nekroz, distrofi veya skleroz şeklinde.
Paroksismal ventriküler taşikardi, His demeti, Purkinje lifleri ve demet dallarında lokalize olan ektopik uyarılarla karakterizedir. Temel olarak ventriküler taşikardi, hipertansiyon, kalp kusurları, miyokardit ve kalp krizi olan yaşlı erkeklerde daha sık gelişir.
Paroksismal ventriküler taşikardinin gelişiminde önemli bir nokta, miyokarddaki uyarıları iletmek için mevcut ek yollardır. konjenital etiyoloji veya miyokardit, kardiyomiyopati veya kalp krizinden sonra ortaya çıkan. Bu tür yollar, miyokard boyunca patolojik uyarım dolaşımına neden olur.
Paroksismal ventriküler taşikardi ile atak belirtileri kafadaki gürültü, baş dönmesi ve kalpte sıkışma hissinden oluşabilir. Hemiparezi ve afazi daha az görülür. Bazen terleme, mide bulantısı, şişkinlik ve hafif belirtiler ortaya çıkar. Saldırının sonunda uzun süreli poliüri şeklinde not edilir önemli miktar düşük yoğunluklu ve açık renkli idrar. Uzun süreli bir paroksizm durumu kan basıncında azalmaya, halsizliğe ve bayılma gelişimine neden olabilir. Dakikada yüz seksen atımdan fazla kalp atış hızına sahip paroksismal ventriküler taşikardi, ventriküler fibrilasyonun oluşumu ile karakterize edilir.
Uzun süreli bir atak akciğer ödemine ve kardiyojenik şoka neden olabilir. Paroksismal ventriküler taşikardi, ventriküler ekstrasistollere benzeyen tüm QRS kompleksinin değişmesi ve genişlemesi ile karakterize edilir. Ayrıca elektrokardiyogramda değişmemiş, normal bir P dalgası tespit edilebilir.
Kural olarak, paroksismal ventriküler taşikardi tanısı alan hastalar acilen hastaneye kaldırılır. Paroksizmi hafifletmek için Novocainamide, Propranolol, Aymalin, Quinidin, Rytmodan, Cordarone, Isoptin ve Ethmozin intravenöz olarak uygulanır.
Paroksismal ventriküler taşikardinin prognozu, özellikle kalp patolojileri ile gelişirse olumsuzdur, çünkü kalp kasının bu tür lezyonları ventriküler fibrilasyon oluşumuna katkıda bulunur. Ama yokluğunda karakteristik komplikasyonlar Hastalar uzun süreli sağkalıma ulaşır.
Bu vakadaki ölümcül sonuç, eşlik eden kalp kusurları olan hastalarda ve ayrıca daha önce yaşanan bir kalp rahatsızlığından sonra gözlenir. klinik ölüm veya canlandırma.
Ventriküler taşikardi nedenleri
Ventriküler taşikardi, patolojik kalp hastalıklarının arka planında ve çoğunlukla miyokard enfarktüsünden sonra yaşlılıkta gelişir. Genç nesil aşağıdaki gibi diğer hastalıklarla karakterize edilir: değişik formlar(aritmojenik sağ ventriküler, dilate, hipertrofik), ayrıca Brugada sendromu, miyokardit, kalp defektleri ve uzun QT ile karakterize bir sendrom.
Şu tarihte: yüksek tansiyon sonuç olarak gelişir belirgin artış sol ventrikül ve koroner yetmezlik ile birlikte genişlemesi.
Çoğu zaman, ventriküler taşikardi sırasında tespit edilir. cerrahi müdahale göğüs bölgesinde, perikardiyal ponksiyonda, endoskopi veya kalp kateterizasyonu sırasında gerçekleştirilir. Bu, kalp kasının mekanik tahrişinden kaynaklanabilir ve aynı zamanda ameliyat, anestezi ve hipoksinin bir sonucudur.
Ayrıca hipokalemi, siklopropan, kloroform ile zehirlenme ventriküler taşikardiye neden olabilir. Ayrıca kesin ilaçlar Alupet, Norepinefrin ve Adrenalin ve hatta Ethmozin, Novocainamide, Quinidin (antiaritmik ilaçlar) gibi taşikardiye neden olabilir veya seyrini çok daha kötü hale getirebilir. Açık bir kalp hasarı olmadan mide taşikardisinin görülmesi oldukça nadirdir. Kural olarak, bu çocuklukta veya biraz daha büyük yaşta meydana gelir ve nedeni bu devletin belirsizliğini koruyor.
Bazen bu tip Aritmiler, QT aralığını uzatan (Probukal, aminoglikozidler, trisiklik antidepresanlar) veya hipokalemiye neden olan bazı ilaçlar (örn. diüretikler.
Gastrik taşikardi oluşumuna katkıda bulunan faktörlerin çeşitli fiziksel veya zihinsel doğa, sigara içme, hipokalemi, hipoksi ve asit ve alkali dengesi organizmada.
Ventriküler taşikardi belirtileri
sen farklı hastalar subjektif duyumlarında ventriküler taşikardi eşit olmayan şiddettedir. Kısa vadeli saldırıların çok güçlü bir etkisi olabilir. Genel Sağlık ve bu nedenle yalnızca EKG çalışmaları ile belirlenir.
Duyguların semptomları, aniden başlayan ve yine beklenmedik bir şekilde sona eren kalp atışı ataklarını anımsatıyor. Bazen ventriküler taşikardi, vücutta yeni başlayan bir zayıflık, nefes almada zorluk, ağrı veya ağırlık görünümü şeklinde kendini gösterir. göğüs. Ancak bazı durumlarda not edilir klinik tablo serebral iskemi, yani parezi, baş dönmesi, afazi, bayılma, görme bozukluğu ve atriyal ve ventriküler bloğu olan hastalarda daha sık teşhis edilen Morgagni-Adams-Stokes sendromu ile karakterizedir.
Ventriküler taşikardi sırasında ataklar çok sık görülür ve kendini gösterir. kardiyojenik şok ve kalp yetersizliği. ventriküler taşikardi ile birlikte, esas olarak tanısı konan hastalarda görülür akut form veya konjestif kalp yetmezliği ile. Bazen aritmi akciğer ödeminin gelişmesine neden olur. Bir kriz sırasında kalp atış hızı dakikada yüz ila iki yüz atış arasında dalgalanabilir ve hatta bazı durumlarda 300 atışa bile ulaşabilir. Kural olarak EKG, doğru kalp ritmini belirler, ancak uzun süreli gözlemle düzensizliğini tespit etmek mümkündür.
Kalbi dinlerken ilk tonun yüksek titreşimleri algılanır ve bu titreşimler “top güllesi” olarak nitelendirilir. Atriyal sistol ile ventriküler sistol arasındaki kısa sürenin (yaklaşık 0,1 saniye) bir sonucu olarak ortaya çıkar.
Düşük tansiyonu olan hastalarda ikinci kalp tonu ve bazen zorlukla duyulabilir, bu da hatalı kalp atışı sayımına neden olabilir. Bölünmüş kalp sesleri, ventriküllerin eşzamanlı olmayan kasılması ve kapakların aynı şekilde kapanmasıyla ilişkilidir. Ventriküler taşikardi ile atriyal sistol ventriküllerin doldurulmasında rol almaz, bu nedenle azalır kardiyak çıkışı. Ve sonuçta bu çöküşe neden olabilir. Ayrıca boyun bölgesindeki damarlar, atardamarların nabzının aksine daha az doluluğa sahiptir. Bu şu gerçeğiyle açıklanabilir: sinüs düğümü Atriyal sistol üzerinde kontrole sahiptir. Önemli bir tanı kriteri olan, nabız atışlarındaki farklılıkla ilişkili bu semptomdur.
Diğer semptomlar ve bozukluklar hastanın altta yatan patolojisine bağlı olacaktır.
Ventriküler taşikardi EKG'si
Elektrokardiyogramda ventriküler taşikardi, kalp atış hızının dakikada yüz atımdan fazla olmasıyla ortaya çıkan genişlemiş QRS kompleksleri olarak görünür. Atak anında ventriküler kompleksler değişebilir veya değişmeden kalabilir. Bu verileri kullanarak monomorfik ventriküler taşikardi, çift yönlü ve ventriküler taşikardi torsades de pointes (polimorfik) arasında ayrım yapıyoruz.
Pirouet sırasında QRS kompleksi bir döngüden diğerine değişir. Çift yönlü taşikardi ile, yalnızca ventriküler kompleksin değiştiği değil, aynı zamanda kalbin elektrik ekseninin konumunda da bir değişiklik olduğu not edilir. Böylece, kalbin elektrik ekseninin sola ve sağa dönüşleriyle dönüşümlü olarak sağ dal bloke edilir. Ventriküler taşikardi ile, ventriküllerden bağımsız olarak atriyumların kasılması meydana gelir. Aritmi, EKG'de ardışık üç ektopik kompleks tespit edildiğinde tanınır ve bunu dakikada yüz atımlık bir kalp atış hızı takip eder. Atağın süresi otuz saniyeden fazla ya da az olabilir, bu nedenle ventriküler taşikardi stabil (>30 saniye) ve kararsız olabilir (<30 сек.). Неустойчивую форму можно распознать во время контролирования ЭКГ в течение суток. Устойчивая форма очень часто провоцирует гемодинамические нарушения, которые способствуют возникновению фибрилляции желудочков.
Ventriküler taşikardi sırasında kalp atış hızı neredeyse doğrudur ve kulakçıklar ventriküllerden bağımsız olarak kasılır.
EKG'de ventriküler taşikardinin karakteristik belirtileri şunlardır: atriyoventriküler ayrışma; QRS, sağ dal bloğunda olduğu gibi mevcut bir ventriküler kompleks ile 0,14 saniyeden fazla veya sol dal bloğunda olduğu gibi 0,16 saniyeden fazla; sağ dal bloğunda olduğu gibi kalbin elektrik ekseninin sol ve ventriküler komplekslere sapması; sol dal bloğunda olduğu gibi kalbin elektrik ekseninin 90 derece sola ve QRS'ye keskin sapması; tüm torasik derivasyonlar için komplekslerin aynı yönü; QRS komplekslerinin atipik şekli.
Çift yönlü ventriküler taşikardi, iki yönde bulunan ventriküler komplekslerin değişmesi ile karakterize edilir. Bu değişikliklerin nedeni henüz bilinmiyor. EKG'de bu aritmi şekli göründüğünde, ciddi miyokard hasarı veya kalp glikozitleriyle zehirlenme tespit edilir. Ventriküler fibrilasyona yol açtığından prognozu çok kötüdür.
Parasistolik, nadir ventriküler taşikardi, kısa paroksizmlerle karakterizedir. İlk ektopik uyarım, önceki sinüs kompleksinden farklı mesafelerde oluşur, yani dengesiz bir bağlantı aralığı şeklinde kendini gösterir.
Ventriküler taşikardi torsades de pointes veya polimorfik, ventriküler kompleksin elektrik eksenindeki periyodik değişiklikleri temsil eder, bu da negatif ve pozitif yönlü QRS komplekslerinin ortaya çıkmasına neden olur. Ek olarak, R veya S dalgalarının genlikleri de değişir ve bir iş miline benzer. Dolayısıyla ventriküler uyarıların oluşumunda mutlak kaos ile karakterize edilen ventriküler taşikardi formunun adı. Ayrıca kendiliğinden durabilir. Çoğu zaman, bu form aynı zamanda hipokalemi ve hipomagnezeminin neden olduğu QT aralığının uzamasına da sahiptir.
Ventriküler taşikardi tedavisi
Bu duruma yönelik tüm tedaviler kalp atış hızını azaltmayı ve daha fazla nöbet geçirmeyi önlerken komplikasyon oluşumunu en aza indirmeyi amaçlamaktadır. Kural olarak, yalnızca kötü huylu aritmi formları tedavi gerektirir. Antiaritmik ilaçların kullanımı için çeşitli endikasyonlar vardır. Yeni başlayanlar için, ventriküler taşikardi için kötü bir prognoz olabilir. Daha sonra hemodinami üzerinde olumsuz etkisi ve aritminin zayıf toleransı.
Ventriküler taşikardiyi ortadan kaldırmak için, oluşumunun kaynağını belirlemek ve mümkünse, özellikle zihinsel ve duygusal reaksiyonlarla, çeşitli fiziksel gerginliklerle, parasempatik etkilerle, zehirlenmelerle ilişkiliyse, ondan kurtulmaya çalışmak gerekir. vücut, ilaçların aritmojenik etkileri vb.
Kronik kalp patolojisi olmayan ve ventriküler ekstrasistoli tolere edemeyen kişilere psikotrop ilaçlar reçete edilir. Bradikardi için antikolinerjikler, elektrolit dengesizlikleri için magnezyum ve potasyumlu ilaçlar kullanılır.
Günümüzde lidokain paroksismal ventriküler taşikardiyi hafifletmek için kullanılmaktadır. Tamamen etkili olduğu düşünülmese de oldukça hızlı etki gösterir ve küçük komplikasyonlara neden olur. Ataklar sırasında ayrıca 10 mg/kg Novocainamide ve Sotalol'un intravenöz uygulanması da kullanılır.
Antiaritmik ilaçlar, azalmış kasılma aktivitesi ile karakterize edilmeyen, koroner olmayan miyokard patolojileri olan taşikardinin tedavisi için reçete edilir. Bu ilaçlar arasında Propafenon, Allapinin ve Etatsizin bulunmaktadır.
Adrenerjik blokerler ventriküler taşikardinin tedavisinde önemli bir rol oynamaktadır. Bu ilaçlar kalp krizi geçiren hastalarda ölüm oranının yanı sıra ani ölüm vakalarını da azaltıyor.
Klinik çalışmalar, kalp yetmezliği tanısı alan hastaların tedavisinde Bisoprolol kullanımının aritmileri baskılamaya ve mortaliteyi azaltmaya yardımcı olduğunu göstermektedir. Ayrıca sol ventriküler genişleme, çeşitli kökenlerden miyokard dejenerasyonu ile birlikte görülen kalp hastalıklarında ve idiyopatik ventriküler taşikardinin tedavisinde başarıyla kullanılmaktadır. Verapamil bazen tedavide kullanılır.
Ventriküler taşikardi tedavisinde temel bir rol, repolarizasyonun yavaşlaması ile karakterize edilen potasyum kanal blokerlerine verilmektedir. Bu tür ilaçlar arasında Amiodaron, Sotalol ve Rusya'da uygulanmayan Azimilide, Ibutilide, Dofetilide vb. gibi bazı ilaçlar yer alır. Bununla birlikte, çalışmalar Sotalol'un oldukça etkili olmasına rağmen aritmojenik etki gibi birçok yan etkiye sahip olduğunu göstermiştir. ve bu ilacın dozları arttıkça bu olasılık da artar.
Polimorfik aritmisi olan hastalar kalbin sinüs ritmindeki QT boyutu dikkate alınarak tedavi edilir. Stabil dinamikler ve başlangıçta normal bir QT aralığı ile Amiodaron, Beta bloker, Prokainamid, Lidokain, Sotalol gibi antiaritmik ilaçlar reçete edilir. Miyokardiyal kasılmanın azalmasıyla tedavi, azaltılmış dozlarda Lidokain, Amiodaron veya elektroşok kardiyoversiyon kullanımıyla sınırlıdır.
Uzatılmış QT aralığı ile karakterize edilen polimorfik aritmide paroksizmin giderilmesi, intravenöz Magnesia uygulaması veya daha yüksek frekansta yapay bir ritim uygulanmasıyla sağlanır. Bazen Isoproterenol uygulanmasıyla olumlu bir sonuç elde edilebilir. Bazen Lidokain veya Difeninin reçetesi yeterlidir.
Aritmi paroksizmi sırasında serebral veya miyokardiyal iskemi, akciğer ödemi veya dakikada yüz elli atım ritim frekansında elektrik çarpması gelişen hastalar için. Daha sonra hastalara oksijen verilmesi, damar içine kateter yerleştirilmesi şeklinde ilk yardım yapılır ve entübasyon için set hazırlanır. Elektriksel uyarılarla tedaviden önce, intravenöz olarak 15 mg'a kadar sedatif Diazepam veya premedikasyon ilacı olarak Morfin uygulanır. Monomorfik aritmisi olan hastalarda 100 j enerjili bir yük kullanılarak atağı durdurmak mümkündür.
Son zamanlarda, kardiyoverter defibrilatörlerin implantasyonu, malign aritmi formları tanısı alan hastalarda ölüm riskini azaltmak için pratik tıpta yaygın olarak kullanılmaya başlandı.
Ventriküler taşikardi - kalbin ventriküllerinin kasılmalarında artış (200 atım / dakikaya kadar). Bu fenomen, düzenli bir ritmi korurken, doğası gereği paroksismaldir (aniden başlar ve biter). Hastalık en şiddetli aritmi olarak kabul edilir. Patolojinin semptomlarını görmezden gelirseniz ve tedaviye zamanında başlamazsanız, bu ciddi sonuçlara yol açabilir. Düzenli olarak makul olmayan derecede hızlı bir kalp atışı hissediyor musunuz? Doktora gitmenin bir nedeni var!
Akut ventriküler taşikardi sıklıkla kalp dokusunun ölümünün gözlendiği miyokard enfarktüsü sırasında ortaya çıkar.
Patoloji farklı şekillerde ortaya çıkar. Bu genellikle doktorun teşhis koymasını zorlaştırır. Hastalık, seyrinin özelliklerini dikkate alarak şunlar olabilir:
- Paroksismal kararsız. Ventriküler taşikardiye 30 saniyeden kısa süren aritmi atakları eşlik eder. Bu tür alevlenmelerin hastanın sağlığı üzerinde neredeyse hiçbir etkisi yoktur, ancak ventriküler fibrilasyon riskini önemli ölçüde artırır.
- Paroksismal kalıcı. Saldırı daha uzun sürer - 30 saniyeden fazla. Doktor hemodinamik bir bozukluk olduğunu fark eder.
- Kronik. Artan kalp atış hızı sürekli gözlenir. Kısa süreli ataklar kalbin kademeli olarak aşınmasına ve yıpranmasına neden olur. Bu tanıyı alan hastaların bir kardiyoloğa kaydolması gerekir.
Ventriküler taşikardi neden tehlikelidir?
Ventriküler taşikardi vücudumuzdaki ana organın ciddi bir patolojisidir. Ventriküllerin sık sık kasılmaları devam ederse, kalp sonunda yükle başa çıkmayı bırakır - kan basıncı düşer ve kalp yetmezliği gelişir. Kronik aritminin arka planında vücuttaki kan dolaşımı bozulur - hayati organlar artık "sorumluluklarıyla" baş edemez.
Kapsamlı tedaviye başlanmazsa, atak sırasındaki ventriküler taşikardi, her hastanın yaşamadığı miyokard enfarktüsüne dönüşme tehlikesi taşır. Tekrar ayağa kalkmak, önleyici tedavi görmekten çok daha zordur.
Taşikardi yerini ventriküler fibrilasyona yol açarak hastanın ölümüne yol açabilir.
Ventriküler taşikardi neden oluşur?
Sağlıklı kişilerde de ventriküler taşikardi gelişir. Günümüzde pek çok hasta (hatta 40 yaşın altındaki gençler bile) uzmanlara kayıtlıdır. Ancak çoğu zaman bu patoloji, kalbin işleyişindeki ciddi anormalliklerin arka planında ortaya çıkar. Aşağıdaki nedenleri vurgulayalım:
- (kalbe yetersiz kan akışı);
- Kronik kalp yetmezliği;
- önceki kalp ameliyatı;
- miyokardit (enfeksiyonlara bağlı olarak kalp dokusunun iltihabı);
- miyokardiyal enfarktüs;
- genetik patolojiler (uzun QT sendromu, Brugada sendromu);
- aşırı dozda ilaç - antiaritmikler, beta blokerler, glikozitler;
- konjenital kalp patolojileri;
- vücuttaki elektrolit içeriğinde azalma - magnezyum, potasyum.
Hastalığın nedenleri ne olursa olsun, ventriküler taşikardi karmaşık tedavi gerektirir!
Ventriküler taşikardinin belirtileri nelerdir?

Sürdürülemez kardiyak aritmi sıklıkla semptomsuz olarak ortaya çıkar. Patoloji ancak sürekli tıbbi gözetim ve düzenli EKG testi ile "tanınabilir". Hastanın kardiyoloğa başvurma nedenleri; hızlı kalp atışı, hafif göğüs ağrısı, bayılma ve mide bulantısıdır.
Sürekli taşikardi daha belirgin semptomlarla karakterize edilir:
- boğazda "yumru" hissi;
- sık aritmi;
- zayıflık ve mide bulantısı atakları;
- Panik ataklar;
- soluk cilt.
Belirtilen semptomların hiçbiri göz ardı edilemez - bu, ameliyat masasına giden doğrudan bir yoldur.
Ventriküler taşikardi tanısı
Bir hasta endişe verici semptomları olan bir doktora başvurursa, uzman bir dizi teşhis önlemi önerir. Bu, doğru bir teşhis koymak için gereklidir - hastalığın şekli ve evresi. Ventriküler taşikardi şu şekilde teşhis edilir:
- Denetleme. Doktor cildi inceler, kan basıncını ve nabzını ölçer ve kalp ritimlerini dinler.
- Genel ve biyokimyasal kan testi. Kandaki kolesterol, eser elementler ve kırmızı kan hücrelerinin seviyesi belirlenmelidir.
- EKG. Çalışma, kalpteki patolojik değişiklikleri tanımlamak ve etkilenen bölgenin yerini belirlemek için gerçekleştirilmektedir. Gerekirse uzmanlar hastaya günlük elektrokardiyogram izlemesi reçete eder - bu şekilde ağrılı atakların sayısını ve bunların meydana geldiği koşulları öğrenebilirler.
- EchoCG. Kalbin yapısının belirlenmesi ve kas kasılması sırasındaki bozuklukların belirlenmesi.
- Bilgisayarlı ve manyetik rezonans görüntüleme. Teknikler aritmiye yol açan kalp hastalıklarını tespit ediyor.
- Radyonüklid teknikleri. Hastaya, kalbin etkilenen bölgesini “aydınlatan” özel bir radyofarmasötik enjekte edilir.
- Ventrikülografi ile koroner anjiyografi. Çalışma, ventriküllerin boşluğunu inceleyerek kalp arterlerindeki daralmayı tespit etmeyi amaçlıyor. Bu süreçte gelecekte fibrilasyona yol açabilecek en “tehlikeli” alanlar belirlenir.
Ancak ventriküler taşikardiden şüpheleniliyorsa bisiklet ergometrisi (özel bir egzersiz bisikleti) veya koşu bandı (özel bir koşu bandı) yasaktır çünkü fiziksel aktivite hasta için tehlikeli olabilir.
Doğru bir teşhis koymak için, doktor tüm teşhis önlemlerini reçete etmeyebilir - genellikle patolojinin nedenini belirlemek için 2-3 test yeterlidir.
Ventriküler taşikardi tedavisi
Ventriküler taşikardi tespit edildiğinde doktor kapsamlı tedavi önerir. Taktikler, hastalığın gelişim derecesine, hastanın genel sağlığına ve mevcut kontrendikasyonlara bağlıdır.
Her türlü patoloji (stabil veya stabil olmayan) acil tedavi gerektirir - hastada hafif semptomlar olsa bile!
Hastalığın tedavisi aşağıdakileri amaçlamaktadır:
- altta yatan patolojinin tedavisi;
- aritmiyi sürdürme mekanizmalarının ortadan kaldırılması;
- sonraki saldırıların önlenmesi.
Hızlı ritimlerin alevlendiği anda doktor hastaya ilaç ve donanım tedavisi önermektedir:
- Elektropuls tedavisi. Belirli bir frekanstaki elektrik akımına maruz bırakılarak kalp fonksiyon bozuklukları ortadan kaldırılır.
- Antiaritmik ilaçlar. Normal kalp atış hızını korur. Alevlenme sırasında hastanın kan basıncı normalse, doktor intravenöz lidokain veya prokainamid reçete eder. Kardiyolog daha sonra amiodaron reçete edebilir. Hastaya yardımcı olan ilaçlar daha sonra önleme amacıyla reçete edilir.
Hastalığın alevlenmesini önlemek için doktor hastaya önleyici tedavi önerir:
- İlaç tedavisi. Hastanın durumu stabil olduğunda reçete edilir. Kısa vadeli bir etkisi vardır ve her zaman etkili değildir. Hasta ilaçları alır - beta blokerler (kalp kasılmalarını zayıflatır ve kan basıncını düşürür), antiaritmikler (normal kalp atışı ritmini korur), kalsiyum kanal blokerleri (kan damarlarını genişletir, kan basıncını düşürür), Omega-3 yağ asitleri (kolesterolü düşürür, kan basıncını düşürür) kan pıhtısı oluşumu riski). Kendi ilaçlarınızı “seçmeniz” kesinlikle yasaktır - bunu yalnızca bir doktor yapabilir!
- Cerrahi müdahale. Uygulamaya çeşitli etkili teknikler uygulanmıştır - radyofrekans ablasyonu (radyofrekans darbesi kullanılarak hastalığın kaynağı yok edilir) ve bir kardiyoverter-defibrilatörün (kalp ritmini normalleştiren bir cihaz) kurulumu.
Kalıcı taşikardisi olan bir hasta, uzun süreli tedavi görecek ve bir doktor tarafından sürekli izlenecektir. Asıl amaç, sonunda kalp krizine yol açan patolojinin gelişmesini önlemektir.
Hastalığı önlemek mümkün mü?
Ventriküler taşikardi birçok nedenden dolayı ortaya çıkar; bunlardan en önemlisi kötü yaşam tarzıdır. Hiçbir zaman risk grubuna girmemek için kendinize iyi bakmalı ve durumunuzu “dinlemelisiniz”. Kurallar:
- alkol ve sigarayı bırakmak;
- dengeli beslenme;
- düzenli fiziksel aktivite;
- vücut ağırlığı kontrolü;
- kan basıncı, kolesterol ve kan şekeri seviyelerinin kontrolü;
- kalp hastalıklarının zamanında tedavisi.
Bir hastaya kalıtsal ventriküler taşikardi tanısı konursa tüm yakınlarının muayene edilmesi gerekir.
Ventriküler aritmiler ani ölümün önde gelen nedenidir. Kardiyovasküler hastalıklardan kaynaklanan ölümlerin neredeyse yarısının aniden meydana geldiği düşünülmektedir. Dolayısıyla ventriküler aritmiler, kardiyovasküler hastalıklardan kaynaklanan ölümlerin neredeyse yarısının nedenidir.
Ventriküler taşikardi, dakikada 100'den fazla hıza sahip, ventriküler kökenli üç veya daha fazla QRS kompleksidir.
Ventriküler taşikardinin belirtileri değişebilir; bunlar hastanın durumuna, kalp atış hızına, organik kalp hasarının varlığına ve eşlik eden patolojiye bağlıdır. Bazı hastalarda ventriküler taşikardi asemptomatik iken bazılarında ise bayılma ve ani ölüme neden olur.
Atriyum ve ventriküllerin normal kasılma sırasının bozulması, eğer kalp fonksiyonu başlangıçta bozulmuşsa semptomlara neden olabilir. 150 dakika -1'in altındaki kalp atış hızıyla, ventriküler taşikardinin kısa atakları, mevcut organik kalp hasarıyla bile şaşırtıcı derecede iyi tolere edilir. Sol ventrikül fonksiyonu azalırsa, birkaç saatten uzun süren bu hızda ventriküler taşikardi atakları genellikle kalp yetmezliğine neden olur, oysa normal sol ventriküler fonksiyonla bu ataklar çok uzun süre iyi tolere edilebilir. 150 ila 200 dk -1 arasındaki kalp atış hızlarında tolerans değişebilir, yukarıda belirtilen faktörlere bağlıdır. Kalp atım hızı 200 dk -1'in üzerinde olduğunda hemen hemen tüm hastalarda şikayetler ortaya çıkar.
30 saniyeden az süren ventriküler taşikardi paroksizmlerine kararsız denir. Ventriküler taşikardi, düzenli bir ritim ve aynı şekle sahip komplekslerle karakterize edilir, ancak polimorfik ventriküler taşikardi mümkündür, ritim hafif düzensiz olabilir ve boşalmış ve yakalanmış QRS kompleksleri not edilebilir.
Ayırıcı tanı
Ventriküler taşikardi, anormal iletim ve dal bloğunun yanı sıra metabolik bozukluklar ve kalp pilinin neden olduğu QRS komplekslerinin genişlemesi ile supraventriküler taşikardilerden ayırt edilmelidir.
Ventriküler taşikardiyi, anormal iletimli supraventriküler taşikardiden ayırmak kolay bir iş değildir. Bu nedenle basitlik açısından, koroner arter hastalığı olan bir hastadaki herhangi bir geniş kompleks taşikardi, aksi kanıtlanmadıkça ventriküler olarak değerlendirilmelidir. Bazı verilere göre koroner arter hastalığı olan hastalardaki geniş kompleks taşikardilerin %80'inden fazlası ventrikülerdir. Daha önce dal bloğu olmayan hastalarda bu iki taşikardiyi ayırt etmek için Brugada kriterleri kullanılır; duyarlılığı (%99) ve özgüllüğü (%96,5) yüksektir. Aşağıdaki adım adım bir algoritmadır.
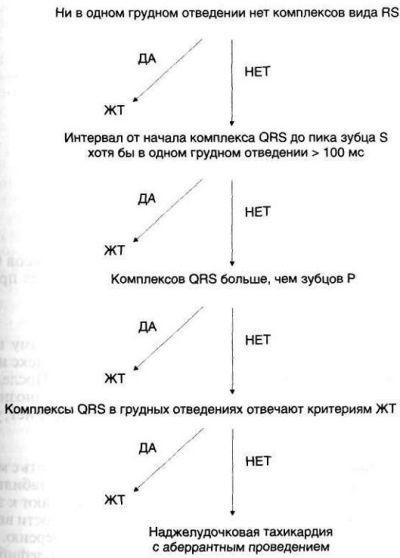
Çizim: Ventriküler taşikardi (VT) ile anormal iletimli supraventriküler taşikardi arasındaki ayırıcı tanı için Brugada kriterleri.
Öncelikle göğüs derivasyonları RS form kompleksi açısından incelenir. Herhangi bir derivasyonda böyle bir kompleks yoksa taşikardi ventriküler olarak kabul edilir.
En az bir derivasyonda RS kompleksi mevcutsa ikinci adıma geçin: QRS kompleksinin başlangıcından S dalgasının en derin noktasına kadar olan aralığı ölçün.
Bu mesafe en az bir göğüs derivasyonunda 100 ms'yi aşarsa taşikardi ventriküler olarak kabul edilir.
Aksi takdirde üçüncü adıma geçin: AV ayrışmasının aranması.
P dalgalarından daha fazla QRS kompleksi varsa taşikardi ventriküler olarak kabul edilir.
Değilse, dördüncü adıma geçin: V 1 ve V 6'daki QRS kompleksinin şeklinin incelenmesi.
Kompleksin şekli aşağıdaki şekilde gösterilen kriterleri karşılıyorsa taşikardi ventriküler olarak kabul edilir, aksi takdirde anormal iletimli supraventriküler taşikardidir.

Çizim: QRS komplekslerinin ventriküler kökenine ilişkin kriterler. LBBB - sol dal bloğu, RBBB - sağ dal bloğu.
Ventriküler taşikardi ile antidromik taşikardi arasındaki ayırıcı tanı için ek kriterler geliştirilmiştir. Adım adım uygulamalarına yönelik algoritma aşağıdaki şekilde gösterilmektedir.
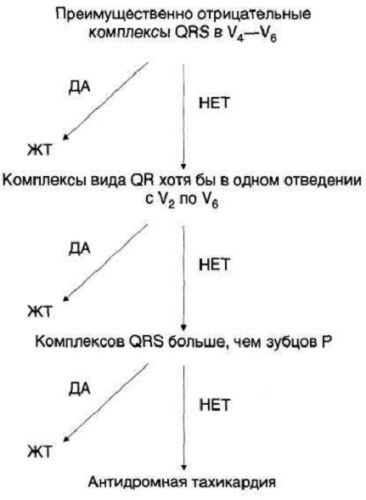
Çizim: Ventriküler taşikardi (VT) ve aksesuar yolları içeren antidromik taşikardinin ayırıcı tanısı için Brugada kriterleri.
Önceki algoritmadan sonra kullanılır. %75 duyarlılık ve %100 özgüllükle ventriküler taşikardiyi (ve antidromik hariç) tespit etmenizi sağlar. Öncelikle V4-V6 derivasyonlarındaki QRS kompleksi incelenir: ağırlıklı olarak negatifse taşikardi ventriküler olarak kabul edilir.
Aksi takdirde, ikinci adıma geçin: V2'den V6'ya kadar en az bir derivasyonda kompleks QR'ye benziyorsa, taşikardi ventriküler olarak kabul edilir. Son adım: AV ayrışmasının tanımlanması. Varlığı açıkça ventriküler taşikardiyi gösterir. Eğer mevcut değilse antidromik taşikardi tanısı konur.
Tedavi
Taktikler
Durum stabilse ilaç tedavisine başlayabilirsiniz. Durum kararsızsa, diğer taşikardilerde olduğu gibi hemen elektriksel kardiyoversiyona başvurulur. Etkin olmazsa ilaçlar verilir ve kardiyoversiyon tekrarlanır. Nabızsız ventriküler taşikardi için defibrilasyon yapılır. Güncel resüsitasyon kılavuzlarına göre en kısa sürede defibrilasyon yapılmalı, daha sonra ilaçlar verilmeli ve gerekiyorsa defibrilasyon tekrarlanmalıdır.
İlaç tedavisi
Taşikardiyi durdurmak için IV lidokain veya prokainamid kullanılabilir. Daha sonra özellikle yukarıda belirtilen ilaçlar taşikardiyi durdurmadıysa IV amiodaron uygulamasına geçilir. Ventriküler taşikardinin geri döndürülebilir nedenlerini aradığınızdan emin olun: iskemi ve elektrolit bozukluklarını ortadan kaldırmak önemlidir.
Bradikardinin arka planında ventriküler ekstrasistoller ve ventriküler taşikardi oluşabilir. Bu durumda yüksek kalp atış hızını korumaya yönelik araç ve teknikler kullanılır. Arteriyel hipotansiyonu ortadan kaldırın, kalp yetmezliğini tedavi edin. Ritim bozukluklarına neden olabilecek ilaçlar kesilir ve zehirlenme veya aşırı doz durumunda antidotları reçete edilir.
Elektriksel kardiyoversiyon
Hemodinamiğin kararsız olması durumunda 100 J deşarj ile acil elektriksel kardiyoversiyon yapılır. Nabızsız ventriküler taşikardi durumunda senkronize olmayan 200 J deşarj ile defibrilasyona başlanır. Hastanın bilinci açık ancak durumu ağırsa senkronize kardiyoversiyon kullanılır.
Önleme
CAST çalışmasının ardından ventriküler taşikardiyi önlemeye yönelik sınıf I ilaçların yerini sınıf III ilaçlar aldı. Aritmilere yönelik endovasküler ve cerrahi tedavilerin gelişmesi, antiaritmik ilaçların ventriküler taşikardilerin önlenmesindeki rolünü azaltmıştır. Bu özellikle organik kalp hasarı olmayan hastalar için geçerlidir çünkü kateter tahribatı bu hastalarda çok etkilidir. Ancak antiaritmik ilaçlar özellikle kardiyomiyopatilerde yaygın olarak kullanılmaktadır. Ani ölümlerde en büyük azalma implante edilebilir defibrilatörlerle sağlanmıştır. MUSTT çalışmasına göre, iskemik kalp hastalığı olan, ejeksiyon fraksiyonu %40'ın altında olan ve sürekli olmayan ventriküler taşikardi atakları olan hastalarda, eğer sürekli ventriküler taşikardi EPS ile indüklenebilirse prognoz daha kötüdür.
İlaç tedavisi
Antiaritmik ilaçların ventriküler taşikardi ve ani ölümün önlenmesindeki rolü azalmıştır, ancak yine de oldukça belirgindir. ESVEM çalışması, sürekli ventriküler taşikardinin önlenmesi için 7 antiaritmik ilacı (imipramin, meksiletin, pirmenol, prokainamid, propafenon, kinidin ve sotalol) karşılaştırdı, ilaçların seçimi EPI kontrolü altında gerçekleştirildi. Sotalol'un en etkili olduğu ortaya çıktı, ancak geçmişine rağmen çok sayıda hastada taşikardi meydana geldi. EMIAT ve CAMIAT çalışmaları, amiodaronun miyokard enfarktüsü sonrasında ventriküler taşikardinin önlenmesi açısından incelenmesini sağlamıştır. Her iki çalışmada da aritmilerden ölüm oranı azaldı ancak genel ölüm oranı üzerinde anlamlı bir etki görülmedi. Bu nedenle, antiaritmik ilaçların ventriküler taşikardinin önlenmesindeki rolü tartışmalı olmaya devam etmektedir ve görünüşe göre bunlar tek önleyici tedbir olarak düşünülmemelidir.
Kombine taktikler
Ani ölüm riski yüksek olan hastalarda implante edilebilir defibrilatörlere yardımcı olarak antiaritmik ilaçlar kullanılır. İmplante edilebilir defibrilatörü olan hastaların neredeyse yarısı antiaritmik ilaçlar almaktadır. Bu, atriyal ve ventriküler taşikardiyi önlemek ve böylece defibrilatörün tetikleme sıklığını azaltmak için yapılır.
Kalsiyum antagonistleri verapamil ve diltiazem
Sotalol hastaların %2-5'inde torsades de pointes'e neden olur. İbutilid, supraventriküler aritmilerin tedavisinde kullanılan yeni bir antiaritmik ilaçtır; en az sotalol kadar sıklıkla torsades de pointes'e (TdP) neden olur. QT aralığını uzattığı bilinen diğer ilaçlar arasında fenotiyazinler, haloperidol ve trisiklik antidepresanlar bulunur. Torsade de pointes'e antibiyotikler, özellikle eritromisin ve diğer makrolidlerin yanı sıra trimetoprim/sülfametoksazol neden olabilir. Makrolidlerin astemizol ve terfenadin gibi H1 blokerlerle kombine edildiğinde torsades de pointes'e neden olma olasılığı özellikle yüksektir. Bu H1 blokerleri, ketokonazol gibi belirli azollerle birleştirildiğinde torsade de pointes'e (TdP) neden olabilir. İyonik kontrast maddeler ve prokinetik maddeler (örneğin sisaprid) ayrıca torsades de pointes'e (TdP) neden olabilir.
QT aralığını uzattığı bilinen ilaçlar Arizona Eyalet Üniversitesi tarafından desteklenen bir web sitesi olan torsades.org'da listelenmektedir.
Bradikardi, QT aralığının uzamasıyla birlikte torsades de pointes oluşumuna katkıda bulunur, ancak bunun torsades de pointes'in doğrudan nedeni olup olmadığı belirsizdir. Torsades de pointes paroksizmi genellikle “kısa-uzun-kısa” tipinin değişen RR aralıklarından sonra başlar.
Elektrolit bozuklukları
Torsades de pointes ile hipokalemi arasındaki bağlantı en açık şekilde gösterilmiştir. Hipomagnezemi, torsades de pointes'in olası bir nedeni olarak kabul edilir çünkü magnezyum bunu tersine çevirebilir, ancak bu ilişkiye dair doğrudan bir kanıt yoktur. Hipokalsemi QT uzamasına neden olabilir, ancak hipokalsemiyle ilişkili yalnızca izole edilmiş torsade de pointes (TdP) raporları vardır. Erken ventriküler ekstrasistolden sonra Torsades de pointes. Bu taşikardi normal QT aralığı ile karakterizedir ve erken ventriküler prematüre atımdan sonra başlar (eşleşme aralığı 400 ms'den az).
"T'de R"
Kalp pili nabzı veya defibrilatör deşarjı T dalgasına çarptığında polimorfik ventriküler taşikardi meydana gelebilir.
Serebrovasküler bozukluklar
Serebrovasküler kazalar, özellikle de subaraknoid kanama, torsades de pointes'e neden olabilir. Kafa içi kanama ile gözlenen QT aralığı uzaması geçicidir ve birkaç hafta içinde kaybolur.
Torsade de pointes tedavisi
Kalıcı torsades de pointes paroksizmleri veya hemodinamik bozukluklar için elektriksel kardiyoversiyon endikedir. Genellikle 50 veya 100 J'lik bir deşarjla başlarlar, gerekirse enerji 360 J'ye çıkarılır.
Elektrolit bozukluklarının düzeltilmesi - hipokalemi, hipomagnezemi ve hipokalsemi. Magnezyum sülfat 1-2 g'lık bir dozda uygulanır; Vakaların% 75'inde etki 15 dakika içinde ortaya çıkar, 2-4 g'lık bir dozda uygulanabilir; neredeyse tüm hastalar.
Bradikardi izoprenalin infüzyonu veya geçici endokardiyal kalp pili ile tedavi edilebilir. İzoprenalin komplikasyonlara (kötüleşen iskemi ve arteriyel hipertansiyon) neden olduğundan, geçici kalp pili tercih edilir. QT aralığını uzattığı bilinen tüm ilaçları bırakın. Beta blokerler ve lidokain burada etkili olabilir, ancak ikincisi her zaman yardımcı olmaz. Amiodaronun tedaviye dirençli torsade de pointes tedavisinde etkili olduğuna dair kanıtlar vardır.
Brugada sendromu
Bu, organik kalp hastalığı olmadığında ani ölüme yol açabilen bir sendromdur. Brugada sendromu, V1 - V3 derivasyonlarında ST segment yükselmesi ile birlikte sağ dal blokajı ile karakterizedir. Brugada sendromu, değişken ifadelerle otozomal dominant bir şekilde kalıtsaldır; tanımlanmış EKG değişiklikleri ve ventriküler fibrilasyon atakları, polimorfik ventriküler taşikardi paroksizmlerinin yanı sıra ailede ST segment yükselmesi, senkop veya ani öyküsü varsa şüphelenilmelidir. ölüm. Hiçbir ilaç tedavisi geliştirilmemiştir; implante edilebilir defibrilatörler kullanılmamaktadır.
Beyin sarsıntısı
Beyin sarsıntısı, göğüse gelen künt travma sonrasında kalp hastalığı olmadığı halde ani ölümdür. Repolarizasyonun hassas bir döneminde (T dalgasının zirvesinden önce) kalbe gelen bir darbe, polimorfik ventriküler taşikardiye neden olabilir. Son zamanlarda yayınlanan veriler, beyin sarsıntısı sonrasında hastaların yalnızca %15'inin hayatta kaldığını, ancak hayatta kalanların herhangi bir sonucu olmadığını gösterdi.
Edebiyat:
B. Griffin, E. Topol "Kardiyoloji" Moskova, 2008




