Лакунарный подтип. Что делать для профилактики? Причины лакунарного инсульта
Несмотря на развитие диагностической сферы и возможностей терапии, заболеваемость сердечно-сосудистыми заболеваниями растет. Это относится и к таким серьeзным патологиям, как инсульты. Данное заболевание принимает различные формы: от кровоизлияний в мозговое вещество (геморрагический инсульт) до образования в его толще рассеянных ишемических очагов - лакун (лакунарный инсульт). Его выявление стало возможным в связи с развитием диагностических методик, позволяющих визуализировать нервную ткань (МРТ, КТ).
Что такое инсульт?
Инсульт - это острое , характеризующееся гибелью части нервных клеток. Данное состояние является неотложным и требует обязательной госпитализации пациента.
В зависимости от механизма развития выделяют:
- Ишемический инсульт. Причиной гибели нейронов является прекращение кровотока по одному из мозговых сосудов (например, в результате тромбоэмболии).
- Геморрагический инсульт. Патологический очаг формируется в результате разрыва сосудистой стенки и .
Симптомы инсультов подразделяются на общемозговые и очаговые. Степень выраженности симптоматики зависит от размеров и локализации зоны поражения.
Общемозговые симптомы свидетельствуют о повышении внутричерепного давления. К ним относят:
- нарушение сознания (в тяжелых случаях - вплоть до комы);
- головная боль;
- головокружение;
- генерализованные судорожные приступы.
Очаговые симптомы возникают в ответ на поражение отдельных зон мозга. Их специфика определяется локализацией патологического очага (например, парезы и параличи при поражении двигательной зоны коры, расстройства дыхания при , сенсорные нарушения при гибели нейронов, отвечающих за чувствительность).
Классификация
Согласно Международной Классификации болезней, заболевание отнесено к группе инсультов и имеет код I 64 по МКБ-10.
Данная группа включает в себя следующие патологические состояния:
| Название патологии | Причины и клиническая картина |
|---|---|
| Инсульт | Острое нарушение мозгового кровообращения, являющееся результатом прекращения кровотока по одному из сосудов, кровоснабжающих мозг. Образуются зоны некроза или геморрагии вследствие разрыва сосудистой стенки с образованием внутримозговой или подоболочечной гематомы. Клиническая картина определяется функциями пораженных нервных клеток. |
| Инсульт ишемический | Тромбоэмболия церебральных сосудов. Размеры образующейся зоны некроза зависят от калибра пораженного сосуда, а клинические проявления - от функций, за которые отвечает пораженный участок нервной ткани. |
| Инсульт лакунарный | Расстройство гемодинамики в перфорантных артериях, питающих глубинные структуры головного мозга. Клиника выражена скудно ввиду небольшого калибра пораженных сосудов и малого размера очагов. |
Лакунарный инсульт
Лакунарный инсульт - это нарушение мозгового кровообращения, результатом которого является образование в мозговом веществе отдельных очагов некроза (лакун).
Механизм развития данной патологии сводится к в перфорантных артериях головного мозга в результате их тромбоэмболии или стойкого выраженного спазма. В отдельных случаях встречаются и единичные геморрагии.
Калибр перфорантных сосудов невелик, поэтому их закупорка не вызывает образования обширных ишемических зон. Размеры ишемических очагов (лакун) ограничиваются полутора - двумя сантиметрами в диаметре.
Лакунарный инсульт возникает вследствие инфаркта головного мозга. Обусловлен патологическими изменениями тканей и мелких сосудов в очаге некроза до 15 мм с локализацией в полушариях либо в понтомезецефальной области.
Патоморфологическое отличие от других подтипов инсультов — образование в пораженной зоне мелких полостей (лакун) от 1мм до 2 см, заполненных ликвором (спинномозговой жидкостью).
Инсульт – клинический синдром с локальным или обширным дефицитом кровоснабжения, продолжающийся около 24 часов. Возникает при нарушении циркуляции крови в полостях вертебрально-базилярном бассейна (ВББ).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту !
- Здоровья Вам и Вашим близким!
При этом:
- 80% поражений приходится на ткани мозга, таламус, ганглии;
- 20% на задние доли мозжечка и стволовую часть;
Диаметр поражения глубоких артерий варьируется в пределах 45- 900 мк.
Процесс имеет 3 варианта развития:
- Благоприятный – пациент быстро приходит в себя.
- Пограничный – в течение продолжительно времени клиническое состояние больного не меняется. Обычно сознание возвращается через сутки или больше.
- Тяжелый, с выраженной прогрессией к ухудшению.
Разница заключается в реабилитационных возможностях. В первом случае есть все шансы вернуть потерянные функции. 3-недельный период восстановления неврологических функций называют малым инфарктом.
Такие нарушения обычно проявляются в потере памяти, дефектах речи, локальном или полном параличе, частичной потере зрения.
Симптомы и признаки лакунарного инсульта
Приблизительно за сутки отмечаются транзиторные атаки в бассейне ЛСМА и происходят изменения в церебральных артериях, что чревато нарушениями корковых функций (алексии, аграфии). Процессы оперативно развиваются на фоне высоких показателей артериального давления.
При этом может наблюдаться полное отсутствие классических признаков: как мозговых, так и менингеальных.
Бессимптомные состояния приводят к:
- мультиинфарктной деменции;
- когнитивным расстройствам разного характера.
Если быть внимательным, нельзя не заметить определенные симптомы, проявляющиеся в соответствии с пораженной областью мозга. Они зависит от расположения очага в полушариях.
Локализация в бассейне левой внутренней сонной артерии отмечается расстройством речи. Возникают нарушения с противолоположной стороны (покалывание, потеря чувствительности).
При возбуждении справа развиваются идентичные признаки с исключением речевых дефектов. О поражении ВВБ сигнализируют головокружение, возникшие проблемы со зрением, глотанием, артикуляцией.
Лакунарные синдромы
Медицине известно почти 20 характерных состояний, сопроваждающих ланкунарный ишемический инсульт.
Это может проявиться:
- Через атаксию — в виде слабости в дистальных отделах конечностей.
- В развитии частичного или полного паралича.
- В комбинированной форме – дизартрии руки, онемение части лица, дистоническими нарушениями.
- Гиперкинетическими симптомами.
- Односторонней потерей сенсорной чувствительности в сопутствии гиперпатии, дизестезии, болевых ощущениях.
- В неконтролируемых испражнениях.
Многие из знаков дисциркуляторной энцефалопатии могут проявиться не сразу. Зачастую к головной боли и скачкам давления относятся как к проявлению вегетативно-сосудистой дистонии, и связывают с реакцией на погоду.
Однако онемение конечностей, плохая координация, головокружение должны насторожить.
Причины возникновения
В 1997 г были представленны данные исследований, проведенные Lammie G.A. Акцент в морфология болезни сделан на утолщении стенок и внутреннем сужении просветов(липогиалинозе).
Отложение гиалина, поражение артерий, обнаружение микроангиопатии позволили сделать вывод о том, что проницаемость мелких сосудов обусловлена присутствием печеночной, поджелудочной недостаточности или алкоголизме.
Порождают церебральную эмболию наряду с другими источниками и провоцируют апоплексический удар:
- Аномалии перфорирующей артерии.
- В редких случаях — окклюзия центральной артерии.
- Кардиогенаая эмболия.
- Сахарный диабет.
- Васкулярные аспекты: ангиопатические (стеназирование артерий) в 75%, случаев, кардиоэмболические (кардиосклероз) в 25%.
- Неконтролируемая гипертония и атеросклеротические бляшки.
- Анатомические особенности артерий.
- Повышенный креатинин (показатель почечной недостаточности).
- Одной из главных причин является гемодинальный криз разного характера, спровоцированный аритмией, гипертонией, окклюзией.
- Данный вид инсульта часто развивается при наличии заболеваний, связанных с мелкими артериями (асимптомный стеноз), а также автоиммунных и прогрессирующих на инфекционном фоне (воспаление артериол мозга).
- Нездоровый образ жизни: курение и другие неполезные привычки, несбалансированный рацион, гиподинамия.
Факторы обоснованы статистическими данными, и к тому же делятся по гендерному признаку. Мужчины с 40 лет переходят зону риска.
Дамам грозят неприятности в более позднем возрасте – после 60 лет. Однако они хуже переносят инсульт, и показатель смертности в этой группе намного выше.
У женщин отмечены следующие провоцирующие аспекты:
- прием контрацептивов;
- гормональные расстройства;
- отклонения в беременности;
- мигрени;
- высокая эмоциональность, низкая адаптивность;
- крайности в питании: диеты или переедания;
С каждым годом вероятность возникновения ЛИ лишь увеличивается. Ко всему происходит изменение в глазном дне: расширение венулы, уменьшение артериолы сетчатки. Отмечено венозное сужение.
Диагностика
В некоторых случаях микроинсульты фиксируются только при гистологическом тестировании. Своевременное обнаружение некротического очага обеспечивает положительный прогноз в лечении.
Один из самых эффективный методов диагностики – МРТ. С помощью радиочастотных импульсов и магнитно-градиентных полей допустимо получить информационную морфологическую картину.
Сканирование сосудов на транскраниальной допплерографии поможет установить коэффициент сужения (или просвета), оценить внутричерепной кровоток, вероятность повторного отрыва тромба.
Наряду с рентгенконтрастной ангиографией внимание обращается на результаты лабораторного тестирования — биохимический и общий анализы крови, которые являются важным звеном в последовательной цепи исследований.
Лечение
Определив параметры лагун, назначения проводятся согласно схеме лечения ишемического инсульта. Тромботическая терапия эффективная только в течение первых часов после удара. Она необходима для нормализации кровообращения.
Курс назначается одновременно с поддерживающей терапией для сердечно-сосудистой системы. Сюда включаются:
- Антиагреганты — подавляют реакцию тромбоцитов;
- Антиопротекторы – стимулируют обменные процессы в сосудах;
- Дезагреганты — противостоят тромбообразованию;
- Ноотропы – расширяют сосуды, усиливают кровообращение и иммунитет мозга;
- Для вторичной профилактики назначают аспирин в больших дозах или в комбинации с дипиридамолом ретарда в 2 приема.
- Подбирается схема гипотензивной терапии. Пациентам в солидном возрасте и при стенозирующим атеросклерозе артериальное давление следует снижать постепенно.
- При высоком холестерине и сопутствующем атеросклерозе назначают статины.
- Тромбоз предсердия, наличие инфаркта миокарда, липогиалиноз требуют включения в схему варфарина с предварительным введением гепарина. В альтернативном варианте прописывают аспирин (325 мг), или клопидогрель (75 мг ежедневно), или дипиридамол до 200 мг. Выбор препаратов соответствует личной переносимости антиагрегантов.
- Магнезию, ницерголин с последовательным замещением (через 5 дней) таблетками пентоксифиллина, винпоцетина назначают с целью нейропротекторного воздействия, коррекции гемодинамики.
- Бульбарные и когнитивные деформации лечатся нейромедином, глиатилином, с гинко билобой, препаратами из группы амантадина. Психостимуляторы отвечают за мозговую активность, и улучшают концентрацию. Для депрессивного посттравматического расстройства предлагаются амитриптилин или ингибиторы (золофт, флуоксетин).
- Во избежание развития церебральной микроангиопатии следует обратить внимание на модуляцию сосудов. При эндотелиальной дисфункции проводятся сеансы аппаратной гемотерапии.
По статистике 20% людей после инсульта направляются в специализированные центры, остальные проходят курс дома. В таком состоянии отмечаются когнитивные расстройства как перепады настроения, психологическое напряжение. Поэтому лучше предпочесть профессиональную помощь. Примерно через полгода функции восстанавливаются.
Реалии таковы, что современный темп жизни, подавленное психологическое состояние, нагрузки на сосуды ведут к серьезным проблемам. Особенно это касается у людей с низкой стрессоустойчивостью.
Возрастные границы — условный показатель. Молодые мужчины в 55% в буквальном смысле находятся под ударом.
Про значение аспирина с целью предупреждения повторных инсультов уже упоминалось. Осталось:
- Проследить за питанием: исключить из рациона жирные, острые и рафинированные продукты, способствующие повышению холестерина и сахара в крови.
- Контролировать артериальное давление и принимать соответствующую терапию.
- Умеренные физические нагрузки должны перейти в разряд полезных привычек и стать альтернативой курению и стимулирующим напиткам.
- При определенных проблемах требуется ежегодно проходить МРТ мозга и уделить внимание обследованию мелких сосудов.
Опасность и последствия
Кора полушарий при ЛИ инфаркте обычно остается не затронутой. Тем не менее, последствия такие же неутешительные, как и от геморрагического поражения, так как формируется деменция.
- Нарушение моторики, дезориентация в пространстве дает право говорить о повреждении мозжечка.
- Возникает афазия. Человек теряет способность внятно говорить. Присутствуют подавленность, слабая концентрация, плаксивость.
- Паралич. Конечности не управляются, на лице появляется гримаса.
- Формируется периферийная невропатия — атрофируется чувствительность к физическим проявлениям (тепло-холод), потеря вкусовых свойств.
- Нарушается уродинамика – отсутствие контроля над физиологическими процессами.
- Самое печальное — смерть.
Инфаркт мозга — распространенное серьезное заболевание, которому подвержен каждый третий по достижению 40 лет. Только на долю лакунарных инсультов приходится до 35%.
Чтобы предотвратить развитие необратимых процессов, следует устранить обозначенные причины, скорректировать жизненные процессы. Не забывать интересоваться показателями глюкозы, давления, холестерина, креотинина. И только при комплексном подходе допустимо обезопасить себя от инфаркта.
инсульт последствия
Ишемический инсульт, или, как его часто называют, инфаркт головного мозга – это опасное заболевание, которое считается одной из главных причин смертности среди людей. В результате острого нарушения кровообращения происходит повреждение тканей головного мозга. Кровь не поступает к ряду участков мозга – и, как следствие, ткани размягчаются и начинают отмирать.
Последствия инсульта, как правило, бывают достаточно серьезными, болезнь негативно влияет на работу других систем и органов. И для того, чтобы минимизировать последствия ишемического инсульта, необходимо проводить целый комплекс реабилитационных мероприятий. Грамотное восстановительное лечение – это, ко всему прочему, еще и профилактика рецидива грозного недуга.
Виды заболевания.
Специалисты выделяют несколько разновидностей ишемического инсульта. Это, в частности:
последствия ишемического инсульта головного мозга
Тромбоэмболический инсульт: происходит закупорка сосуда, питающего головной мозг;
Прогнозы выздоровления инсульте.
Изучив картину заболевания, оценив все сопровождающие инсульт последствия, врач назначает больному соответствующее лечение и определяет наиболее эффективные способы реабилитации.
Статистика, к сожалению, такова, что около 20-25 процентов человек, перенесших инсульт, умирают уже в первый месяц после наступления заболевания. А примерно у 60 процентов пациентов к концу первого месяца наступает инвалидность.
Между тем очень важно знать, что при современном уровне медицины есть возможность ликвидировать или сделать минимальными последствия ишемического инсульта головного мозга, вернуть человека к нормальной жизни. Для этого крайне важно проводить грамотное лечение последствий инсульта под наблюдением хорошего специалиста.
Зоны поражения.
последствия инсульта головного мозга
Всем известно, что головной мозг состоит из двух половин. Инсульт способен затронуть и левую, и правую часть мозга. При инсульте левой стороны последствия могут быть связаны, в первую очередь, с нарушением речевой функции. Человек не только плохо говорит, но и теряет способность воспринимать речь в полном объеме.
К примеру, в том случае, если происходит повреждение центра Брока, больной практически теряет возможность воспринимать или составлять предложения из нескольких слов, и тем более, сложные предложения. Ему становятся доступны только лишь простые словосочетания или даже отдельные слова.
В том случае если болезнь затронула правое полушарие, последствием инсульта головного мозга становится нарушение двигательный функций левой стороны тела. Если же, напротив, инсульт коснулся левого полушария, у человека «отказывает» правая сторона тела.
Если произошел обширный ишемический инсульт.
При обширном инсульте последствия могут быть еще более серьезными, ведь в данном случае предполагается повреждение значительной части клеток головного мозга.
Среди основных последствий после инсульта – спутанность речи или ее затрудненность, постоянные и сильные головные боли, ухудшение зрения, обморочные состояния, потеря чувствительности лицевых мышц.
Специалисты говорят, что полное восстановление пациента после перенесенного обширного ишемического инсульта становится практически невозможным. Однако, значительно улучшить состояние все-таки возможно.
Последствия и лечение.
геморрагический инсульт последствия
Гемморагическим инсультом называется внутримозговое кровотечение, которое возникает вследствие разрыва сосудов головного мозга. Главная причина этого заболевания – повышенное артериальное давление. Последствия геморрагического инсульта очень серьезные – так, через некоторое время у больного возникает отек головного мозг, затем – воспалительные процессы в тканях и полное их отмирание. Пораженные участки не могут функционировать – соответственно, «отказывают» и те части тела, за работу которых отвечали поврежденные области головного мозга.
Среди основных последствий инсульта специалисты выделяют следующие:
- — Нарушение двигательных функций . нарушение координации, паралич. Может отмечаться гемиплегия – то есть, нарушение двигательной активности только лишь на одной стороне тела.
- — Проблемы с глотанием. Пища может попадать в дыхательные пути – а это приводит к серьезным воспалениям легких, а также к обезвоживанию организма и нарушениям стула.
- — Нарушение речевой функции. Больной плохо воспроизводит речь и понимает сказанное другими. Появляются трудности в чтении и письме.
- — Сложности восприятия: человек не может понять, что именно он видит Появляются сложности с использованием элементарных вещей: например, посуды, столовых приборов.
- — Нарушения в поведении. Нередко у пациентов наблюдаются агрессия, эмоциональная нестабильность, постоянные страхи.
- — Появляются проблемы с восприятием, ухудшается память. Человек становится неспособным принимать какие-либо решения.
- — Проблемы с кишечником – также нередкое последствие инсульта.
- — Различные психологические проблемы, резкие смены настроения.
- — Болевой синдром – нечастое, но также возможное последствие инсульта. При этом боль невозможно устранить при помощи обезболивающих препаратов.
Больным, которые перенесли такое серьезное и опасное заболевание, очень важно верить в лучшее и не опускать руки. Если проводить реабилитацию грамотно и в полном объеме, возможны отличные результаты. При этом настоящей «панацеей» становится поддержка родственников, близких людей. Очень многие люди после инсульта восстанавливаются и живут полноценной жизнью.
Лакунарный инсульт — признаки и последствия
Любой человек должен знать, какие могут быть признаки и последствия лакунарного инсульта, поскольку эта болезнь может настигнуть каждого. Если ранее такой вид кровоизлияния в мозг встречался довольно редко, у людей возрастом от 45 лет (преимущественно мужчин), то сейчас фиксируется все больше случаев его возникновения у молодых людей, возрастом 25-30 лет.
Причиной нарушения является кровоизлияние небольших артерий головного мозга со скоплением крови в отдельных полостях (лакунах). Признаки лакунарного инсульта можно обнаружить за 3-5 дней до приступа: наблюдается стабильно высокое давление, возможные резкие перепады артериального давления с постоянно высоким уровнем венозного. Несмотря на то, что рассматриваемый Вариант ишемического инсульта — лакунарный инсульт – поражает значительные глубинные области головного мозга, больной во время приступа сохраняет сознание. Почти всегда появляется нарушение работы мышц правой стороны тела. Более чем в половине случаев зафиксирована дисфункция речи, координации, ходьбы.
В случае своевременного обнаружения болезни, положительный исход лечения наступает в 50% случаев, в зависимости от зоны и степени поражения тканей головного мозга. Последствия лакунарного инсульта следующие:
Нарушение работы вестибулярного аппарата, проявляющееся в нестойкой походке, скованных движениях, плохой координации;
Неспособность контролировать естественные обменные процессы (слюноотделение, дефекация, мочеиспускание). Как правило, эти симптомы побороть сложнее всего и больные тратят годы или даже десятилетия на лечение и восстановление.
Несвязная речь, неправильное восприятие окружающего мира.
В любом случае, какими бы не были последствия этой болезни, главное – вовремя ее обнаружить. И даже если у вполне здорового на вид молодого человека обнаруживается стабильно высокое кровяное давление, есть смысл обратиться в больницу для полноценного обследования.
Насколько полезна была статья:
(1 votes, average: 1,00 out of 5)
Лакунарный инсульт
Лакунарный инсульт – это одна из разновидностей ишемического инсульта мозговой ткани, которая чаще всего наступает на фоне артериальной гипертензии и вызвана поражением перфорантных артериальных сосудов мозга. В результате патологических изменений возникают специфические мелкие патологические очаги в глубине мозговой ткани, как правило, в белом веществе, которые называются лакунами.
Согласно последним статистическим данным лакунарный инфаркт развивается в 16-26% случаев ишемического типа повреждения мозговой ткани. Помимо такой распространенности, данное нарушение склонно к частым повторным рецидивам, число которых составляет 12%. Несмотря на относительно удовлетворительный прогноз после перенесенного лакунарного инсульта, частое развитие повторных инфарктов с образованием лакун приводит к специфическому осложнению – лакунарному состоянию, что лежит в основе формирования гипертонической энцефалопатии и сосудистой деменции. Лакунарные патологические очаги являются одной из частых находок при патологоанатомическом исследовании трупов людей пожилого возраста, которые при жизни страдали гипертонией.
Локализируются очаги лакунарного инфаркта в глубине мозга и его базальных ядрах
Рассмотрим основные аспекты данного заболевания.
В чем суть недуга
При развитии данного вида инсульта патологические изменения наблюдаются в перфорантных артериальных сосудах, которые относят к структурам мелкого диаметра. Характерной патоморфологической особенностью данного вида инсульта является формирование мелких полостных образований в глубине мозга, лакун. Это округлые или неправильной формы образования диаметром от 1 мм и менее до 2о мм. Лакуны размером 15-2о мм встречаются нечасто, их относят к гигантским.
Термин “лакуна”, который означает озеро, полость, в медицинскую практику впервые ввел в 1843 году Фандаль, который обнаружил такие образования в мозгу пожилых пациентов при жизни, страдавших гипертензией. В 1965 году Фишер детально описал клиническую симптоматику лакунарного инсульта, как проявление гипертонической энцефалопатии.
Несмотря на длительную историю изучения данного вида нарушения кровообращения в головном мозге, интерес к этому патологическому состоянию сохраняется и среди современных исследователей ввиду высокой распространенности недуга среди населения.
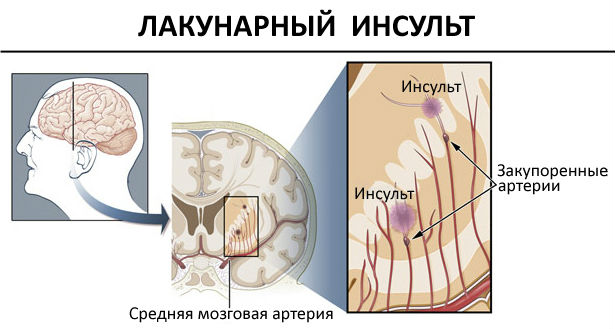
Локализация патологических изменений при лакунарном инфаркте
Локализация очагов повреждения в головном мозге:
- белая часть мозговой ткани, основные ганглии, внутренняя капсула и таламус (80% всех локализаций);
- мозжечок и мост мозга (20% локализаций).
Данный вид ишемического поражения мозга никогда не задевает кору полушарий, с чем и связаны особенности и проявления патологии.
Как уже было сказано, лакунарный инфаркт наступает при поражении перфорантных артерий, которые предварительно подвержены патологическим изменениям в связи с гипертонической болезнью. Это фибриноидный некроз, гиалиноз сосудистой стенки, отложение липидных образований, возникновение плазморрагий, замещение эластических и мышечных элементов артериальной стенки соединительнотканными элементами.
Вследствие описанных патологических изменений происходит сужение и закупорка перфорантных артерий, что и провидит к развитию инфаркта мозговой ткани, которая обеспечивается кровью из этого сосуда.
Важно знать! Очень часто лакунарные инсульты являются “немыми”, то есть они не проявляются клинически. Но вопреки всеобщему ошибочному мнению, это является неблагоприятным прогностическим признаком, потому что, как правило, такие инфаркты множественные и приводят не к неврологическому дефициту, а к развитию тяжелой деменции и различным когнитивным расстройствам.
Причины лакунарного инсульта
Как уже было сказано, лакунарный инсульт связывают с артериальной гипертонией и патологическими изменениями мозговых сосудов при данном заболевании. Но некоторые исследователи в патогенезе развития данного вида ишемии мозга выделяют и вклад атеросклеротического поражения сосудов.
Артериальная гипертония – причина развития лакунарного инсульта
Факторы риска развития лакунарного инсульта:
- гипертоническая болезнь;
- церебральный атеросклероз;
- сахарный диабет, особенно – тип 2;
- перенесенное в анамнезе инфекционное воспаление мозговой ткани;
- наличие любого вида системного васкулита у пациента.
Симптомы лакунарного инфаркта мозга
Этот вид инфаркта мозговой ткани клинически протекает в виде транзиторной ишемический атаки или микроинсульта. иногда – и вовсе без симптомов.
- обязательное наличие артериальной гипертензии в анамнезе;
- отсутствие общемозговых и менингиальных знаков (цефалгия, кружение головы или вертиго, тошнота, рвотные позывы, напряжение мышечных волокон затылочной части головы);
- потеря сознания или его патологические изменения не встречаются;
- очаговые невральная симптоматика развивается постепенно на протяжении пары часов-дней (чаще всего патология развивается ночью, пока человек спит, а наутро он просыпается уже с признаками инсульта);
- благоприятный исход с частичным неврологическим дефицитом или полным возобновлением нарушенных функций мозга;
- по данным ангиографии не выявляют никаких патологических изменений, при КТ и МРТ выявляют округлые мелкие очаги пониженной плотности, если инфаркт маленький, то и вовсе нет никаких изменений по данным дополнительных методов исследования.
В медицинской литературе встречается примерно 2о клин. синдромов, которые могут сопровождать развитие лакунаго инсульта различной локализации. Рассмотрим самые распространенные.
Изолированный моторный вариант
Этот вариант наблюдается в подавляющем большинстве патологии (55-60%). При этом лакунарные полости образуются в заднем бедре внутренней капсулы, внутри ткани моста.
У пациентов наблюдается плегия или паралич половины тела (рука, нога, иногда и лицо) на противоположной стороне от локализации очага повреждения в мозговой ткани. Любые другие неврологические признаки отсутствуют.
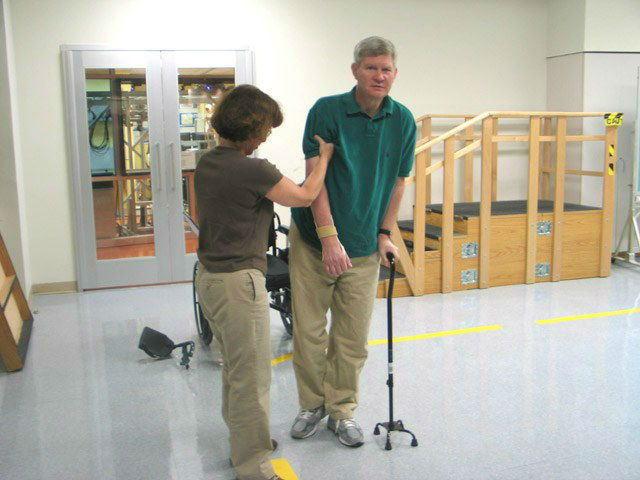
Самый частый симптом лакунарного инсульта – парез конечностей на одной стороне тела
Изолированный чувствительный вариант
Встречается в 21% патологии. Развивается при повреждении вентрального таламического ганглия. Возникает нарушение всех разновидностей чувствительности человека (температурная, болевая, тактильная, проприоцептивная, мышечно-суставная). Симптомы локализируются в области головы, конечностей и туловища. Как правило, все чувствительные нарушения со временем пропадают окончательно или частично.
Атактический гемипарез
Этот клинический вариант наблюдается при образовании полостей внутри Варолиевого моста и дорзального бедра внутренней капсулы. Развивается в 12% случаев и проявляется умеренной мышечной слабостью в верхней или нижней конечности, пирамидными нарушениями, атаксией на той же стороне тела.
Дизартрия и неловкая верхняя конечность
Встречается в 6% случаев лакунарного инсульта. Лакуны возникают в базальных слоях нервной ткани моста. Возникают нарушения речи в виде дизартрии, атактические нарушения и неловкость при движениях верхней конечностью, возможно развитие плегии или паралича в мышцах рук, ног и головы.
Среди других частых синдромов следует отметить:
- гиперкинетический синдром (вынужденные непроизвольные движения);
- псевдобульбарный синдром;
- патологическая хода маленькими шагами;
- императивные позывы к испражнению мочевого пузыря, периодическая неспособность удержать мочу;
- синдром паркинсонизма;
- гемипарез + гемианестезия (сочетание двигательного и сенсорного типа инсульта).
Обратите внимание . Ни один из описанных синдромов при лакунарном инфаркте не включает нарушения сознания, зрения, речи в виде моторной или сенсорной афазии и других функций коры головного мозга, а также признаков поражения его ствола. Такие особенности позволят заподозрить именно лакунарный инфаркт мозговой ткани.
Осложнения и прогноз
Прогноз при единичном лакунарном инсульте благоприятный. Как правило, происходит возобновление всех функций, иногда наблюдаются частичные остаточные двигательные или чувствительные симптомы.

Деменция – частое осложнение при рецидивирующих лакунарных инфарктах
Если лакунарный инсульт часто рецидивирует, то велика вероятность развития такого осложнения, как лакунарное состояние мозга. Среди пациентов с сосудистой деменцией это осложнение встречается практически в 65-70% случаев.
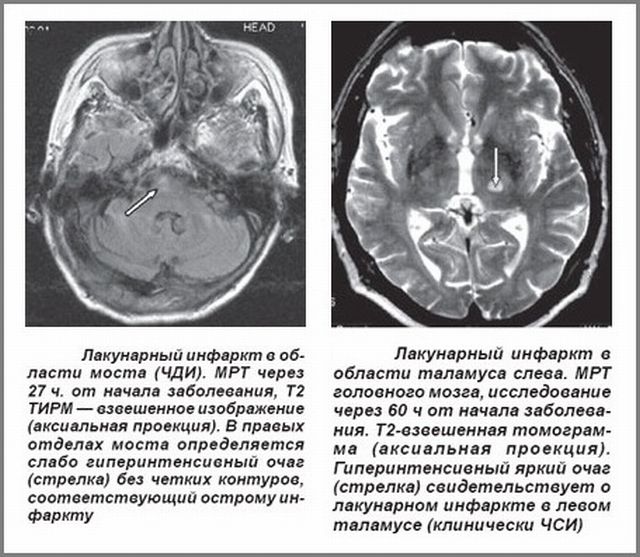
Методы диагностики
МРТ головного мозга пациента с лакунарным инсультом
Принципы лечения
Лечение лакунарного инсульта несколько отличается от ишемического. В основном применяют только базовую терапию, дифференцированное лечение (тромболизис) не применяют, так как нет потребности.
Этот вид характеризуется поражением перфорирующих артерий головного мозга и опасен своими последствиями: нарушается чувствительность, возникают проблемы с двигательным аппаратом. Существует и другое название этого заболевания – лакунарный инфаркт мозга, вследствие которого образовываются лакуны (пузырьки) в головном мозге.
Суть заболевания
Возникает такого рода инсульт на фоне артериальной гипертензии. В результате поражения артериальных сосудов головного мозга образуются мелкие очаги в глубине мозговой ткани. Называются такие очаги лакунами, из чего и следует название болезни.
Очаги располагаются глубоко, кора не поражается. Размер лакун в пределах 10–200 мм. Небольшие лакуны могут не беспокоить человека, он даже не будет замечать изменений в организме. Их выявляют с помощью дополнительных исследований.
К особенностям ишемического ЛИ (лакунарного инсульта) относят такие факты:
- Из всех инсультов 20% выпадает на ЛИ.
- Нарушение рецидивирует в 12% случаев.
- Осложнение ЛИ – лакунарное состояние, которое в свою очередь провоцирует гипертоническую энцефалопатию и (слабоумие).
- Заболевание характерно людям пожилого возраста, которые страдают артериальной гипертензией.
Причины заболевания
Главной причиной ишемического лакунарного инфаркта головного мозга считается артериальная гипертония. Скачки давления на протяжении дня влияют на состояние стенок сосудов.
Заболевания, которые провоцируют лакунарный инсульт:
- сахарный диабет, в особенности II тип;
- гипертония;
- атеросклероз;
- перенесенная инфекция мозговых тканей;
- васкулит (воспаление сосудов мозга).
Стрессовые ситуации влияют на состояние сосудов, поэтому они также могут быть причиной лакунарного инсульта. Неблагоприятный образ жизни, вредные привычки сказываются на всем организме, в том числе и на сердце, нейронах головного мозга. Они зачастую становятся причиной ЛИ у молодых людей, которые также подвержены этому заболеванию.
Симптоматика ЛИ
В отличие от обычного инсульта, этот вид заболевания не имеет таких ярко выраженных симптомов, которые смогут сразу оповестить о нарушениях. Причиной этого является глубина поражения, ведь кора не подвергается опасности. Возможно бессимптомное течение болезни.

Ишемический лакунарный инсульт может проявляется следующими симптомами:
- Ходьба мелкими шажками.
- Нарушается равновесие во время ходьбы.
- Менее четкая речь.
- Возникновение двухсторонних судорог по всему телу.
- Эпизоды неконтролируемого мочеиспускания и выделения кала.
- Односторонняя слабость мышц в разных частях тела. Например, рука и лицо. Происходит в 50% всех случаев ЛИ.
- Нарушается тактильная чувствительность.
- Непроизвольное движение конечностей (гиперкинетический синдром).
Бывает, что симптомы проявляются не сразу, а через некоторое время после поражения. Сознание в полном порядке, зрение не нарушено.
Обследование при ЛИ
При подозрении на лакунарный инсульт доктор назначает пациенту обследование в виде МРТ (магнитно-резонансная томография) и КТ (компьютерная томография). Но бывает так, что эти манипуляции не определяют очагов поражения из-за их незначительных размеров.
Обследование также включает в себя:
- общий и биохимический анализ крови;
- определение уровня сахара в крови;
- осмотр невролога, терапевта и окулиста.
Лечение ЛИ
К основным принципам лечения относится:
- терапия заболевания, которое стало причиной ЛИ;
- терапия, которая улучшает мозговое кровообращение;
- использование нейропротекторов;
- применение метаболических препаратов.
Особое внимание должно быть направлено на реабилитацию после перенесенного лакунарного инсульта. Она позволит восстановить состояние больного и избавит от неврологических нарушений, которые возникли из-за ЛИ. Профилактические меры не менее важны.
Какие осложнения дает ЛИ?
В случае единичного лакунарного инсульта прогноз благоприятный. При правильном подходе к лечению, больному удается восстановить все функции. В единичных случаях остаются некоторые двигательные нарушения.
Рецидивы заболевания провоцируют серьезное осложнение – лакунарное состояние мозга. Оно ведет к потере мозговых функций и деменции (слабоумию).
Меры профилактики ЛИ
Чтобы не допустить образование лакун, которые возникают вследствие инсульта, стоит придерживаться здорового образа жизни, отказаться от вредных привычек. Важно контролировать эмоциональное состояние, оградить себя от стрессовых ситуаций. Из рациона следует исключить продукты, насыщенные холестерином, сахаром, иными вредными веществами, которые влияют на состояние сосудов.
Не следует переутомляться как физически, так и психологически. Побольше проводить время на свежем воздухе, делать прогулки. Чрезмерные физические нагрузки не нужны.
Люди, которые страдают перепадами артериального давления, следует внимательнее к себе относиться. Следует несколько раз за день делать измерения. Особенно это касается людей пожилого возраста. Необходимо наблюдаться у кардиолога и держать артериальное давление под контролем с помощью лекарств.
Если инсульт был перенесен ранее, и первые его симптомы вновь начали беспокоить, то сразу необходимо обратиться к доктору. Лучше лишний раз провести обследование, нежели лечить последствия.
Который возникает вследствие поражения небольших артерий, отвечающих за перфорацию. Место локализации патологии – понтомезенцефальная область или полушария головного мозга.
Примечательным является расположение очага, который расположен, как можно глубже, при этом область поражения составляет не более 15 мм в диаметре.
Исходя из статистики, можно выделить, что зафиксировано 1 — 4 случаев с лакунарным инсультом на 1000 человек, при том, что в крупных городах показатель в среднем составляет 3,3 случая. При этом патология не щадит никого, только половина клиентов клиник входила в возрастную категорию от 70 лет, остальные 50 % значительно младше.
Кроме того, следует отметить, что при у 70 – 85 % отмечается именно лакунарный. Эта патология, которая может привести к летальному исходу.
По статистике в первый месяц после приступа умирает примерно 15 – 25 % пациентов, а в течение года около 29 – 40 %. При этом у пожилых людей этот процент немного больше.
На сегодняшний день лакунарный является одной из наиболее грозных патологий. Большой процент смертности отмечается в странах с хорошо развитой экономикой. По статистике это от 60 до 80 человек из 100 тысяч за один год.
Самое примечательное то, что в России случаи смертности после лакунарного инсульта – это более распространенное явление, чем у жителей стран, входящих в Евросоюз и США. При этом отмечается следующая статистика: в Москве 35 % пациентов умирают после первого инсульта, в регионах эта отметка достигает 50 – 60 %.
Для заболевания этого типа характерно то, что при нем не бывает нарушений сознания, зрения, речи в виде и прочих функций коры головного мозга.
Кроме того, полностью отсутствуют признаки поражения ствола головного мозга. Именно эти особенности отличают лакунарный ишемический инсульт от прочих видов, при которых все эти симптомы присутствуют.

Развитие заболевания в очагах поражения
В настоящее время специалисты выделяют малый, прогрессирующий и полный инсульт, поражающий головной мозг человека. Малый обладает обратимыми неврологическими дефицитами. В основном этот тип патологии диагностируется в том случае, если симптомы в течение 2 или 3 недель полностью регрессирует. На сегодняшний день, по статистике, это происходит в 10 – 15 % случаев.
Кроме того, отмечается также прогрессирующий инсульт, который диагностируется в том случае, если степень неврологического дефицита во времени возрастает. При этом регресс неврологических нарушений или их стабилизация становятся признаками завершенного или как его еще называют, .
Лакунарный инсульт, который является разновидностью ишемического, встречается в 15 – 30 % случаев. Развитие патологии начинается в образовании окклюзии мелких сосудов мозга. Зачастую местом локализации является подкорковое ядро.
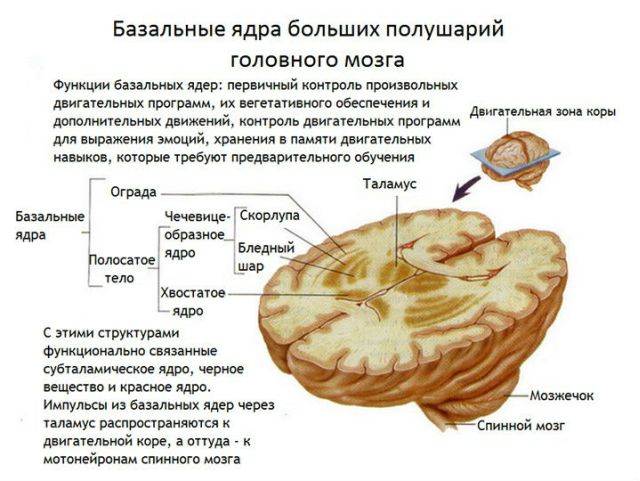
По месту локализации инсульт различается следующим образом: поражение сосудистого и вертебробазилярного бассейна. При этом в сосудистом бассейне поражается:
- внутренняя сонная артерия;
- передняя артерия;
- средняя артерия.
Поражение вертебробазилярного бассейна происходит через:
- позвоночную артерию;
- базилярную артерию;
- мозжечок;
- заднюю мозговую артерию;
- таламус.
Факторы, вызывающие инфаркт
Как уже было сказано, лакунарный инсульт или инфаркт появляется как следствие артериальной гипертонии, поражающей головной мозг.
Зависит это от того какое наблюдается артериальное давление, насколько сильно пострадали стенки артерий и в каком состоянии они находятся. Немаловажно отслеживание скачков, которые происходят за сутки и их скачки, ведь резкие перепады или понижение давления может стать причиной лакунарного инсульта.
В основном, риск получить есть у людей с:
- гиалиновой дистрофией АГ;
- атеросклерозом;
- перенесенным ранее инфекционным воспалением артериол, локализующихся в головном мозге;
- повышенным сахаром в крови или сахарным диабетом.
Кроме того, довольно распространенным возбудителем лакунарного инсульта головного мозга являются васкулиты, которые могут проявляться неспецифической и специфической формой.
Клиническая картина
Очень часто пациенты с подобной проблемой обращаются в медицинское учреждение уже в довольно запущенной форме, ведь нередко она не сопровождается какими-либо симптомами. Заболевание может протекать в виде или .
Особенности протекания заболевания выражается следующими факторами:
- артериальная гипертензия в анамнезе;
- отсутствие менингиальных и общемозговых знаков, то есть , тошноты, позывы к рвоте и прочие;
- также не встречается потеря сознания;
- заболевание проявляется в ночное время дня, к утру образовывая все признаки лакунарного инсульта;
- после рецидива все нарушенные функции мозга возобновляются с частичным неврологическим дефицитом;
- при проведении МРТ и КТ выявляются лишь мелкие очаги пониженной плотности, если инфаркт небольшой, то они и вовсе могут отсутствовать.
В медицине существует несколько синдромов, которые могут сопровождать заболевание. Самыми распространенными являются:
Кроме того, независимо от типа синдрома, лакунарный инсульт имеет следующие симптомы:
- непроизвольное движение;
- ходьба осуществляется маленькими шагами;
- позывы к мочеиспусканию носящие императивный характер, при этом время от времени удержать мочу просто невозможно;
- может сочетаться сенсорный и двигательный тип инсульта;
- в некоторых случаях отмечается синдром Паркинсона.
Диагностика и лечение заболевания
В первую очередь для выявления заболевания проводятся анализы. При этом сразу выявляется артериальная гипертензия. После приступа все симптомы могут обостряться в течение последующих нескольких дней, нередко это время ограничивается часами. Именно поэтому пациент все это время находится под присмотром специалистов.
Если заболевание было выявлено как можно раньше, то должное лечение возымеет эффект и в период до 6 месяцев к пациенту будут возвращены все двигательные и прочие функции. Для диагностики патологии используется КТ и . В первую очередь лечение направлено на снижение давления до нормы и улучшение кровообращения.
При лечении лакунарного инсульта специалисты используют базовую терапию. Не применяется дифференцированное лечение, так как в нем нет потребности. Принципы лечения заключаются в следующем:
- применяются метаболические и нейропротекторные препараты;
- при лечении преследуется цель улучшить кровообращение;
- кроме того, применяется адекватная терапия основного заболевания поражающего сосуды, то есть устраняются симптомы васкулита, сахарного диабета, гипертонии и атеросклероза.
Особую важность играет ни сколько лечение, а именно период реабилитации. Именно от его проведения зависит полноценное восстановление функционирования всех частей тела.
Реабилитационный период
В проводится целый комплекс мероприятий, как медицинских, так и педагогических, юридических, социальных и психологических. Все они направлены на то, чтобы восстановить утраченные функции в результате лакунарного инсульта.
Принципы реабилитационной программы:

Вероятные последствия и прогноз специалистов
Если наблюдался лакунарный единичный инсульт, то прогнозы специалистов вполне благоприятны. В целом, по истечении какого-то время восстановления после рецидива к пациенту возвращаются все функции, хотя есть вероятность, что чувствительные остаточные и двигательные симптомы все же могут наблюдаться.
При частых рецидивах есть шанс развития лакунарного состояния мозга, причем вероятность этого очень велика. По статистике, такое осложнение наблюдается в 65 – 70 % случаев с повторным поражением.
Но, несмотря на то, что функции восстанавливаются, лакунарный инсульт оставляет неизгладимый отпечаток на психическом состоянии человека.
Психическое состояние поддается постепенным изменениям. Таким образом, отмечаются провалы в памяти, затруднения при общении и дезориентация. Последствием лакунарного инсульта является плаксивость, чувство собственной беспомощности, вероятно появление частых истерик и состояния аффекта.
Профилактические мероприятия
 Лакунарный инсульт поражает не только пожилых людей, но и более молодое поколение. Что самое примечательное, мужчины более подвержены этому заболеванию, чем женщины. Главным возбудителем инфаркта мозга является неблагоприятный образ жизни, нахождение в стрессовом состоянии, постоянные нагрузки на нейроны головного мозга, сосуды и сердце.
Лакунарный инсульт поражает не только пожилых людей, но и более молодое поколение. Что самое примечательное, мужчины более подвержены этому заболеванию, чем женщины. Главным возбудителем инфаркта мозга является неблагоприятный образ жизни, нахождение в стрессовом состоянии, постоянные нагрузки на нейроны головного мозга, сосуды и сердце.
Несмотря на всю серьезность ситуации, лучшим медикаментозным препаратом для профилактики заболевания является Аспирин. Он существенно снижает риск повторного развития поражения. При этом прием препарата должен происходить только в чистом виде.
Кроме того, чтобы обезопасить себя от недуга, следует позаботиться и пересмотреть свой образ жизни:
- обязательно соблюдение диеты, которая не вмещает продуктов с повышенным сахаром, холестерином и прочими вредными веществами;
- вместе с этим рекомендуется принимать профилактические препараты, которые назначаются врачом на периодических осмотрах, которые должны осуществляться не реже одного раза в полгода;
- артериальное давление всегда должно отслеживаться, лучше всего измерять его по несколько раз за день (при этом все показания лучше отмечать в дневнике);
- в случае проявления хоть одного из симптомов заболевания, необходимо сразу обращаться к специалисту;
- и конечно стоит полностью отказаться от алкоголя и курения;
- как можно чаще выбираться на природу и дышать свежим воздухом.
Не стоит забывать о том, что переутомление, стрессы и чрезмерные нагрузки лишь повышают вероятность заболевания, поэтому всего должно быть в меру, а конфликтных ситуаций и вовсе следует избегать. В жизни должен присутствовать спорт, но так, чтобы это не вредило здоровью.




