La patogenesi delle reazioni allergiche. Allergia ai farmaci Reazioni allergiche di tipo 2 Fisiopatologia
Allergia(allergia da allos - differente, ergon - azione) un'azione diversa rispetto alle reazioni immunitarie. L'allergia è uno stato di reazione aumentata e qualitativamente perversa a sostanze con proprietà antigeniche e anche senza di esse (aptene + proteine corporee = ipertensione a tutti gli effetti).
b) secondario (acquisito), indotto dai propri tessuti sotto l'influenza di influenze esterne: infettivo:
Intermedio danneggiato sotto l'azione di un microbo + tessuto;
Microbo complesso + tessuto, virus + tessuto;
non infettivo:
Freddo, ustione, irraggiamento;
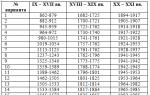
Caratteristiche generali dei tipi di reazioni allergiche:
segni: Reazione di tipo immediato (RHT), tipo B Reazione di tipo ritardato (RTD), sindrome clinica di tipo T shock anafilattico, malattie autoimmuni, rigetto del trapianto, dermatite da contatto. asma bronchiale, orticaria, edema di Quincke, emicrania, malattia da siero, atopia.
1) reazione all'iniezione secondaria diversi minuti nell'arco di 4-6 ore
3) Anticorpi sierici presenti n
4) trasferimento passivo con siero con linfociti
5) reazione cellulare locale polinucleare (vesciche pruriginose) mononucleare (elevazione pastosa)
6) effetto citotossico in coltura tissutale no si
7) desensibilizzazione efficace inefficace
Patogenesi generale delle reazioni allergiche:
3 fasi:
1. Immunologico (formazione di anticorpi),
2. Patochimici (isolamento dei substrati BAS) e
3. Fisiopatologico (manifestazioni cliniche).
Fase immunologica- quando entra un allergene, gli anticorpi allergici vengono prodotti e accumulati entro 2-3 settimane - sensibilizzazione attiva. E può essere passivo (con l'introduzione di anticorpi già pronti con siero, ci vogliono almeno due ore per fissare gli anticorpi sul tessuto), dura 2-4 settimane. L'allergia è strettamente specifica.
Tutti gli anticorpi compaiono in modo non simultaneo - prime IgE - "reagisce" - i principali anticorpi allergici. Le IgE hanno una forte affinità per pelle e tessuti. Il blocco AT - IgG - compaiono durante il periodo di recupero, si combinano facilmente con l'AG nel sangue e ne bloccano il contatto con le reazioni - svolgono un ruolo protettivo. Il titolo delle emoagglutinine IgG è usato per giudicare il titolo delle reagine, perché c'è una certa dipendenza.
Tipo reaginico di danno tissutale (tipo I): immunologico stadio: Reagine con la loro estremità Fc (frammento costante) sono fissate sui corrispondenti recettori dei mastociti e dei basofili; recettori nervosi dei vasi sanguigni, muscolatura liscia dei bronchi intestinali e cellule del sangue. L'altra estremità della molecola del frammento Fab che lega l'antigene della parte variabile svolge una funzione anticorpale legandosi ad AG e 1 molecola di IgE può legare 2 molecole di AG.
Perché Le IgE sono sintetizzate nel tessuto linfatico delle mucose e dei linfonodi (macchie di Peyer, mesenteriche e bronchiali), quindi con danno di tipo reaginico organi d'urto sono organi respiratori, intestino, congiuntiva = forma atipica di asma bronchiale, raffreddore da fieno, orticaria, allergie alimentari e farmacologiche, elmintiasi. Se nel corpo lo stesso antigene entra, o si localizza dopo il colpo iniziale, quindi si lega alle IgE-AT, sia circolanti che fissate sui mastociti e sui basofili.
in corso Attivazione cellule e processo di transizione verso patochimico palcoscenico. L'attivazione dei mastociti e dei basofili (degranulazione) porta al rilascio di vari mediatori.
Mediatori allergici di tipo immediato:
3. Sostanza a reazione lenta (sostanza ad azione lenta - MDA).
5. Fattori attivanti le piastrine.
8. Fattore chemiotattico eosinofilo dell'anafilassi e fattore chemiotattico neutrofilo ad alto peso molecolare.
9. Bradichinina.
Stadio fisiopatologico
È stato stabilito che l'azione dei mediatori si basa su un valore adattivo, protettivo. Sotto l'influenza dei mediatori, aumentano il diametro e la permeabilità dei piccoli vasi, aumenta la chemiotassi dei neutrofili e degli eosinofili, che porta allo sviluppo di varie reazioni infiammatorie. Un aumento della permeabilità vascolare favorisce il rilascio di immunoglobuline e complemento nei tessuti, che assicurano l'inattivazione e l'eliminazione dell'allergene .
I mediatori risultanti stimolano il rilascio di enzimi, radicali superossido, MDA, ecc., che svolgono un ruolo importante nella protezione antielmintica. Ma allo stesso tempo i mediatori hanno anche un effetto dannoso: un aumento della permeabilità del microcircolo porta al rilascio di liquido dai vasi con lo sviluppo di edema e infiammazione sierosa con un aumento del contenuto di eosinofili, un calo del sangue pressione e un aumento della coagulazione del sangue. Sviluppa broncospasmo e spasmo della muscolatura liscia dell'intestino, aumento della secrezione delle ghiandole. Tutti questi effetti si manifestano clinicamente come un attacco di asma bronchiale, rinite, congiuntivite, orticaria, edema, prurito, diarrea.
Pertanto, dal momento del collegamento di AG con AT, termina la 1a fase. Danno cellulare e rilascio di mediatori - il 2° stadio e gli effetti dell'azione dei mediatori - il 3° stadio. Le caratteristiche cliniche dipendono dal coinvolgimento predominante dell'organo bersaglio (organo d'urto), che è determinato dallo sviluppo predominante della muscolatura liscia e dalla fissazione degli anticorpi sul tessuto.
Lo shock anafilattico procede generalmente come standard: un breve stadio erettile, dopo pochi secondi - torpido.
In una cavia - principalmente broncospasmo (tipo di shock asmatico),
Nei cani - spasmo degli sfinteri delle vene epatiche, ristagno di sangue nel fegato e nell'intestino - collasso,
In un coniglio - principalmente spasmo delle arterie polmonari e ristagno di sangue nella metà destra del cuore,
Nell'uomo, tutti i componenti: un calo della pressione sanguigna dovuto alla ridistribuzione del sangue e al ritorno venoso alterato, un attacco d'asma, minzione e defecazione involontarie, manifestazioni cutanee: orticaria (orticaria), edema (edema), prurito (prurito).
Atopia: l'assenza di un luogo di contatto, in condizioni naturali, si verifica solo nell'uomo e ha spiccata predisposizione ereditaria. Non è necessario un contatto preliminare con l'allergene, la predisposizione alle allergie si è già formata: asma bronchiale, raffreddore da fieno, orticaria (per gli agrumi), edema di Quincke, emicrania. La patogenesi di queste malattie è simile. Le caratteristiche cliniche dipendono dal coinvolgimento predominante dell'organo bersaglio (organo d'urto), che è determinato dallo sviluppo predominante della muscolatura liscia e dalla fissazione degli anticorpi sul tessuto.
Asma bronchiale (asma bronchiale) - un attacco di soffocamento con difficoltà di espirazione - broncospasmo, gonfiore della mucosa, abbondante secrezione di muco e blocco dei bronchi.
febbre da fieno(pollinosi da polline polline): rinite e congiuntivite allergica, edema della mucosa, lacrimazione, spesso prurito da polline vegetale.
Manifestazioni cutanee: edema di Quincke su cosmetici e allergeni alimentari (sono interessati gli strati profondi della pelle del viso) e orticaria (se sono interessati gli strati superficiali della pelle - su creme, unguenti, polveri).
Emicrania (emicrania): grave mal di testa unilaterale ricorrente - gonfiore allergico di metà del cervello al cibo, meno spesso - farmaci.
II tipo di danno - citotossico: Le cellule AT formate da AG si attaccano alle cellule e causano il loro danno o addirittura la lisi, poiché le cellule del corpo acquisiscono proprietà autoallergeniche sotto l'influenza di vari motivi, ad esempio sostanze chimiche, più spesso farmaci a causa di:
1) cambiamenti conformazionali nelle cellule AG,
2) danno alla membrana e comparsa di nuovi antigeni,
3) la formazione di allergeni complessi con la membrana, in cui la sostanza chimica svolge il ruolo di aptene. Allo stesso modo, gli enzimi lisosomiali delle cellule fagocitiche, gli enzimi batterici e i virus agiscono sulla cellula.
Gli anticorpi risultanti appartengono alle classi IgG o IgM. Si collegano con la loro estremità Fab agli AG della cella corrispondente.
I danni possono essere causati in 3 modi:
1) a causa dell'attivazione del complemento - citotossicità mediata dal complemento, con formazione di frammenti attivi che danneggiano la membrana cellulare,
2) a causa dell'attivazione della fagocitosi delle cellule rivestite con anticorpi anti-opsonina G4,
3) attraverso l'attivazione di citotossicità anticorpo-dipendente.
Dopo la connessione con la cellula, si verificano cambiamenti conformazionali nella regione Fc dell'anticorpo, a cui sono attaccate le cellule K (linfociti T killer e cellule nulle).
A stadio patochimico viene attivato il sistema del complemento (il sistema delle proteine sieriche). La lisi delle cellule bersaglio si sviluppa sotto l'azione combinata dei componenti da C5b a C9. Il radicale anione superossido e gli enzimi lisosomiali dei neutrofili sono coinvolti nel processo.
Stadio fisiopatologico. In clinica, il tipo di reazione citotossica può essere una delle manifestazioni di allergia ai farmaci sotto forma di leucocitopenia, trombocitopenia, anemia emolitica, con reazioni allergiche trasfusionali, con malattia emolitica del neonato in connessione con la formazione di madre Rh-negativa IgG Rh-positiva negli eritrociti fetali.
Tuttavia, l'azione degli anticorpi citotossici non si esaurisce sempre con il danno cellulare: con una piccola quantità di anticorpi si può ottenere un fenomeno di stimolazione (siero citotossico antireticolare di A.A. Bogomolets per stimolare i meccanismi immunitari, siero tossico pancreatico di G.P. Sakharov per il trattamento di diabete mellito). Con un effetto stimolante di lunga durata di forma naturale autoanticorpi alcune forme di tireotossicosi sono associate alla ghiandola tiroidea.
Fisiologia patologica Tatyana Dmitrievna Selezneva
LEZIONE № 8. REAZIONI ALLERGICHE DI TIPO IMMEDIATO
Allergia(Greco "allos" - un'altra, diversa, "ergon" - azione) è un tipico processo immunopatologico che si verifica sullo sfondo dell'esposizione a un antigene allergene su un organismo con una reattività immunologica qualitativamente alterata ed è accompagnato dallo sviluppo di reazioni iperergiche e danni ai tessuti.
Ci sono reazioni allergiche di tipo immediato e ritardato (rispettivamente - reazioni umorali e cellulari). Gli anticorpi allergici sono responsabili dello sviluppo di reazioni allergiche di tipo umorale.
Per la manifestazione del quadro clinico di una reazione allergica, sono necessari almeno 2 contatti del corpo con l'antigene-allergene. Prima dose di esposizione allergene (piccolo) è chiamato sensibilizzante. Seconda dose di esposizione- grande (permissivo) è accompagnato dallo sviluppo di manifestazioni cliniche di una reazione allergica. Le reazioni allergiche di tipo immediato possono manifestarsi già pochi secondi o minuti o 5-6 ore dopo il contatto ripetuto dell'organismo sensibilizzato con l'allergene.
In alcuni casi è possibile la persistenza a lungo termine dell'allergene nell'organismo e, in relazione a ciò, è praticamente impossibile tracciare una linea netta tra l'impatto delle prime dosi sensibilizzanti e le ripetute dosi risolutive dell'allergene.
Classificazione delle reazioni allergiche di tipo immediato:
1) anafilattico (atopico);
2) citotossico;
3) patologia immunocomplessa.
Fasi delle reazioni allergiche:
I - immunologico
II - patochimico
III - fisiopatologico.
Dal libro Immunologia generale e clinica: dispense autore N. V. AnokhinCONFERENZA N. 5. Reazioni immunitarie patologiche del corpo. Malattie allergiche La possibilità di una reazione patologica è particolarmente elevata nei casi in cui si verifica un cambiamento nelle condizioni di vita umane in breve tempo. Esempi sono il cambiamento climatico, il cambio di regime
autore28. Modelli generali di sviluppo della fase immunologica delle reazioni allergiche di tipo immediato Lo stadio immunologico inizia con l'esposizione a una dose sensibilizzante dell'allergene e il periodo latente di sensibilizzazione, e comprende anche
Dal libro Fisiologia patologica autore Tatyana Dmitrievna Selezneva31. Reazioni di ipersensibilità di tipo ritardato. Principi di iposensibilizzazione L'ipersensibilità di tipo ritardato (DTH) è una delle patologie dell'immunità cellulare svolte dai linfociti T immunocompetenti nei confronti degli antigeni delle membrane cellulari.
Dal libro Omeopatia pratica autore Viktor Iosifovich VarshavskyModelli generali di sviluppo della fase immunologica delle reazioni allergiche di tipo immediato
Dal libro Allergia: scegliere la libertà autore Sevastyan PigalevCONFERENZA № 9
Dal libro Trattamento omeopatico di cani e gatti di Don HamiltonREAZIONI ALLERGICHE Sulfur 3X, 12 - il principale rimedio per le reazioni allergiche cutanee, in particolare con prurito della pelle Antimonium krudum 3, 6 - eruzioni cutanee vescicolari sulla pelle con una lingua bianca a causa di allergie alimentari Calcarea carbonica 3, 6, 12 - eruzioni orticaria come
Dal libro Pediatria ospedaliera autore N. V. PavlovaReazioni allergiche In risposta all'introduzione di allergeni nel corpo, si sviluppano reazioni allergiche, che possono essere specifiche e non specifiche. Una reazione specifica è preceduta da un periodo di latenza in cui si sviluppa l'ipersensibilità alla prima volta.
Dal libro Manuale dei genitori sani. Seconda parte. Cure urgenti. autore Evgeny Olegovich Komarovsky Dal libro Pocket Symptom Handbook autore Konstantin Aleksandrovic Krulev38. Reazioni allergiche. Classificazione Le reazioni allergiche sono la causa più comune di intolleranza a determinati farmaci.Un'allergia è intesa come un'alterata reattività dell'organismo all'azione di una determinata sostanza a causa di effetti ereditari
Dal libro Aceto di mele, perossido di idrogeno, tinture alcoliche nel trattamento e nella pulizia del corpo autore Yu. N. Nikolaev8. REAZIONI ALLERGICHE L'allergia è una condizione in cui il corpo umano non standard, reagisce troppo attivamente a fattori esterni apparentemente abbastanza ordinari che non causano reazioni simili in altre persone.Una sostanza specifica che può provocare
Dal libro Nutrizione separata. Un nuovo approccio alla dieta e al mangiare sano di Jean Dryes Dal libro Manuale del veterinario. Guida alle cure di emergenza degli animali autore Alexander TalkoReazioni allergiche Una reazione allergica, o ipersensibilità, è una manifestazione inappropriata della risposta immunitaria adattativa, accompagnata da infiammazione e danno tissutale Meccanismi mediante i quali il sistema immunitario protegge
Dal libro La guida completa all'infermieristica autore Elena Yurievna KhramovaReazioni allergiche Se una persona soffre di un'allergia alimentare, una dieta separata può aiutarla a far fronte rapidamente alla sua malattia.Questa ipotesi sembra almeno incredibile, soprattutto se si considera il fatto che le allergie sono considerate una manifestazione di una violazione
Dal libro L'avvelenamento nei bambini autore Alexey SvetlovReazioni allergiche Nella pratica clinica, le reazioni allergiche sono intese come manifestazioni basate su un conflitto immunologico. Nella diagnosi delle reazioni allergiche, è importante identificare l'allergene, la sua relazione causale con la clinica
Dal libro dell'autoreCapitolo 3 REAZIONI ALLERGICHE Orticaria L'orticaria è una reazione allergica di tipo ritardato accompagnata da manifestazioni cutanee. Le cause sono le punture di insetti (api, vespe, ecc.), l'uso di numerosi farmaci (antibiotici, vaccini, novocaina) e
Dal libro dell'autoreCapitolo 11
Capitolo 2 Tipi di reazioni allergiche
Tutte le reazioni allergiche possono essere suddivise in 2 grandi gruppi in base al momento in cui si verificano: se le reazioni allergiche tra l'allergene e i tessuti corporei si verificano immediatamente, vengono chiamate reazioni di tipo immediato e se dopo alcune ore o addirittura giorni, queste sono reazioni allergiche di tipo ritardato. In base al meccanismo di insorgenza, si distinguono 4 tipi principali di reazioni allergiche.
Reazioni allergiche di tipo I
Il primo tipo comprende reazioni allergiche (ipersensibilità) di tipo immediato. Si chiamano atopici. Le reazioni allergiche di tipo immediato sono di gran lunga le malattie immunologicamente indotte più comuni. Colpiscono circa il 15% della popolazione. I pazienti con questi disturbi hanno risposte immunitarie anormali chiamate atopiche. I disturbi atopici comprendono asma bronchiale, rinite e congiuntivite allergica, dermatite atopica, orticaria allergica, angioedema, shock anafilattico e alcuni casi di lesioni allergiche del tratto gastrointestinale. Il meccanismo di sviluppo dello stato atopico non è completamente compreso.
Nei pazienti con atopia è presente una disfunzione del sistema nervoso autonomo, particolarmente evidente in chi soffre di asma bronchiale e dermatite atopica. Vi è una maggiore permeabilità delle mucose.
Reazioni allergiche di tipo II
Il secondo tipo di reazioni allergiche è chiamato reazioni immunitarie citotossiche. Questo tipo di allergia è caratterizzato dal fatto che qui, prima, l'allergene è collegato alle cellule, quindi gli anticorpi sono già collegati al sistema allergene-cellula.
Le malattie allergiche che hanno un secondo tipo di reazione sono l'anemia emolitica, la trombocitopenia immunitaria, la sindrome polmonare-renale ereditaria (sindrome di Goodpasture), il pemfigo e vari altri tipi di allergie ai farmaci. Nelle reazioni del secondo tipo, la partecipazione di un complemento è obbligatoria e in forma attiva.
III tipo di reazioni allergiche
Il terzo tipo di reazioni allergiche è l'immunocomplesso, è anche chiamato "malattia da immunocomplessi". Queste reazioni differiscono dalle reazioni del secondo tipo in quanto l'antigene non è legato alla cellula, ma circola nel sangue in uno stato libero, non attaccandosi ai componenti del tessuto. Nello stesso posto, si combina con gli anticorpi, formando complessi antigene-anticorpo.
Esempi di malattie causate da reazioni del terzo tipo sono la glomerulonefrite diffusa, il lupus eritematoso sistemico, la malattia da siero, la crioglobulinemia mista essenziale e la sindrome preepatogena, che si manifesta con segni di artrite e orticaria e si sviluppa quando viene infettata dal virus dell'epatite B. Nello sviluppo delle malattie da immunocomplessi, è molto importante il ruolo dell'aumentata permeabilità vascolare, che può essere aggravata dal concomitante sviluppo di una reazione di ipersensibilità di tipo immediato, procedendo con il rilascio del contenuto di mastociti e basofili.
IV tipo di reazioni allergiche
Gli anticorpi non partecipano alle reazioni del quarto tipo. Si sviluppano come risultato dell'interazione di linfociti e antigeni. Queste reazioni sono chiamate reazioni di tipo ritardato, cioè quelle che si sviluppano 24-48 ore dopo che l'allergene è entrato nell'organismo.
Spesso i pazienti possono combinare diversi tipi di reazioni allergiche contemporaneamente. Alcuni scienziati distinguono il quinto tipo di reazioni allergiche: miste. Quindi, ad esempio, con la malattia da siero, possono svilupparsi reazioni allergiche del primo tipo (reaginico), del secondo (citotossico) e del terzo (immunocomplesso).
Fasi delle reazioni allergiche
L'accademico A. D. Ado ha individuato 3 fasi nello sviluppo di reazioni allergiche di tipo immediato:
I. Fase immunologica. Copre tutti i cambiamenti nel sistema immunitario che si verificano dal momento in cui l'allergene entra nel corpo.
II. Lo stadio patochimico, o lo stadio della formazione dei mediatori. La sua essenza sta nella formazione di sostanze biologicamente attive.
III. Stadio fisiopatologico, o stadio delle manifestazioni cliniche.
Ciascuna delle sostanze biologicamente attive ha la capacità di causare una serie di cambiamenti nel corpo: dilatare i capillari, abbassare la pressione sanguigna, causare spasmi della muscolatura liscia (ad esempio bronchi), interrompere la permeabilità capillare. Di conseguenza, si sviluppa una violazione dell'attività dell'organo in cui l'allergene in entrata ha incontrato l'anticorpo. Questa fase è visibile sia al paziente che al medico, perché si sviluppa il quadro clinico di una malattia allergica. Questo quadro clinico dipende dalla via ea quale organo è entrato l'allergene e da dove si è verificata la reazione allergica, da quale fosse l'allergene e anche dalla sua quantità.
Dal libro Clinica delle psicopatie: la loro statica, dinamica, sistematica autore Petr Borisovich GannushkinTIPI DI REAZIONI COSTITUZIONALI Già negli stati reattivi sopra descritti, accanto ai tratti introdotti dalla situazione, un ruolo enorme, a volte decisivo, gioca anche il fattore costituzionale, che colora imperiosamente il tipo, la forma, il contenuto nei suoi singoli colori.
autore27. Allergeni che inducono lo sviluppo di reazioni allergiche di tipo umorale
Dal libro Fisiologia patologica autore Tatyana Dmitrievna Selezneva28. Modelli generali di sviluppo della fase immunologica delle reazioni allergiche di tipo immediato Lo stadio immunologico inizia con l'esposizione a una dose sensibilizzante dell'allergene e il periodo latente di sensibilizzazione, e comprende anche
Dal libro Pelle e capelli. Diventa un dio per lui autore Georgy EitvinAllergeni che inducono lo sviluppo di reazioni allergiche di tipo umorale Gli antigeni allergeni si dividono in antigeni di natura batterica e non batterica.Tra gli allergeni non batterici ci sono: 1) industriale; 2) domestico; 3) medicinale; 4) alimentare ; 5)
Dal libro Aiutiamo la pelle a sembrare più giovane. Maschere viso e corpo autrice Oksana BelovaModelli generali di sviluppo della fase immunologica delle reazioni allergiche di tipo immediato
Dal libro Fondamenti di riabilitazione intensiva. paralisi cerebrale autore Vladimir Aleksandrovic KachesovCapitolo 2 Tipi di pelle
Dal libro Allergia. Trattamento e prevenzione autrice Julia SavelyevaCapitolo 1 Tipi di capelli
Dal libro Allergia autore Natalia Yurievna OnoykoCapitolo 3 Tipi di pelle Per prenderti cura della tua pelle e comprenderne tutti i desideri, devi sapere esattamente a quale tipo di pelle appartiene. Conoscendo il tuo tipo, non danneggerai la tua pelle con cosmetici completamente inappropriati. Con i prodotti giusti, la tua cura sarà la più ottimale,
Dal libro dell'autoreCapitolo 3. QUADRO CLINICO DELL'ICP COME COMPLESSO DI REAZIONI DI RISPOSTA SPECIFICA A IRRITIVI NON SPECIFICI Il quadro clinico dell'ICP può anche essere considerato come un complesso di risposte specifiche degli effettori a uno stimolo intenso non specifico. Qui
Dal libro dell'autoreCapitolo 4 Principi di base della diagnosi delle malattie allergiche Quali sono le caratteristiche della diagnosi delle malattie allergiche? In primo luogo, è necessario stabilire la natura allergica o non allergica della malattia. A volte questo compito non è difficile
Dal libro dell'autoreTipi di reazioni allergiche A seconda del momento in cui si verificano, tutte le reazioni allergiche possono essere suddivise in 2 grandi gruppi: se le reazioni allergiche tra l'allergene e i tessuti corporei si verificano immediatamente, vengono chiamate reazioni di tipo immediato e
Dal libro dell'autoreI tipo di reazioni allergiche Il primo tipo comprende le reazioni allergiche (ipersensibilità) di tipo immediato. Si chiamano atopici. Le reazioni allergiche di tipo immediato sono le malattie immunologiche più comuni. Colpiscono
Dal libro dell'autoreReazioni allergiche di tipo II Il secondo tipo di reazioni allergiche è chiamato reazioni immunitarie citotossiche. Questo tipo di allergia è caratterizzato dalla combinazione dell'allergene prima con le cellule e poi dagli anticorpi con il sistema allergene-cellula. Con una tale tripla connessione e
Dal libro dell'autoreIII tipo di reazioni allergiche Il terzo tipo di reazioni allergiche è immunocomplesso, è anche chiamato "malattia immunocomplessa". La loro principale differenza è che l'antigene non è legato alla cellula, ma circola nel sangue in uno stato libero, senza essere attaccato ai componenti.
Dal libro dell'autoreIV tipo di reazioni allergiche Gli anticorpi non partecipano alle reazioni del quarto tipo. Si sviluppano come risultato dell'interazione di linfociti e antigeni. Queste reazioni sono chiamate reazioni ritardate. Il loro sviluppo avviene 24-48 ore dopo l'ingestione.
Dal libro dell'autoreFasi delle reazioni allergiche Tutte le reazioni allergiche nel loro sviluppo passano attraverso determinate fasi. Come sapete, entrando nel corpo, l'allergene provoca sensibilizzazione, cioè una maggiore sensibilità immunologica all'allergene. Il concetto di allergia include
1. Il concetto di allergie.
2. Il concetto di allergeni.
3. Stadi di reazioni allergiche di tipo immediato.
4. Tipo reaginico di danno immunitario.
5. Tipo citotossico di danno immunitario.
L'allergia (allergia da allos - differente, ergon - azione) ha un effetto diverso rispetto alle reazioni immunitarie. L'allergia è uno stato di reazione aumentata e qualitativamente perversa a sostanze con proprietà antigeniche e anche senza di esse (aptene + proteine corporee → ipertensione a tutti gli effetti).
L'allergia differisce dall'immunità in quanto l'allergene stesso non causa danni. Quando Al provoca danni a cellule e tessuti, il complesso AT allergico agli allergeni.
Classificazione degli allergeni: esoallergeni ed endoallergeni. Esoallergeni:
1) infettivi: a) batterici, b) virus, c) funghi,
2) polline (polline) di piante da fiore, lanugine di pioppo, tarassaco, ambrosia, cotone,
3) superficiale (o epiallergeni),
4) la polvere domestica e della biblioteca, come prodotto di scarto di un acaro domestico, è specifica per un particolare appartamento,
5) prodotti alimentari - soprattutto nei bambini - latte vaccino, uova di gallina, cioccolato, agrumi, fragole, pesce, granchi, aragoste, cereali,
6) farmaci - in particolare sieri terapeutici.
7) prodotti di sintesi chimica.
Endoallergeni:
a) naturale (primario): il cristallino e la retina dell'occhio, i tessuti del sistema nervoso, la tiroide, le gonadi maschili,
b) secondario (acquisito), indotto dai propri tessuti sotto l'influenza di influenze esterne: infettivo:
● intermedio danneggiato sotto l'azione di un microbo + tessuto;
● microbo complesso+tessuto, virus+tessuto;
non infettivo:
● freddo, ustione, irraggiamento;
Caratteristiche generali dei tipi di reazioni allergiche:
| segni | Reazione di tipo immediato (RHT), tipo B | Reazione di tipo ritardato (RTT), tipo T |
| 1) sindrome clinica | shock anafilattico, malattie autoimmuni, rigetto del trapianto, dermatite da contatto. | asma bronchiale, orticaria, angioedema, emicrania, malattia da siero, atopia. |
| 1) reazione alla somministrazione secondaria | Un paio di minuti | b/n 4-6 ore |
| 3) AT nel siero | c'è | No |
| 4) trasferimento passivo | con siero di latte | con linfociti |
| 5) reazione cellulare locale | polinucleare (vesciche pruriginose) | mononucleare (elevazione pastosa) |
| 6) effetto citotossico in coltura tissutale | No | c'è |
| 7) desensibilizzazione | efficace | inefficiente |
Patogenesi generale delle reazioni allergiche: 3 stadi:
1. Immunologico (formazione di anticorpi),
2. Patochimici (isolamento dei substrati BAS) e
3. Fisiopatologico (manifestazioni cliniche).
Fase immunologica - quando entra un allergene, gli anticorpi allergici vengono prodotti e accumulati entro 2-3 settimane - sensibilizzazione attiva. E può essere passivo (con l'introduzione di anticorpi già pronti con siero, ci vogliono almeno due ore per fissare gli anticorpi sul tessuto), dura 2-4 settimane. L'allergia è strettamente specifica.
Tutti gli anticorpi compaiono in modo non simultaneo - prime IgE - "reagisce" - i principali anticorpi allergici. Le IgE hanno una forte affinità per pelle e tessuti. Il blocco AT - IgG - compaiono durante il periodo di recupero, si combinano facilmente con l'AG nel sangue e ne bloccano il contatto con le reazioni - svolgono un ruolo protettivo. Il titolo delle emoagglutinine IgG è usato per giudicare il titolo delle reagine, perché c'è una certa dipendenza.
Danno tissutale di tipo reaginico (tipo I): stadio immunologico: le reagine con la loro estremità Fc (frammento costante) sono fissate sui corrispondenti recettori dei mastociti e dei basofili; recettori nervosi dei vasi sanguigni, muscolatura liscia dei bronchi intestinali e cellule del sangue. L'altra estremità della molecola del frammento Fab che lega l'antigene della parte variabile svolge una funzione anticorpale legandosi ad AG e 1 molecola di IgE può legare 2 molecole di AG. Perché Le IgE sono sintetizzate nel tessuto linfatico delle mucose e dei linfonodi (macchie di Peyer, mesenteriche e bronchiali), quindi, con danno di tipo reaginico, gli organi d'urto sono gli organi respiratori, intestino, congiuntiva = forma atipica di asma bronchiale , raffreddore da fieno, orticaria, allergie alimentari e farmacologiche, elmintiasi. Se lo stesso antigene entra nel corpo o si trova dopo l'ingestione iniziale, si lega alle IgE-AT, sia circolanti che fissate sui mastociti e sui basofili.
C'è un'attivazione della cellula e la transizione del processo allo stadio patochimico. L'attivazione dei mastociti e dei basofili (degranulazione) porta al rilascio di vari mediatori.
Mediatori allergici di tipo immediato:
1. Istamina.
2. La serotonina.
3. Sostanza a reazione lenta (sostanza ad azione lenta - MDA).
4. Eparina.
5. Fattori attivanti le piastrine.
6. Anafilotossina.
7. Prostaglandine.
8. Fattore chemiotattico eosinofilo dell'anafilassi e fattore chemiotattico neutrofilo ad alto peso molecolare.
9. Bradichinina.
stadio fisiopatologico. È stato stabilito che l'azione dei mediatori si basa su un valore adattivo, protettivo. Sotto l'influenza dei mediatori, aumentano il diametro e la permeabilità dei piccoli vasi, aumenta la chemiotassi dei neutrofili e degli eosinofili, che porta allo sviluppo di varie reazioni infiammatorie.
Un aumento della permeabilità vascolare favorisce il rilascio di immunoglobuline e complemento nei tessuti, che assicurano l'inattivazione e l'eliminazione dell'allergene. I mediatori risultanti stimolano il rilascio di enzimi, radicali superossido, MDA, ecc., che svolgono un ruolo importante nella protezione antielmintica. Ma allo stesso tempo i mediatori hanno anche un effetto dannoso: un aumento della permeabilità del microcircolo porta al rilascio di liquido dai vasi con lo sviluppo di edema e infiammazione sierosa con un aumento del contenuto di eosinofili, un calo del sangue pressione e un aumento della coagulazione del sangue. Sviluppa broncospasmo e spasmo della muscolatura liscia dell'intestino, aumento della secrezione delle ghiandole. Tutti questi effetti si manifestano clinicamente come un attacco di asma bronchiale, rinite, congiuntivite, orticaria, edema, prurito, diarrea.
Pertanto, dal momento del collegamento di AG con AT, termina la 1a fase. Danno cellulare e rilascio di mediatori - il 2° stadio e gli effetti dell'azione dei mediatori - il 3° stadio. Le caratteristiche cliniche dipendono dal coinvolgimento predominante dell'organo bersaglio (organo d'urto), che è determinato dallo sviluppo predominante della muscolatura liscia e dalla fissazione degli anticorpi sul tessuto.
Lo shock anafilattico procede generalmente come standard: un breve stadio erettile, dopo pochi secondi - torpido.
● in una cavia - principalmente broncospasmo (tipo di shock asmatico),
● nei cani - spasmo degli sfinteri delle vene epatiche, ristagno di sangue nel fegato e nell'intestino - collasso,
● in un coniglio - principalmente spasmo delle arterie polmonari e ristagno di sangue nella metà destra del cuore,
● nell'uomo - tutti i componenti: un calo della pressione sanguigna dovuto alla ridistribuzione del sangue e al ritorno venoso alterato, un attacco d'asma, minzione e defecazione involontarie, manifestazioni cutanee: orticaria (orticaria), edema (edema), prurito (prurito).
Atopia: l'assenza di un luogo di contatto, in condizioni naturali, si verifica solo nell'uomo e ha una spiccata predisposizione ereditaria. Non è necessario un contatto preliminare con l'allergene, la predisposizione alle allergie si è già formata: asma bronchiale, raffreddore da fieno, orticaria (per gli agrumi), edema di Quincke, emicrania. La patogenesi di queste malattie è simile. Le caratteristiche cliniche dipendono dal coinvolgimento predominante dell'organo bersaglio (organo d'urto), che è determinato dallo sviluppo predominante della muscolatura liscia e dalla fissazione degli anticorpi sul tessuto.
Asma bronchiale (asma bronchiale) - un attacco di soffocamento con difficoltà di espirazione - broncospasmo, gonfiore della mucosa, abbondante secrezione di muco e blocco dei bronchi.
Pollinosi (pollinosi da polline pollinico): rinite allergica e congiuntivite, edema della mucosa, lacrimazione, spesso prurito per il polline delle piante.
Manifestazioni cutanee: edema di Quincke su cosmetici e allergeni alimentari (sono interessati gli strati profondi della pelle del viso) e orticaria (in caso di danni agli strati superficiali della pelle - su creme, unguenti, polveri).
Emicrania (emicrania): grave mal di testa unilaterale ricorrente - gonfiore allergico di metà del cervello al cibo, meno spesso - farmaci.
Danno di tipo II - citotossico: le cellule AT formate da AG si attaccano alle cellule e causano il loro danno o addirittura la lisi, poiché le cellule del corpo acquisiscono proprietà autoallergeniche sotto l'influenza di vari motivi, ad esempio sostanze chimiche, più spesso farmaci a causa di:
1) cambiamenti conformazionali nelle cellule AG,
2) danno alla membrana e comparsa di nuovi antigeni,
3) la formazione di allergeni complessi con la membrana, in cui la sostanza chimica svolge il ruolo di aptene. Allo stesso modo, gli enzimi lisosomiali delle cellule fagocitiche, gli enzimi batterici e i virus agiscono sulla cellula.
Gli anticorpi risultanti appartengono alle classi IgG o IgM. Si collegano con la loro estremità Fab agli AG della cella corrispondente. I danni possono essere causati in 3 modi:
1) a causa dell'attivazione del complemento - citotossicità mediata dal complemento, con formazione di frammenti attivi che danneggiano la membrana cellulare,
2) a causa dell'attivazione della fagocitosi delle cellule rivestite con anticorpi anti-opsonina G4,
3) attraverso l'attivazione di citotossicità anticorpo-dipendente.
Dopo la connessione con la cellula, si verificano cambiamenti conformazionali nella regione Fc dell'anticorpo, a cui sono attaccate le cellule K (linfociti T killer e cellule nulle).
Nella fase patochimica viene attivato il sistema del complemento (il sistema delle proteine sieriche). La lisi delle cellule bersaglio si sviluppa sotto l'azione combinata di componenti da C 5b a C 9 . Il radicale anione superossido e gli enzimi lisosomiali dei neutrofili sono coinvolti nel processo.
stadio fisiopatologico. In clinica, il tipo di reazione citotossica può essere una delle manifestazioni di allergia ai farmaci sotto forma di leucocitopenia, trombocitopenia, anemia emolitica, con reazioni allergiche trasfusionali, con malattia emolitica del neonato dovuta alla formazione di madre Rh-positiva IgG Rh-positive verso gli eritrociti fetali.
Tuttavia, l'azione degli anticorpi citotossici non si esaurisce sempre con il danno cellulare: con una piccola quantità di anticorpi si può ottenere un fenomeno di stimolazione (siero citotossico antireticolare di A.A. Bogomolets per stimolare i meccanismi immunitari, siero tossico pancreatico di G.P. Sakharov per il trattamento di diabete mellito). Alcune forme di tireotossicosi sono state associate all'azione stimolante a lungo termine degli autoanticorpi tiroidei presenti in natura.
FISIOLOGIA DELL'ALLERGIA
Le malattie allergiche occupano fino al 30% dell'incidenza della popolazione e la loro frequenza è in costante crescita. Le malattie più comuni sono rinite, orticaria, asma bronchiale.
Allos - diverso, ergon - azione
Pertanto, l'allergia è un'azione diversa.
L'allergia è un tipico processo patologico, manifestato dall'elevata sensibilità del corpo all'azione ripetuta di stimoli antigenici. Oltre al concetto di "allergia", ci sono i termini "sensibilizzazione", "ipersensibilità". Le sostanze che causano allergie sono chiamate allergeni.
L'allergia si riferisce alla patologia dell'immunità, che riflette una nuova forma di sensibilità del corpo.
Immunità
Allergene FSIO
Allergia
Nello sviluppo delle allergie, si distinguono 3 periodi:
1. Sensibilizzazione. Si manifesta dopo il 1° contatto con l'allergene e non si manifesta in alcun modo. Durante questo periodo, la sensibilità del corpo aumenta.
2. Il periodo di manifestazioni cliniche. È caratterizzato da contrazione della muscolatura liscia, aumento della secrezione delle ghiandole endocrine, reazioni al dolore, sviluppo di febbre, infiammazione e shock.
3. Il periodo di iposensibilizzazione - un periodo di diminuzione dell'ipersensibilità.
Eziologia dell'allergia
L'eziologia delle allergie comprende:
1. Estremamente irritante
2 Condizioni
3. Cancello d'ingresso
4. Reattività del corpo
estremamente irritante
Questi sono antigeni, sostanze estranee. Hanno una sensibilità debole, un'antigenicità debole. Possono essere completi o incompleti (apteni). Gli antigeni completi sono composti macromolecolari di origine animale, vegetale, alimentare, autoantigeni. Gli antigeni incompleti sono apteni. Questi includono i farmaci.
Classificazione degli antigeni
ALLERGENI
Endogena esogena
Infettivo non infettivo
cibo a base di erbe medicinali per uso domestico
penicillina, erbe domestiche, fiori, veleni di insetti giovani di mucca -
polvere medicinale, lana, polline e succo, co, proteine di pollo
siero, uova di piante domestiche, pesce, agenti patogeni
sulfanil - agrumi animali,
ammidi, iodio, acari, lanugine, miele, caffè, batteri, vi-
vitamine lavaggio carne, noci Rusa, funghi e
gruppi B significa, i loro frammenti
anilina
coloranti
2. Condizioni: alte e basse temperature, radiazioni ionizzanti, raggi ultravioletti, campi elettromagnetici, fattori ambientali (ozono, ossidi di azoto), abitudini alimentari (carico eccessivo di carboidrati e proteine).
3. Cancello d'ingresso. Quando gli allergeni vegetali entrano attraverso le vie respiratorie, spesso si sviluppano tosse e asma bronchiale. Quando un allergene entra attraverso il tratto gastrointestinale, si osservano manifestazioni sotto forma di infiammazione. Se l'allergene entra per via parenterale, ad esempio, può svilupparsi uno shock anafilattico nel sangue. Se l'allergene entra attraverso la pelle, possono svilupparsi dermatiti, eruzioni cutanee, fino all'eczema.
4. Reattività dell'organismo.
Le persone con una costituzione allergica hanno maggiori probabilità di soffrire di malattie allergiche. In generale, la reattività immunologica nell'uomo è determinata dallo stato del sistema nervoso centrale, del sistema endocrino e dei meccanismi genetici.
Il ruolo del sistema nervoso. L'ipersensibilità agli stimoli allergici è associata a nevroticismo. L'attivazione dell'innervazione colinergica (attivazione PSNS) contribuisce allo sviluppo di allergie.
Colinesterasi Ca 2+ cGMP
Sistema endocrino. La predominanza di ormoni pro-allergici - ormone della crescita, tiroxina, mineralcorticoidi, TSH - forma un'allergia. Ormoni come ACTH, glucocorticoidi, ormoni sessuali sono antiallergici.
Il ruolo del sistema fisiologico della risposta immunitaria
La predisposizione allergica è dovuta a mutazioni nel genoma. Il sistema fisiologico della risposta immunitaria è sotto l'influenza regolatoria del genoma. Il ruolo principale è svolto dai geni del sistema principale di istocompatibilità (HLA) (6a coppia di cromosomi), che è in grado di
HLA Ir È distinguere tra il proprio e gli altri. Questo sistema regola il gene immunitario
Risposta Tx Tc (Ir) e gene di soppressione immunitaria (Is). Questi geni
formano il grado di sensibilità Tx e Ts. Le mutazioni influenzano principalmente la funzione di Tc). Questo cambia l'attività della risposta immunitaria. La sensibilità del corpo aumenta, l'immunità è disturbata.
Il sistema nervoso centrale, gli ormoni, i meccanismi genetici formano la reattività legata all'età. Nei bambini dei primi tre anni predomina l'allergia agli irritanti alimentari. Manifestato sotto forma di diatesi essudativa, dermatite. All'età di 3-7 anni si osservano manifestazioni dell'apparato respiratorio: bronchite allergica, asma bronchiale. Fino all'età di 30 anni, le manifestazioni di allergie si attenuano. Dopo 30 anni, c'è un'esacerbazione delle reazioni allergiche dall'apparato respiratorio o dalle manifestazioni cutanee.
Meccanismi fisiopatologici di sviluppo di reazioni allergiche
Questi meccanismi si dividono in:
1. Ipersensibilità ritardata (PCT)
2. Ipersensibilità immediata (IPNT)
PCRT: queste reazioni si sviluppano dopo poche ore o poco (fino a 3 giorni). Queste sono reazioni cellulari, questa è un'allergia T-dipendente.
In pochi minuti si sviluppano reazioni allergiche di tipo immediato. Queste sono reazioni umorali, allergie B-dipendenti. Le reazioni miste sono caratteristiche dell'autoallergia.
Le PCRT sono reazioni cellulo-mediate, di tipo IY
Nello sviluppo di queste reazioni si distinguono le seguenti fasi:
1. Patoimmune
2. Patologico
3. Stadio fisiopatologico
Stadio patoimmune
Antigene Macrofago Tl Tsens. tp
IL-1 IL-2 Tx
L'antigene reagisce con un macrofago (cellula A). La fagocitosi incompleta dell'antigene da parte del macrofago porta al fatto che le particelle di allergene arrivano alla superficie della cellula A. Interagiscono con Tx con la partecipazione dell'interleuchina-1. L'attivazione potenzia il suo effetto su T attraverso l'interleuchina-2. TL si sensibilizzano (T-effettori). Gli effettori T sono linfociti sensibili all'antigene che hanno recettori specifici sulla loro superficie.
Gli effettori T danno un clone di cellule: 1) La memoria T è una cellula longeva. Determinano la costituzione allergica e sono in grado di rispondere all'antigene. 2) Linfociti T-citotossici. Danneggiano qualsiasi cellula in cui è presente un antigene (anche quando l'antigene lo colpisce per la prima volta). Dopo aver ricevuto ripetutamente l'antigene, le cellule di memoria T si trasformano in linfociti Tc. 3) Durante l'esposizione primaria all'antigene, nel corpo si formano anche T-helper, T-soppressori e linfociti T-tolleranti. I T-soppressori inibiscono lo sviluppo di allergie e i linfociti T-tolleranti sono coinvolti nei meccanismi di iposensibilizzazione (riduzione dell'ipersensibilità). Il Tc gioca un ruolo importante nello sviluppo delle allergie. Interagiscono con le cellule somatiche su cui è fissato l'antigene. Si verifica l'eccitazione cellulare e, sotto l'influenza degli enzimi lisosomiali, si verifica la distruzione cellulare. Questa interazione porta allo sviluppo dello stadio patochimico. Con l'azione primaria dell'antigene, la durata del periodo di sensibilizzazione è di 3-5 giorni.
stadio patochimico
Come risultato dell'interazione di Tc con la cellula somatica, vengono rilasciati i mediatori dell'allergia. Sono rilasciati dai linfociti e nelle reazioni di tipo ritardato sono chiamati linfochine.
1. Fattore di trasferimento (fattore di trasferimento). Ha un effetto sensibilizzante sui linfociti intatti. Questo fattore gioca un ruolo nella trasfusione di sangue.
2. Fattore mitogenetico. Stimola la proliferazione dei linfociti, la loro divisione, favorisce la popolazione dei linfociti T-sensibilizzati.
3. Fattore inibitorio della migrazione dei macrofagi (MIF)). Favorisce l'accumulo di macrofagi nell'area di alterazione allergica e provoca lo sviluppo dell'infiammazione.
4. Linfossina. Ha un effetto citotossico, causando distruzione e morte della cellula bersaglio.
5. Fattore di chemiotassi. Contribuisce all'accumulo di neutrofili e monociti al centro dell'infiammazione.
6. Fattore reattivo cutaneo. Provoca lo sviluppo di manifestazioni cutanee
7. Interferone. Inibisce la capacità dei virus di infettare una cellula.
8. Prostaglandine. Contribuiscono allo sviluppo della febbre, attivano i linfociti Tc.
Tutti questi fattori provocano la formazione di processi patologici tipici: infiammazione, febbre e shock.
Le linfochine causano lo sviluppo di manifestazioni cliniche
Stadio fisiopatologico
Questa fase appare come:
1. Allergia batterica (malattie di tipo tubercolinico)
2. Allergia da contatto
allergia batterica
Se il corpo è sensibilizzato, si forma un infiltrato infiammatorio nel sito di iniezione del filtrato dai batteri uccisi in 2-3 giorni. L'allergia batterica lo è
un indicatore non solo di un'allergia, ma anche di vaccinazione.
allergia da contatto
Si manifesta al contatto con una sostanza estranea (preparati a base di bromo, sali di metalli pesanti, coloranti, cosmetici, novocaina, penicillina, detersivi). Queste sostanze sono apteni, ma quando combinate con le proteine della pelle diventano allergeni completi. L'allergia da contatto si manifesta con reazioni cutanee: iperemia, dermatite, prurito, eruzione cutanea.
Ipersensibilità di tipo immediato
Queste sono reazioni umorali, i linfociti B vi partecipano.
Meccanismi di sviluppo
1. Stadio patoimmune
2. Stadio patologico
3. Stadio fisiopatologico
Stadio patoimmune
Questa fase riflette i meccanismi di sensibilizzazione.
Antigene Macrofago Vl Vses. Vp
Plasma
cellula Tx
L'antigene interagisce con il macrofago e con la partecipazione dei linfociti Tx, IL-1 e IL-2 B i linfociti diventano sensibili all'antigene.
Dopo l'esposizione iniziale all'antigene da Vses. i linfociti formano cellule della memoria B, che conservano una maggiore sensibilità all'antigene, ai linfociti W e alle plasmacellule. Le plasmacellule producono immunoglobuline IgE e IgG. Il ruolo principale nelle reazioni allergiche è svolto dalle IgE - anticorpi allergici. Le IgE sono fissate su cellule somatiche, in particolare su mastociti. La cellula diventa sensibile all'antigene. Secondo la sua struttura, le IgE hanno catene pesanti e leggere. Il segmento Fc (catena pesante) ha un'affinità per i mastociti. Le catene leggere sono sensibili all'antigene: un antigene reagisce con esse. Pertanto, l'IgE diventa un recettore per l'antigene. Oltre alle IgE, le IgG sono prodotte nelle plasmacellule. Possono esibire proprietà IgE, cioè possono essere anticorpi allergici. Parte delle IgG sta bloccando gli anticorpi.
Le IgE sono in grado di formare un complesso patoimmune con l'antigene, che provoca distruzione, lisi cellulare e rilascio di mediatori allergici.
stadio patochimico
Sotto l'influenza del complesso patoimmune, i mediatori dell'allergia vengono rilasciati dalle cellule, che contribuiscono alle manifestazioni cliniche. I principali mediatori delle reazioni allergiche immediate sono:
1. Istamina: viene rilasciata dai mastociti, dilata i vasi sanguigni, aumenta la permeabilità vascolare, provoca broncospasmo e muscolatura liscia, aumenta la secrezione di muco.
2. Eparina - rilasciata dai mastociti, migliora l'attività fibrinolitica del sangue
3. Sostanza allergica a reazione lenta - è un derivato dell'acido arachidonico, si forma nei mastociti dei polmoni. L'MRSA provoca un lento spasmo dei bronchioli nell'asma bronchiale. Lo spasmo non è alleviato dagli antistaminici. Si forma l'espettorato che ostruisce i bronchi.
4. La bradichinina provoca un aumento della permeabilità vascolare, dilata i vasi sanguigni, provoca dolore, prurito.
5. L'acetilcolina ha le stesse proprietà dell'istamina e della bradichinina, ma in misura minore.
6. Le prostaglandine provocano un effetto simile all'istamina e alla bradichinina, favoriscono lo sviluppo della febbre.
7. Il fattore di chemiotassi degli eosinofili promuove la chemiotassi degli eosinofili. L'eosinofilia indica un'allergia del corpo.
8 Complemento - è coinvolto nell'implementazione di reazioni di tipo II.
Le manifestazioni dell'azione dei mediatori sono infiammazione, febbre, shock.
Stadio fisiopatologico
In questa fase si formano tipici processi patologici e malattie allergiche. Esistono 3 gruppi di reazioni allergiche:
1. Reazioni allergiche di tipo I: le IgE svolgono un ruolo in queste reazioni
2. Reazioni allergiche di tipo II: queste reazioni coinvolgono le IgG
3. Reazioni allergiche di tipo III (reazioni di immunocomplessi liberi).
Le reazioni allergiche di gruppo I includono reazioni atopiche, anafilassi.
Reazioni atopiche
Questi includono febbre da fieno, asma bronchiale, orticaria, edema di Quincke.
La febbre da fieno è causata dall'esposizione al polline delle piante. La malattia si manifesta con rinite, congiuntivite, prurito, lacrimazione, tosse, a volte febbre, bronchite. Tutti questi sintomi sono dovuti alla partecipazione dell'istamina.
L'asma bronchiale si verifica sotto l'azione degli allergeni domestici: la polvere domestica, che contiene acari. La malattia è caratterizzata da disturbi parossistici della pervietà bronchiale, la cui espressione clinica è rappresentata da attacchi di soffocamento espiratorio (con difficoltà di espirazione). Il ruolo principale nel broncospasmo è svolto dalla sostanza a reazione lenta dell'allergia.
L'orticaria è una malattia allergica caratterizzata dalla rapida formazione di edema focale. La patogenesi dell'orticaria si basa su un aumento della permeabilità vascolare sotto l'influenza dell'istamina. La malattia si sviluppa sotto l'azione di vari allergeni. È caratterizzata da febbre, mal di testa, malessere generale, prurito. L'orticaria è al secondo posto dopo l'asma bronchiale.
L'angioedema (edema di Quincke) è un gonfiore localmente limitato della pelle e del tessuto sottocutaneo con localizzazione predominante nel viso, nelle mucose del cavo orale e nelle estremità. L'edema di Quincke è una delle varietà di orticaria. La malattia si verifica sotto l'azione di farmaci, allergeni alimentari, polline delle piante. L'istamina gioca un ruolo nella patogenesi dell'edema di Quincke.
Anafilassi
L'anafilassi è indifesa. L'anafilassi si manifesta con reazioni generali e locali. L'anafilassi generale si manifesta con shock anafilattico.
Lo shock anafilattico può svilupparsi quando nel corpo vengono introdotti antibiotici, sieri antitossici, sulfamidici e vengono assunti determinati alimenti. In anafilassi, insieme alle IgE, le IgG circolanti sono coinvolte nello sviluppo dello shock. Il mediatore anafilatossina partecipa alla formazione del complesso patoimmune. La sua azione si realizza attraverso il rilascio di istamina. Lo shock è caratterizzato da un calo della pressione sanguigna, vasodilatazione e sviluppo di collasso, sviluppo di insufficienza cardiaca e respiratoria. Lo shock anafilattico può svilupparsi con una puntura d'ape. In questo caso, lo shock si sviluppa con la partecipazione dell'acetilcolina.
L'anafilassi locale (fenomeno di Arthus) si verifica nel sito di somministrazione ripetuta del farmaco, siero di cavallo alla dose di 0,5-1,0 ml a un coniglio con un intervallo di 5-6 giorni. L'anafilassi locale è accompagnata dallo sviluppo di infiammazione asettica, iperemia, edema e migrazione dei leucociti. La reazione appare dopo 4-5 iniezioni del farmaco. Le IgG sono coinvolte nei meccanismi di sviluppo del fenomeno Arthus.
Reazioni citolitiche
L'allergene è fissato sui globuli. Un complesso patoimmune si forma con le IgG in presenza di complemento (C-3, C-5). Questo complesso è fissato sulle membrane dei globuli e, con la partecipazione della citolisina, provoca la distruzione cellulare. Secondo questo meccanismo si sviluppa emopatia allergica (anemia, ittero emolitico, leucopenia, trombocitopenia con sintomi di emorragia e sanguinamento).
Malattie da immunocomplessi liberi
Le IgG circolanti agiscono come anticorpi in queste reazioni. Il complesso patoimmune si forma nel sangue con la partecipazione del complemento e quindi si fissa sulle membrane dei reni, dei linfonodi, dell'endotelio del microcircolo. Una reazione allergica sotto forma di processo infiammatorio si sviluppa in qualsiasi organo.
Un esempio di queste reazioni è la malattia da siero, che si verifica dopo la somministrazione di siero terapeutico, antibiotici, ormoni e preparati proteici. La malattia si manifesta con una reazione generalizzata dei linfonodi, febbre, manifestazioni cutanee sotto forma di orticaria. Il processo patologico comprende i reni, il miocardio, le articolazioni. Nel sangue si formano conglomerati che ostruiscono i capillari e interrompono la microcircolazione.
Autoallergia
L'autoallergia si sviluppa in risposta all'azione degli autoallergeni (allergeni endogeni). Il sistema di risposta immunitaria fisiologica reagisce agli autoallergeni producendo autoanticorpi.
Autoallergeni
Acquisito naturale
(primario secondario)
proteine normali I II III IY
tessuti
L'autoallergia è uno stato di autoaggressione delle cellule immunocompetenti in grado di reagire con le proteine dei propri tessuti.
L'autoallergia si riferisce alle allergie miste. Si sviluppa secondo il meccanismo dell'ipersensibilità di tipo ritardato e dell'ipersensibilità di tipo immediato.
AAG FSIO
PCNT IgE, IgG, IgM
Meccanismi di sviluppo dell'autoallergia
Esistono diversi punti di vista sui meccanismi di sviluppo dell'autoallergia.
AAG primari. Alcuni tessuti del corpo durante l'embriogenesi si sono sviluppati al di fuori del contatto con la PSIO. Questi tessuti sono finiti in isolamento, dietro la barriera istoematologica, e le proteine di questi organi e tessuti non hanno geni di istocompatibilità. Queste proteine sono incompatibili con le cellule immunocompetenti (linfociti B e T) e diventano autoallergeniche. Questi linfociti e cellule A trattano queste proteine come estranee. Queste sono le proteine della retina, del cristallino, del sistema nervoso, della tiroide, delle gonadi genitali maschili. Quando la barriera istoematologica viene violata, queste proteine entrano nel sangue e i linfociti le percepiscono come estranee. Quando proteine e linfociti interagiscono, si sviluppa una reazione autoallergica. Secondo questo meccanismo, si sviluppano malattie come tiroidite, encefalomielite, oftalmia (processi infiammatori dell'occhio danneggiato).
Il secondo meccanismo che contribuisce allo sviluppo di reazioni autoallergiche è associato a una violazione dei meccanismi di tolleranza delle cellule immunocompetenti, in particolare delle cellule T. Secondo la teoria di Burnet, questi linfociti formano un clone proibito. Nel processo di sviluppo dell'organismo, questi linfociti non sono in grado di distinguere tra i propri e gli altri. Questo clone di linfociti scompare alla nascita o è depresso sotto il controllo del gene di soppressione immunitaria (Is). Quando il controllo genico è indebolito, la funzione dei T-soppressori diventa insufficiente e i linfociti aggressivi (linfociti del clone proibito) vengono espressi, diventano attivi e iniziano a svolgere il ruolo di auto-allergeni. Pertanto, in questo caso si sviluppano reazioni autoallergiche a causa di una violazione del meccanismo genico.
Secondo il secondo punto di vista, sotto l'azione di fattori mutageni nel corpo, si formano linfociti mutanti che possono agire come autoantigeni. Con la partecipazione di questo meccanismo si sviluppano numerose malattie.
Artrite reumatoide: questa è un'infiammazione autoallergica delle articolazioni. La malattia si sviluppa con la partecipazione del fattore reumatoide (IgM). Questo è un anticorpo. Le IgM si formano quando vengono esposte a un allergene (alcune aree di IgG). Le IgG hanno determinanti antigenici - idiotipi. I linfociti B rispondono a loro. In risposta agli idiotipi, viene prodotto un anti-idiotipo (IgM). Si forma un complesso "idiotipo-anti-idiotipo", che colpisce le membrane sinoviali delle articolazioni.
Lupus eritematoso disseminato. Il DNA del tessuto connettivo è spesso esposto a linfociti patologici. In questo caso, il DNA agisce come un autoallergene. In risposta alla formazione di autoallergeni, si formano autoanticorpi. Nella reazione di AAG + AAT si forma un complesso patoimmune che si fissa sulla pelle, sui reni, sul miocardio, sulla parete vascolare, causando danni a questi tessuti.
Miastenia. I linfociti patologici (cellule B) sono in grado di percepire i recettori dell'acetilcolina come estranei, come autoantigeni. Si formano anticorpi anti-acetilcolina che bloccano i recettori dell'acetilcolina. Si sviluppa debolezza muscolare, i muscoli non si contraggono.
Malattie sotto l'azione di autoallergeni secondari (acquisiti).
I. Le proteine alterate e denaturate sono in grado di acquisire le proprietà degli auto-allergeni. Il sistema di risposta immunitaria fisiologica risponde a queste proteine producendo autoanticorpi. La ragione per la comparsa di tali proteine sono ustioni estese. Si forma un complesso patoimmune che provoca una reazione autoallergica.
II. Un certo numero di agenti infettivi e allergeni tissutali hanno gruppi determinanti comuni. Alcuni ceppi di E. coli e le proteine della mucosa intestinale condividono i determinanti. Secondo questo meccanismo si sviluppa la colite ulcerosa di origine autoallergica. Reumocardite. Lo streptococco A ha gruppi determinanti simili con i cardiomiociti. Si forma un complesso patoimmune che danneggia il miocardio. Secondo questo meccanismo, si sviluppa l'asma bronchiale allergico infettivo. Il suo sviluppo è dovuto al fatto che la microflora delle vie respiratorie ha gruppi determinanti comuni con le proteine dei tessuti polmonari.
III. Le radiazioni ionizzanti possono causare la distruzione dei tessuti e la comparsa di auto-allergeni. Con l'infarto del miocardio, con la necrosi del muscolo cardiaco, i cardiomiociti vengono danneggiati e diventano autoallergeni. Causano la formazione di autoanticorpi, seguita dalla formazione di un complesso patoimmune.
I.Y. Gli autoallergeni includono allergeni intermedi. In questo caso, nel corpo possono formarsi autoallergeni complessi. Molto spesso, questo gruppo di malattie autoallergiche si verifica con la partecipazione di virus. I virus entrano nella cellula e la danneggiano. Il sistema fisiologico della risposta immunitaria risponde alle cellule distrutte con lo sviluppo di un processo autoallergico.
Iposensibilizzazione
L'iposensibilizzazione è una diminuzione dell'ipersensibilità del corpo all'azione di un antigene.
I meccanismi di iposensibilizzazione sono alla base dei principi di trattamento e prevenzione delle malattie allergiche.
I meccanismi di desensibilizzazione coinvolgono il sistema nervoso ed endocrino, sostanze biologicamente attive.
Endocrino biologico
Sistema SNS PSNS attivo
sostanze
Cellule A, cellule T e B
Esistono metodi di iposensibilizzazione aspecifica e specifica.
Metodi non specifici
1. L'uso di sedativi che causano un aumento dei processi inibitori nel sistema nervoso centrale. È stato dimostrato che lo shock anafilattico non si sviluppa in anestesia.
2. La predominanza del sistema nervoso simpatico (in particolare, l'innervazione -adrenergica) riduce l'attività della reazione allergica. Puoi usare l'introduzione dell'adrenalina. L'iposensibilizzazione è associata all'inibizione del sistema nervoso parasimpatico, alla predominanza dei meccanismi colinergici. A questo scopo, può essere utilizzata l'atropina.
3. Una diminuzione dell'attività delle reazioni allergiche è possibile con l'uso di ormoni antiallergici, in particolare cortisolo e ACTH.
4. L'uso di antistaminici, poiché l'istamina è coinvolta nello sviluppo di molte reazioni allergiche.
5. L'uso di grandi dosi di sostanze biologicamente attive.
Ipossensibilizzazione specifica
1. Eliminazione dell'allergene.
2. Caricamento dell'antigene. Dosi elevate di antigene e dosi di antigene piccole, ma frequentemente somministrate, causano iposensibilizzazione. Allo stesso tempo, si sviluppa la tolleranza: viene stimolata la formazione di cellule T e B tolleranti, vengono attivati i T-soppressori e si formano anticorpi bloccanti (IgG).
3. Caricamento di anticorpi. L'introduzione di anticorpi in grandi dosi porta al blocco e alla neutralizzazione dell'antigene.