Lo scopo di un esame radiografico è la somma delle deduzioni e delle conclusioni logiche che compongono la diagnosi. Interpretazione delle immagini da parte di un radiologo e di un secondo parere indipendente Esempio di conclusione del radiologo
(Notizie sulle radiazioni 1998 5: 8-9)
Il protocollo di ricerca dovrebbe essere presentato nel linguaggio dell'anatomia e della fisiologia normale e patologica comune a tutte le specialità mediche e, se possibile, senza l'uso di designazioni altamente specializzate, confronti floridi e abbreviazioni insolite di parole.
Il contenuto del protocollo di ricerca dipende principalmente dal fatto che vengano rilevati cambiamenti patologici nei polmoni. Se l'immagine è normale, sono accettabili brevi descrizioni. Ad esempio: “L'esame radiografico degli organi del torace non ha evidenziato alcuna alterazione patologica” oppure “Nei polmoni non sono state riscontrate formazioni focali o infiltrative. La posizione del diaframma è normale, i seni pleurici sono liberi. Il cuore e i grandi vasi sono rimasti invariati”.
Se ci sono deviazioni dalla norma, il protocollo riassume le principali manifestazioni della condizione patologica. In primo luogo, caratterizzano cambiamenti morfologici. Questi includono la prevalenza e la topografia della lesione, il numero di lesioni, la loro forma, dimensione, intensità dell'ombra (densità), struttura, contorni. Si possono consigliare i seguenti termini:
1. numero di lesioni: singole, due, tre, numerose, poche, multiple;
2. forma del focolare: rotondo, tondo, ovale, oblungo, conico, stellato, poligonale, irregolare;
3. dimensioni delle lesioni: piccole (0,5-2 mm), medie (2-5 mm), grandi (più di 5 mm, comprese lesioni lobulari che raggiungono 10-15 mm di diametro);
4. localizzazione delle lesioni: in gruppi, sparsi uniformemente o irregolarmente;
5. dimensioni delle cavità: piccola (fino a 1,5 cm), media (1,5-3 cm), grande (3-8 cm), gigante (oltre 8 cm);
6. intensità dell'ombra dei fuochi (formazioni, aree di compattazione): ombra di bassa intensità (in intensità corrisponde all'ombra della proiezione longitudinale del vaso polmonare), media intensità (corrisponde all'intensità dell'ombra delle sezioni trasversali di vasi), alta intensità (corrisponde all'intensità dello strato corticale delle costole), ombra di calcificazione, ombra di densità metallica;
7. contorni dei fuochi (formazioni, infiltrati): netti, sfocati, lisci, irregolari, convessi, concavi, arcuati, policiclici (smerlati);
8. struttura della guarnizione: omogenea, non uniforme.
La caratterizzazione accurata del pattern polmonare facilita il riconoscimento di molte malattie polmonari. In particolare, aiuta a distinguere il danno predominante al tessuto alveolare, al tessuto fibroso, ai vasi sanguigni e ai bronchi. Esistono i seguenti tipi principali di cambiamenti nel pattern polmonare:
1. rafforzamento e arricchimento (aumento del numero di elementi del modello per unità di area del campo polmonare, inclusa la scomparsa delle zone a bassa vascolarizzazione normalmente esistenti);
2. attenuazione (scarsa visibilità dei rami vascolari dovuta alla disseminazione polmonare o al reticolo fibroso);
3. deplezione (con sottosviluppo della rete vascolare o come conseguenza del gonfiore del polmone o di parte di esso, che si osserva con iperpneumatosi compensatoria);
4. deformazione (cambiamento nel corso dei vasi, mancata riduzione del loro calibro verso la periferia, larghezza irregolare dell'ombra degli elementi del disegno, irregolarità dei loro contorni);
5. la comparsa di elementi insoliti (ombre strette di vasi linfatici dilatati, ombre di setti interlobulari compattati - le cosiddette linee di Kerley, ombre tubolari dei bronchi, ombre di atelettasia lamellare, ombre di cicatrici e corde fibrose, strutture cellulari in panacinar ed enfisema bronchiolare, bronchiectasie cistiche, ombre di vasi anomali).
Nelle caratteristiche stato funzionale gli organi includono sintomi come spostamento di un organo o formazione patologica (con un cambiamento nella posizione del corpo, respirazione, tosse, movimenti di deglutizione), cambiamenti nel lume della trachea o del grande bronco durante l'inspirazione, l'espirazione, la tosse, l'ampiezza e la direzione del movimento delle costole, del diaframma, degli organi mediastinici durante la respirazione profonda e test funzionali (test dello sniff di Hitzenberger, test di Valsalva e di Müller).
Se sono disponibili dati di studi precedenti, è possibile fornire una caratteristica dinamica del processo (aumento, stabilizzazione o diminuzione dei cambiamenti patologici).
Esempi di protocolli.
Sulle radiografie semplici dei polmoni nelle proiezioni frontale e laterale destra, viene determinata l'infiltrazione del tessuto polmonare dei segmenti anteriore e parzialmente posteriore del polmone destro. Sullo sfondo dell'infiltrato sono visibili i lumi stretti dei bronchi. Non sono state identificate formazioni focali in altre parti dei polmoni. Piccola infiltrazione di fibre nella radice del polmone destro. La posizione del diaframma e degli organi mediastinici è normale. Il cuore e i grandi vasi sono invariati.
Conclusione: polmonite sublobare acuta del lato destro.
Le radiografie semplici e la fluoroscopia rivelano un ampliamento degli spazi intercostali, una posizione bassa, un appiattimento del diaframma e un indebolimento della sua mobilità. I polmoni sono gonfi, i grandi vasi arteriosi al loro interno sono dilatati e i piccoli vasi si restringono. Non ci sono cambiamenti focali o infiltrativi nei polmoni. Il pattern polmonare è accentuato, soprattutto nelle sezioni ilari e inferiori, a causa della sclerosi peribronchiale. Deformazione fibrosa delle radici dei polmoni. La dimensione dell'ombra del cuore è relativamente piccola, ma il volume del ventricolo destro è aumentato e le sue contrazioni sono migliorate.
Conclusione: bronchite cronica ostruttiva. Enfisema polmonare diffuso.
Le radiografie semplici della cavità toracica nelle proiezioni diretta e laterale sinistra rivelano una significativa diminuzione del lobo inferiore del polmone sinistro. Contiene filamenti di tessuto fibroso intrecciati casualmente, tra i quali spiccano i lobuli gonfi. Il bronco lobare inferiore è dilatato e circondato da una fascia di fibrosi peribronchiale. La radice del polmone sinistro è spostata inferiormente e posteriormente. Il lobo superiore del polmone sinistro è ingrandito, il modello polmonare in esso è impoverito. Non ci sono cambiamenti patologici nel polmone destro. Il cuore non è ingrandito, ma è leggermente tirato a sinistra. La metà sinistra del diaframma è deformata, sono presenti aderenze pleurodiaframmatiche e pleuropericardiche.
Conclusione: pneumosclerosi post-polmonare limitata con danno al lobo inferiore del polmone sinistro.
Le radiografie semplici degli organi del torace nelle proiezioni diretta e laterale sinistra rivelano linfonodi significativamente ingrossati nelle radici dei polmoni. I contorni dei nodi sono arcuati e netti. Nelle regioni ilari, soprattutto nei segmenti anteriori, il pattern polmonare ha un aspetto a maglia fine con piccoli focolai disposti in catenelle lungo i vasi. La posizione del diaframma è normale. Il cuore e i grandi vasi sono invariati.
Conclusione: sarcoidosi polmonare.
Nelle radiografie degli organi del torace nelle proiezioni laterali dirette e destre, viene identificata un'area di infiltrazione lobulare nella regione subpleurica del segmento posteriore del polmone destro. Un "percorso" di linfangite si estende dall'infiltrato alla radice del polmone. Alla radice del polmone destro ea destra della trachea compaiono linfonodi ingrossati senza una zona perifocale pronunciata. Non sono stati rilevati cambiamenti patologici in altre parti dei polmoni. Il diaframma è posizionato normalmente e non è deformato. Il cuore e i grandi vasi sono privi di caratteristiche.
Conclusione: complesso tubercolare primario nel polmone destro.
Alla radiografia semplice degli organi del torace, i lobi superiori dei polmoni appaiono rugosi, penetrati da cordoni fibrosi ruvidi, tra i quali si alternano molteplici focolai di diverse dimensioni e aree di enfisema bronchiolare. Nel segmento posteriore del polmone destro viene determinata una cavità con un diametro di 2,5 cm con pareti dense e senza contenuto. Il lobo medio ed entrambi quelli inferiori sono gonfi, con segni di moderata fibrosi. Nel lobo inferiore del polmone sinistro, a livello di 3-4 spazi intercostali, vengono rilevati più focolai lobulari con contorni sfocati. Le radici dei polmoni vengono deformate, tirate su e compattate. I polmoni sono circondati da strati pleurici. Aderenze pleurodiaframmatiche su entrambi i lati. La trachea è leggermente tirata a destra. Il cuore e i grandi vasi sono invariati.
Conclusione: tubercolosi fibroso-cavernosa con cirrosi dei lobi superiori e focolai di disseminazione broncogena nel polmone sinistro.
Le radiografie semplici e una serie di tomografie lineari dei polmoni rivelano una leggera diminuzione del lobo superiore del polmone sinistro. Il modello polmonare in esso è migliorato a causa della congestione venosa e della linfostasi. L'ombra della radice del polmone sinistro è scarsamente differenziata. Il lume del bronco lobare superiore sinistro è ristretto, il suo contorno superiore è irregolare. Il lobo inferiore del polmone sinistro è moderatamente gonfiato in modo compensatorio. Il polmone destro è privo di caratteristiche. Il cuore e i grandi vasi sono invariati.
Conclusione: cancro centrale del polmone sinistro, che origina dal bronco del lobo superiore, complicato da ipoventilazione del lobo superiore del polmone.
Le radiografie semplici e le tomografie lineari dei polmoni rivelano una cavità del diametro di 4 cm nel segmento anteriore del polmone destro. Le pareti della cavità sono di spessore irregolare (0,4-0,6 cm), la sua superficie interna è irregolare, con una formazione tuberosa nel polo inferiore. Attorno alla cavità si trova una stretta zona di ristrutturazione del pattern polmonare. Non sono state identificate formazioni patologiche in altre parti dei polmoni. Non sono stati rilevati linfonodi ingrossati nelle radici dei polmoni o nel mediastino. Il diaframma è posizionato normalmente. Il cuore è leggermente ingrossato a causa dell'ipertrofia ventricolare sinistra. L'aorta è allungata e moderatamente dilatata.
Conclusione: cancro periferico in disintegrazione del polmone destro (“forma cavitaria”).
*Imaging medico 1997: 4.
RISULTATI DELLA DIAGNOSTICA DELLE RADIAZIONI
RICERCA
(Messaggio 3. Ossa e articolazioni delle estremità) DIPARTIMENTO DELLA SALUTE DEL GOVERNO DI MOSCA
CENTRO SCIENTIFICO E PRATICO DI RADIOLOGIA MEDICA
Mosca 2008
Nei dipartimenti di radiazioni e negli uffici delle istituzioni mediche /.Mosca, migliaia di protocolli vengono elaborati quotidianamente sulla base dei risultati di studi diagnostici a raggi X, tomografia, ultrasuoni e radionuclidi. Dall'obiettività e dall'accuratezza di questi protocolli dipende in una certa misura il livello della diagnostica, la cultura dell'assistenza medica ai pazienti e la comprensione reciproca dei medici di varie specialità.
Al fine di migliorare la qualità della registrazione degli studi sulle radiazioni, presso il Centro scientifico e pratico di radiologia medica sono stati preparati una serie di messaggi di avviso. Dovrebbero contribuire alla correttezza dei referti medici e alla necessaria unificazione della terminologia utilizzata nella descrizione dei risultati della ricerca. Le raccomandazioni sono destinate ad una rete informativa basata su testo. Allo stesso tempo, la standardizzazione della terminologia è particolarmente importante durante il periodo di graduale transizione verso l'uso di postazioni di lavoro automatizzate e di un sistema informatico per ottenere, analizzare, trasmettere e archiviare le immagini delle radiazioni.
Questo messaggio è dedicato alla registrazione dei risultati dell'esame radiografico delle ossa e delle articolazioni delle estremità. L'accento è posto sulla descrizione della metodologia per l'analisi delle radiografie standard delle estremità. Le questioni terminologiche nella valutazione di scintigrammi, ecografie, tomografia computerizzata e risonanza magnetica del sistema muscolo-scheletrico saranno discusse nelle successive lettere di istruzione.
Breve introduzione
La stesura di un protocollo è un'importante fase finale dell'esame clinico e radiologico del paziente. La qualità del protocollo dipende dal rispetto dei principi generali dell'esame del paziente e dello studio dei materiali ottenuti a seguito dello studio.
1a regola. Un'immagine a raggi X deve essere studiata secondo un determinato piano, in una determinata sequenza.
Schema per lo studio delle radiografie delle ossa e delle articolazioni degli arti:
I. Esame generale della radiografia:
determinazione della metodologia di ricerca; determinazione della proiezione di ripresa e del tipo di immagine (rilievo, avvistamento, elettroradiogramma, radiografia con ingrandimento diretto dell'immagine, ecc.); valutazione della qualità dell'immagine; orientamento anatomico generale dei raggi X.
II. Uno studio dettagliato dell'osso studiato: la posizione dell'osso tra i tessuti vicini e la sua relazione con le altre ossa della zona; dimensione dell'osso; forma ossea; contorni delle superfici esterne ed interne dello strato corticale; struttura ossea.
III. Studio delle superfici articolari e articolari delle ossa: la dimensione e la forma delle estremità articolari delle ossa, il loro rapporto, la dimensione e la forma dello spazio articolare a raggi X; contorni e spessore delle placche ossee di chiusura della cavità articolare e della testa articolare; condizione dello strato subcondrale (subcondrale) del tessuto osseo; struttura ossea delle epifisi; zone di crescita e nuclei di ossificazione (nei giovani).
VI. Studio dei tessuti molli che circondano l'osso (articolazione):
posizione, volume e configurazione dei tessuti molli; struttura dei tessuti molli, stato dei tessuti peri- e paraarticolari.
2a regola. Qualsiasi parte dell'arto deve essere esaminata in almeno due proiezioni reciprocamente perpendicolari. Il protocollo dell'esame radiografico viene redatto solo dopo aver confrontato tutte le immagini riprese.
Quando studia le radiografie delle ossa e delle articolazioni, il radiologo dovrebbe sempre familiarizzare con il quadro clinico della malattia e con i dati di laboratorio disponibili. Nella maggior parte dei casi è necessario un esame personale del paziente e una conversazione con lui.
Il radiologo non dovrebbe sforzarsi di fornire una descrizione dettagliata dei segni d'ombra, il che renderebbe il protocollo irragionevolmente lungo e non sempre chiaro al medico: lo studio dell'immagine d'ombra (skialologica) viene effettuato mentalmente, ma solo i risultati di questa analisi sono indicati nel protocollo. Il radiologo deve, se possibile, evitare espressioni specifiche come “clearance”, “oscuramento”, “sovrapposizione di ombre” e abbreviazioni insolite di parole (abbreviazioni).
3a regola. Il protocollo di ricerca dovrebbe essere scritto nel linguaggio dell'anatomia e della fisiologia normale e patologica comune a tutte le specialità mediche e, se possibile, senza l'uso di denominazioni professionali ristrette.
Il protocollo dell'esame radiografico e, in particolare, il referto diagnostico rispecchiano le conoscenze e l'esperienza del medico, ed inoltre costituiscono un documento legale.
4a regola. Il protocollo deve concludersi con la firma personale del medico che ha eseguito l'esame radiografico. Si consiglia inoltre di utilizzare un piccolo sigillo con il cognome e le iniziali del medico.
Struttura e contenuto del protocollo per lo studio delle ossa e delle articolazioni delle estremità
Il protocollo standard è composto da tre parti: un titolo (parte introduttiva), una descrizione del diagramma di radiazione e una conclusione. Il titolo deve indicare il metodo (metodologia) dello studio radioattivo, l'organo (parte del corpo, parte dell'arto) oggetto di studio e le proiezioni di ripresa. Inoltre, il titolo indica la data dello studio e, in caso di cure mediche di emergenza, l'ora esatta della procedura (ore e minuti).
Se ci sono deviazioni dalla "norma", il protocollo descrive le manifestazioni della condizione patologica, guidate dai punti del diagramma sopra. La coerenza rigorosa è importante perché l'età e le caratteristiche individuali di dimensioni, forma e struttura delle ossa sono molto diverse. Quando si valuta la struttura ossea, è necessario rispettare costantemente i dati clinici a causa della dipendenza della struttura dallo stile di vita di una persona, dallo stato dei suoi sistemi endocrino ed ematopoietico. Deviazioni relativamente piccole dalla posizione, dimensione e forma abituali delle ossa, non accompagnate da disfunzione del sistema muscolo-scheletrico, dovrebbero essere considerate come opzioni che non hanno un significato clinico significativo. Le anomalie dello sviluppo includono deviazioni più pronunciate, ma non portano a una disfunzione evidente . I cambiamenti grossolani che comportano una brusca interruzione o l'impossibilità di svolgere una funzione importante sono solitamente chiamati malformazioni dello sviluppo dell'apparato osteoarticolare.
Quando si descrivono condizioni patologiche, si consiglia di utilizzare i termini elencati di seguito. La deviazione nella posizione degli assi delle ossa che si collegano tra loro è chiamata deviazione. Un esempio sono le posizioni varo e valgo delle ossa delle estremità, piede torto, piede piatto, ecc. Quando si caratterizzano i cambiamenti nella dimensione delle ossa, si dovrebbe distinguere tra una diminuzione o un aumento uniforme e irregolare (locale). si osserva quando è sottosviluppato o con atrofia, una diminuzione irregolare si osserva principalmente durante la lesione infiammatoria e tumorale. L'allungamento osseo si osserva con gigantismo parziale. L'ispessimento osseo si verifica con aumento del carico (ipertrofia lavorativa) o come risultato di un'eccessiva crescita e ossificazione il periostio con la sua assimilazione da parte dello strato corticale (si verifica in disturbi circolatori, intossicazioni, processi infiammatori, le deformazioni ossee sono estremamente diverse). È conveniente distinguere la deformazione ossea con un aumento del suo volume, senza variazione di volume e con una diminuzione del volume.
È necessario distinguere chiaramente tra protrusioni sulla superficie dell'osso associate a disturbi dello sviluppo (esostosi) e protrusioni formate a seguito del processo infiammatorio (osteofiti). Quando si descrivono i contorni di un osso, è consigliabile utilizzare termini generalmente compresi: acuto, non affilato, uniforme, irregolare, convesso, concavo, policiclico (smerlato). Gli stessi termini vengono utilizzati quando si valutano i contorni delle formazioni focali nelle ossa e nelle articolazioni. Piccole e distinte depressioni sulla superficie interna della corteccia sono chiamate lacune;
Il punto centrale dell'analisi delle radiografie è nella maggior parte dei casi lo studio della struttura ossea, cioè il rapporto tra fasci ossei e trabecole e spazi midollari, il rapporto tra materia ossea compatta e spugnosa, la dimensione del canale midollare, ecc. . In questa lettera; è impossibile presentare informazioni sui molteplici cambiamenti nella struttura ossea dovuti a lesioni, lesioni infiammatorie, distrofiche e tumorali, ecc. Dovremo limitarci a elencare i termini di base consigliati durante la registrazione dei risultati dell'esame radiografico delle ossa e delle articolazioni.
Si possono distinguere quattro tipi di ristrutturazione della struttura ossea: osteoporosi, osteosclerosi, zona di ristrutturazione e periostosi. L'osteoporosi è locale (locale), regionale, diffusa (interessa le ossa dell'intero arto) e sistemica (generalizzata). Inoltre, si distinguono l'osteoporosi irregolare (a macchie) e l'osteoporosi uniforme (diffusa). Una manifestazione dell'osteoporosi è anche la spongiosazione dello strato corticale, la sua dissezione può essere locale (limitata), diffusa o sistemica (generalizzata). Il risultato di disturbi dello sviluppo sono formazioni focali intraossee costituite da una sostanza compatta. Piccole lesioni di forma regolare sono solitamente chiamate isole compatte, mentre quelle più grandi e di forma irregolare sono chiamate enostosi.
Disturbi significativi della struttura ossea si osservano durante i processi infiammatori e tumorali. Per denotare il riassorbimento dei fasci ossei e delle trabecole si usa il termine “os-teolisi” e la loro distruzione è “distruzione”. I focolai di distruzione possono essere localizzati nella parte centrale dell'osso o nella parte marginale (quindi indicano distruzione superficiale o marginale). I piccoli difetti dei bordi sono chiamati difetti. Un'area morta dell'osso viene solitamente chiamata necrosi e un frammento separato dal tessuto osseo circostante viene chiamato sequestro (nei processi infiammatori!). Se in seguito alla distruzione parte della diafisi si è staccata in tutto il suo spessore si parla di sequestro totale (cilindrico). Più frequenti sono i cosiddetti sequestri “parziali”; Possono essere costituiti da sostanza ossea compatta (sequestro corticale) o da sostanza spugnosa (sequestro spongioso). Il sequestro può essere superficiale (sottoperiostale) o penetrante.
Vengono utilizzati numerosi termini per descrivere il modello di calcificazione periostale. In presenza di una stretta striscia di periostio calcificato, separata dall'ombra dello strato corticale da una zona di schiarimento, si parla di periostite distaccata. A seconda della struttura dell'ombra del periostio esfoliato, si distingue la periostite lineare, stratificata e multistrato. Se gli strati periostali formano contorni bizzarri, allora scrivono di periostite con frange o pizzo. Se la calcificazione dei tessuti si verifica lungo i vasi che passano attraverso i canali di Volkmann, sulle radiografie appaiono strisce sottili perpendicolari alla superficie dell'osso (ad esempio, con il tumore di Ewing). Si chiamano spicole o, non del tutto accuratamente, periostite aghiforme.
I cambiamenti nella struttura ossea possono essere associati alla comparsa di cavità e difetti nell'osso. Analizzando i dati clinici e radiologici, il medico nella maggior parte dei casi può distinguere cisti, formazioni simili a cisti, ascessi, cavità (nella tubercolosi) e difetti derivanti da interventi chirurgici.
Una fase importante dell'analisi è lo studio delle articolazioni e delle estremità articolari delle ossa. Rapporti normali tra le estremità articolari nelle anomalie dello sviluppo e in molte lesioni traumatiche, infiammatorie e tumorali. In una persona sana, le forme della testa articolare e dell'incavo corrispondono tra loro, i loro contorni sono arrotondati, affilati e uniformi. Lo spazio di qualsiasi giunto ha un'altezza uniforme, una forma arcuata o nastriforme. Con la sublussazione, lo spazio articolare assume una forma a cuneo. Si osserva un restringimento uniforme dello spazio articolare a raggi X con cambiamenti distrofici nella cartilagine articolare e un restringimento irregolare si osserva principalmente durante i processi infiammatori. I cambiamenti nelle placche terminali delle epifisi devono essere annotati nel protocollo. Normalmente, la placca terminale della testa articolare è più stretta di quella della cavità glenoidea. Quando la funzione articolare è compromessa a causa di un'artrosi deformante, lo spessore delle placche terminali della testa e della cavità glenoidea viene spesso equalizzato. Al contrario, l'atrofia delle placche terminali dell'osso indica lo sviluppo di anchilosi fibrosa. Naturalmente va distinta dall'anchilosi ossea, nella quale i fasci ossei passano direttamente dalla testa articolare nella cavità glenoidea. Lungo il percorso, si nota la necessità di distinguere rigorosamente l'anchilosi, cioè la fusione delle epifisi di due ossa adiacenti, dal processo fisiologico di fusione delle epifisi e metafisi, apofisi e diafisi, che prende il nome di “sinostosi”. l'anomalia congenita della non distinzione delle ossa è designata con il termine “concrescenza” (ad esempio, non separazione congenita dei corpi delle vertebre adiacenti o non separazione delle costole adiacenti).
Quando si descrive lo stato delle piastre terminali, vengono utilizzati i seguenti termini: assottigliamento, ispessimento, sclerosi, spessore irregolare. E quando si valuta lo strato osseo subcondrale, i termini sono: sclerosi (sclerosi), rarefazione. Ciò non si limita ai cambiamenti nella struttura delle epifisi. Per un'epifisi sana è tipica una struttura ossea a maglie fini; con l'osteoporosi diventa ad ansa grande, con l'osteosclerosi diventa così ad ansa che a volte la struttura ossea è indistinguibile; Nei luoghi in cui la capsula articolare e i legamenti sono attaccati alla parte ossea dell'epifisi, possono verificarsi ulcere. Tali piccoli difetti marginali alle estremità articolari delle ossa sono chiamati focolai di distruzione o erosioni. Quando si analizza la condizione dell'articolazione nei bambini e negli adolescenti, si presta particolare attenzione alla simmetria dell'aspetto dei punti di ossificazione, al momento della loro rilevazione sulle radiografie, alla dimensione in millimetri e alla corrispondenza dei tempi della sinostosi con l'età del soggetto.
La scrupolosità è estremamente importante quando si descrive la natura di una frattura ossea. Dovrebbero essere utilizzati termini chiaramente definiti. Esistono fratture complete e incomplete (frattura, fessura). Una frattura ripetuta è chiamata rifrattura. La natura della frattura può essere di compressione, torsione, avulsione, scheggiata, perforata. È necessaria l'indicazione del tipo di frattura extra o intrarticolare. La quantità di spostamento longitudinale o laterale dei frammenti è indicata in centimetri e lo spostamento angolare e periferico - in gradi. Per indicare la natura del callo tra i frammenti, vengono utilizzati i termini “periostale”, “endostale”, “parostale” ed “eccesso”.
Il protocollo si conclude con una conclusione. Questa è la conclusione diagnostica del medico. La conclusione si basa su un'analisi dell'immagine radiografica, tenendo conto della storia medica e dei dati provenienti da studi clinici e di laboratorio. La conclusione può contenere raccomandazioni per successivi studi chiarificatori.
Esempi di protocolli
1) Le radiografie dell'articolazione del polso sinistro evidenziano una frattura intrarticolare dell'epimetafisi del radio, avulsione del processo stiloideo dell'ulna e rottura dell'articolazione radioulnare distale. La posizione della superficie articolare del radio rispetto all'asse longitudinale di questo osso viene significativamente modificata a causa dello spostamento dorsale del frammento periferico e della rotazione della mano verso il lato radiale. Nell'immagine in proiezione laterale la superficie articolare è inclinata all'indietro con un angolo di 111. Nell'immagine in proiezione diretta, l'angolo tra la superficie articolare e l'asse longitudinale del radio è 54.
Le radiografie dell'articolazione della caviglia destra rivelano una frattura intrarticolare dei malleoli interni ed esterni e una frattura del bordo posteriore dell'epifisi della tibia con sublussazione del piede verso l'esterno e all'indietro. Rottura dell'articolazione tibioperoneale distale.
Le radiografie dell'articolazione del ginocchio destro e del terzo inferiore della coscia destra nella metafisi e nella parte adiacente della diafisi del femore rivelano molteplici focolai distruttivi di varie dimensioni, di forma rotonda e ovale (allungata). I contorni delle lesioni sono sfumati e irregolari. Sono presenti piccoli sequestri. Lungo il bordo mediale dell'osso, a 1-2 mm dalla sua superficie, appare una stretta striscia di periostio calcificato (periostite distaccata).
Conclusione: osteomielite ematogena acuta del femore destro.
4) Le radiografie dell'articolazione del gomito sinistro rivelano un'osteoporosi regionale e un restringimento irregolare dello spazio articolare radiografico. Nei luoghi di attacco della capsula articolare e dei legamenti ai condili dell'omero si notano difetti marginali (usure) di forma irregolare. Nella troclea e nell'eminenza capitata dell'omero, così come nel processo olecranico dell'ulna, sono presenti grandi focolai distruttivi dai contorni irregolari e sfumati contenenti sequestri.
Conclusione: tubercolosi dell'articolazione del gomito (l'altezza della malattia).
5.) Le radiografie dell'articolazione dell'anca sinistra rivelano osteoporosi regionale, restringimento dello spazio articolare radiografico e approfondimento dell'acetabolo a causa di escrescenze marginali ossee attorno al suo bordo esterno. Piccole escrescenze ossee sono presenti anche sul bordo interno dell'acetabolo. Vi compaiono anche piccole radure racemose.
Conclusione: artrosi deformante (coxoartrosi).
6) Le radiografie dell'articolazione del ginocchio destro rivelano un restringimento significativo dello spazio articolare radiografico, principalmente nella parte interna dell'articolazione. La placca terminale dell'epifisi è espansa in modo non uniforme, sono presenti sclerosi subcondrale e osteoporosi regionale. Sono presenti grandi escrescenze marginali ossee attorno al condilo interno del femore e della tibia. Piccole escrescenze marginali ossee si osservano anche nella parte esterna dell'articolazione.
Conclusione: artrosi deformante dell'articolazione del ginocchio.
7) Le radiografie del piede sinistro rivelano la deformazione della testa del secondo metatarso e della base della falange principale del secondo dito. La testa e la cavità glenoidea sono ingrandite, soprattutto in diametro, appiattite e lungo i bordi sono presenti escrescenze ossee. Lo spazio articolare della seconda articolazione metatarso-falangea non ha un'altezza uniforme, con contorni irregolari, le placche terminali dell'epifisi sono ispessite.
Conclusione: Artrosi deformante dell'articolazione metatarso-falangea del secondo dito dovuta a pregressa necrosi asettica (osteocondropatia) della testa del secondo metatarso.
8) Le radiografie della gamba destra rivelano un ampio difetto del tessuto osseo nella metadiafisi superiore della tibia. Il difetto ha forma irregolare, contorni irregolari e sfumati. Non sono presenti sequestri nell'area della distruzione, né periostiti distaccate. Lo strato corticale nella parte prossimale del difetto è distrutto e sopra il bordo superiore della lesione si è formata una sporgenza di periostio calcificato a forma di “visiera”.
Conclusione: sarcoma osteogenico della tibia.
PIANO DI STUDIO (SCHEMA DESCRITTIVO) DELLE RADIOGRAFIE DELLE OSSA
1. Area di studio.
2. Proiezione dell'immagine (diretta, laterale, assiale, tangenziale, speciale, aggiuntiva o non standard in un paziente gravemente malato).
4. Stato dei tessuti molli (forma, volume, intensità e struttura dell'ombra, presenza di corpi estranei o gas liberi dopo lesioni, ecc.).
5. Posizione dell'osso (normale, spostamento dovuto a lussazione o sublussazione).
6. La dimensione e la forma dell'osso (normale, accorciamento o allungamento, ispessimento dovuto a ipertrofia lavorativa o iperostosi, assottigliamento dovuto a ipoplasia congenita o atrofia acquisita, curvatura, gonfiore).
7. Contorni esterni dell'osso, tenendo conto delle caratteristiche anatomiche (lisci o irregolari, chiari o poco chiari).
8. Strato corticale (normale, assottigliato o ispessito per iperostosi o enostosi, continuo o discontinuo per distruzione, osteolisi o frattura).
9. Struttura ossea (normale, osteoporosi, osteosclerosi, distruzione, osteonecrosi, sequestro, osteolisi, ristrutturazione cistica, perdita di integrità).
10. Reazione del periostio (assente, presente: lineare o esfoliato, sfrangiato, stratificato o “a cipolla”, spicole o aghiformi, visiera periostale, misto).
11. Zone di crescita e nuclei di ossificazione nei giovani (corrispondenza con età, posizione, forma e dimensione).
12. Condizione dello spazio articolare radiografico (larghezza normale, deformato, ristretto in modo uniforme o non uniforme, espanso in modo uniforme o non uniforme, oscurato a causa di calcificazioni o presenza di versamento, contiene formazioni aggiuntive: frammenti ossei, corpi estranei, frammenti ossei o cartilaginei - topi articolari).
13. Morfometria a raggi X.
14. Conclusione radiografica (clinica e radiologica).
15. Raccomandazioni. 6. Zone di crescita e nuclei di ossificazione nei giovani (corrispondenza con età, posizione, forma e dimensione).
7. La dimensione e la forma delle estremità articolari (normale, ispessimento o atrofia, gonfiore, appiattimento, deformazione a forma di fungo, ecc.).
8. Congruenza (corrispondenza tra loro) della cavità glenoidea e della testa articolare.
9. Posizione delle estremità articolari (normale, spostamento dovuto a lussazione o sublussazione, che indica la direzione).
10. Contorni delle placche terminali delle epifisi (continui o intermittenti, lisci o irregolari, chiari o poco chiari, ispessiti o assottigliati).
11. Struttura dello strato subcondrale (normale, osteoporosi, osteosclerosi, distruzione, sequestro, ristrutturazione cistica).
12. Struttura ossea delle epifisi e delle metafisi (normale, osteoporosi, osteosclerosi, distruzione, osteonecrosi, sequestro, osteolisi, ristrutturazione cistica, violazione dell'integrità).
13. Reazione del periostio (assente, presente: lineare o esfoliato, sfrangiato, stratificato o “a cipolla”, spicole o aghiformi, visiera periostale, misto).
14. Morfometria a raggi X. 6. Stato delle vertebre:
- corpi (posizione, forma, dimensione, contorni, struttura, nuclei di ossificazione nei giovani);
- archi (posizione, forma, dimensione, contorni, struttura);
- processi (posizione, forma, dimensione, contorni, struttura, nuclei di ossificazione nei giovani).
7. Condizione delle articolazioni intervertebrali (articolazioni delle faccette, articolazioni non covertebrali; nella regione toracica - costovertebrale e costotrasversale).
8. Condizione dei dischi intervertebrali (spazi intervertebrali radiografici) (forma, altezza, struttura dell'ombra).
9. Condizione del canale spinale (forma e larghezza).
10. Condizioni di altre parti visibili dello scheletro.
11. Morfometria a raggi X (per studi funzionali, scoliosi, ecc.).
12. Conclusione radiografica (clinica e radiologica).
13. Raccomandazioni.
PIANO DI STUDIO (SCHEMA DESCRITTIVO) DELLE RADIOGRAFIE DEL CRANIO
1. Proiezione di immagini (oltre 20 panoramiche e proiezioni speciali).
2. Valutazione della correttezza dell'installazione (secondo i criteri di ciascuna proiezione).
3. Valutazione della qualità dell'immagine (caratteristiche fisiche e tecniche: densità ottica, contrasto, nitidezza dell'immagine; assenza di artefatti e veli).
4. La forma e le dimensioni del cranio nel suo insieme.
5. Correlazione tra cervello e regioni facciali.
6. Condizione dei tessuti molli nell'area del cranio cerebrale (forma, volume, intensità e struttura dell'ombra).
7. Stato della volta cranica (forma e dimensione; spessore e struttura delle ossa, stato delle placche esterne ed interne e dello strato spugnoso; posizione e stato delle suture; stato dei solchi vascolari, degli sbocchi venosi, delle fosse pachioniche; gravità della “impronte digitali”; pneumatizzazione dei seni frontali).
8. Stato della base cranica (configurazione e dimensioni; confini e contorni delle fosse craniche anteriore, media e posteriore; dimensioni degli angoli della base cranica; stato della sella turcica; pneumatizzazione delle ossa; stato di aperture naturali nella zona della base del cranio e piramidi delle ossa temporali).
9. Presenza di calcificazioni nell'area del cranio e analisi della loro ombra (fisiologica o patogena).
10. Panoramica generale della parte facciale del cranio (forma, dimensione).
11. Condizione dei tessuti molli nell'area del cranio facciale (forma, volume, intensità e struttura dell'ombra).
12. Stato delle orbite (forma, dimensione, contorni).
13. Cavità nasale e apertura piriforme (posizione, forma, dimensione, pneumatizzazione, stato dei turbinati).
14. Stato delle cellule del labirinto etmoidale (posizione, forma, dimensione, contorni, pneumatizzazione).
15. Stato dei seni mascellari (posizione, forma, dimensione, contorni, pneumatizzazione).
16. Stato delle parti visibili delle mascelle e dei denti.
17. Morfometria a raggi X.
18. Conclusione radiografica (clinica e radiologica).
19. Raccomandazioni.
6. Posizione dei reni.
7. Forma del rene.
8. Dimensioni dei reni.
9. Contorni dei reni.
10. Intensità e struttura dell'ombra del germoglio.
11. La presenza di ombre aggiuntive nella proiezione delle vie urinarie e di altri organi dello spazio retroperitoneale e della cavità addominale, sospette per calcoli, pietrificazione, tumori, ecc.
12. Valutazione comparativa del rilascio di mezzo di contrasto da parte dei reni (tempi e gravità della fase nefrografica, tempi e natura del riempimento dei sistemi addominali con mezzo di contrasto).
13. Posizione, forma e dimensione delle coppe e del bacino.
14. Posizione, forma, contorni e larghezza del lume di varie parti degli ureteri.
15. Il grado e la natura del riempimento degli ureteri con un mezzo di contrasto.
16. Posizione, forma, dimensione della vescica.
17. Contorni e struttura dell'ombra della vescica.
18. Morfometria a raggi X.
19. Conclusione radiografica (clinica e radiologica).
20. Raccomandazioni.
Per fare una diagnosi di malattia sulla base delle immagini radiografiche, è necessario metodicamente e coerentemente: 1) acquisire piena familiarità con tutti i dati dello studio clinico; 2) individuare e tenere conto dei cosiddetti sintomi radiologici; 3) interpretare questi sintomi radiologici dal punto di vista dell'anatomia patologica e della fisiologia patologica; 4) condurre una diagnosi differenziale generale basata sui dati radiografici e dell'esame clinico; 5) formulare conclusioni oralmente o per iscritto, cioè dare una conclusione.
1. Registrazione dei dati della sperimentazione clinica
Il primo passo nel percorso verso la diagnosi è la familiarità con i risultati di un esame clinico generale. Al momento, probabilmente non c'è un solo radiologo sovietico che non creda che l'esame radiografico sia solo parte integrante dell'esame clinico generale del paziente, che il metodo di esame radiografico sia solo uno dei tanti metodi di esame clinico . La diagnostica radiografica non è qualcosa di completamente indipendente, tanto meno autosufficiente, non compete con altri metodi, ma li integra solo; La diagnosi richiede una sintesi di dati radiologici e clinici anatomopatologici e fisiopatologici. Un radiologo è un partecipante obbligatorio all'esame clinico generale e allo studio del paziente. Questa posizione fondamentale - una visione della diagnostica radiografica come disciplina clinica - è sempre stata una caratteristica distintiva della scuola di radiologia sovietica. Quando diciamo “diagnostica radiologica” intendiamo sempre “diagnostica clinica radiologica”.
Le conversazioni secondo cui la radiologia porta a una diminuzione della completezza dell'esame clinico, che sostituisce le vecchie competenze cliniche e "corrompono" il pensiero clinico, sono profondamente conservatrici e, se adeguatamente formulate, non si basano su nulla. Un radiologo che ha seguito una formazione adeguata non parlerà mai senza conoscere il quadro clinico
Niki. Se un paziente viene inviato nella sala radiologica con un'anamnesi, che contiene solo il numero, la data e il cognome del paziente, allora da una tale "organizzazione" di assistenza ai pazienti con cure radiologiche, la radiologia subisce ancora più danni che la clinica.
Una diagnosi corretta è possibile solo se sono presenti due condizioni indispensabili: in primo luogo, la conoscenza della malattia in generale e, in secondo luogo, la conoscenza della storia medica di ciascun paziente. Il radiologo ha l'obbligo di conoscere dettagliatamente il suo paziente in tutta la sua diversità individuale, biologica e sociale. Di conseguenza, tenendo conto di tutti i dati dell'anamnesi, del corso del processo, dei metodi di trattamento precedentemente applicati, della ricerca con metodi clinici convenzionali e, se necessario, degli esami del sangue, sierologici e batteriologici, sono assolutamente necessari per un radiologo moderno.
Il radiologo di solito esamina solo un'area dello scheletro che interessa al medico curante o al paziente. Questa circostanza di per sé crea una minaccia reale alla ristretta comprensione organomorfologica della malattia ossea, una minaccia all'interpretazione localistica del processo patologico.
Qual è la via d'uscita da questa situazione pericolosa, incompatibile con la medicina pavloviana? A merito dell'avanzata scuola di radiologia clinica sovietica, va affermato che è stata trovata da tempo una via d'uscita dalla situazione. Si tratta dell'utilizzo di preziosi dati radiografici oggettivi nel più ampio quadro clinico generale. Questo è un rifiuto consapevole del significato autosufficiente della radiologia, la negazione del meschino e nudo tecnicismo in radiologia, l'interpretazione dei sintomi radiografici alla luce dell'intera clinica. I dati radiografici locali vengono utilizzati non isolatamente da tutti gli altri processi patologici nello scheletro osseo e in altri sistemi dell'intero corpo umano, ma in stretta connessione con essi. Inoltre, come si può vedere dall'intera ulteriore presentazione dell'argomento, la patologia del sistema scheletrico non è considerata solo come un disturbo del sistema muscolo-scheletrico, ma anche l'importanza dello scheletro osseo in tutta la sua diversità nel metabolismo generale sistema come il più importante deposito di minerali è pienamente apprezzato, e vengono anche pienamente apprezzate tutte le possibili influenze sullo scheletro di un'ampia varietà di fattori esterni ed interni, e soprattutto l'influenza dominante del sistema nervoso centrale.
2. Sintomi radiologici e analisi dell'immagine ombra
Rilevare e tenere in considerazione i sintomi radiologici significa comprendere l'immagine d'ombra dell'osso, confrontare l'immagine in questo caso con l'immagine normale, tracciare il confine tra normalità e patologia ed evidenziare nell'immagine quelle immagini d'ombra che non si verificano sotto condizioni normali.
Inutile dire che il requisito fondamentale obbligatorio per chi si assume la responsabilità di leggere una radiografia è, innanzitutto, la conoscenza dei fondamenti della radiologia generale e delle tecniche radiografiche. Il medico deve avere familiarità con l'ottica a raggi X, con le leggi fisiche del passaggio dei raggi X attraverso i vari tessuti umani, con le costruzioni geometriche spaziali - con la sciologia generale e particolare. Deve essere in grado di valutare tutte le caratteristiche dell'immagine causate dalla scelta di raggi duri o molli, irregolarità nel tempo di esposizione, percorso dei raggi con diverse angolazioni.
disposizioni dello studio e soprattutto errori nella lavorazione fotografica della pellicola. Il requisito principale è una completa e profonda familiarità con l'immagine radiografica dello scheletro normale. Non basta conoscere l'osteologia, è necessario conoscere l'osteologia a raggi X, l'osteologia in un'immagine d'ombra specifica. È necessario conoscere perfettamente tutte le varianti della struttura dello scheletro, è necessario avere informazioni accurate sulle differenze di genere nell'anatomia dello scheletro e soprattutto ricordare i cambiamenti legati all'età nelle fotografie normali. È inoltre necessario conoscere le caratteristiche sociali, professionali, costituzionali ed endocrine di ogni singolo caso. In altre parole, il lettore della radiografia è tenuto ad integrare le sue conoscenze di base dell'anatomia normale con fatti che prima non interessavano affatto all'anatomista, al pediatra, al chirurgo, ecc. ed erano al di fuori della portata delle loro idee. Ora tutti hanno capito la necessità di introdurre la radiologia nell'anatomia moderna e il metodo a raggi X è parte integrante della morfologia come metodo microscopico. Sfortunatamente, in relazione alla fisiologia - normale e patologica - questo processo di padronanza del metodo radiografico viene eseguito in modo meno efficace.
Ogni ombra deve essere caratterizzata in termini delle sue seguenti proprietà skialologiche di base; un'ombra ha: 1) numero, 2) posizione, 3) forma, 4) dimensioni, 5) intensità, 6) disegno, 7) contorni, 8) mobilità, spostamento o immobilità.
Il numero di immagini in ombra può variare; l'ombra può essere singola o multipla. Per descrivere la posizione, è necessario utilizzare i soliti termini anatomici (ad esempio distale, prossimale, laterale, anteriore) e le designazioni delle parti anatomiche dell'osso o dell'articolazione (epifisi, diafisi, canale midollare, spazio articolare). È preferibile confrontare la forma con figure geometriche (cilindro, cono, ovale, lineare, poligonale o ombra rotonda). Le dimensioni sono meglio indicate in centimetri e millimetri; in questo caso è necessario fare un aggiustamento dovuto al fatto che spesso lo scheletro viene ripreso a distanza ravvicinata con un fascio di raggi divergenti. È meglio non confrontare la dimensione di un'ombra con la dimensione di oggetti conosciuti (monete, cereali, frutta), poiché l'esperienza dimostra che questi confronti sono generalmente estremamente imprecisi. L'intensità dell'ombra viene descritta in modo più accurato se confrontata con l'intensità, la densità o la profondità dell'ombra dell'osso normale. Il disegno delle ombre può essere uniforme, omogeneo oppure disomogeneo, irregolare, disomogeneo, macchiato; in quest'ultimo caso è necessario analizzare il rapporto tra zone chiare e zone scure. I contorni possono essere uniformi o irregolari, lisci o bucherellati, nettamente limitati o sfocati. La mobilità dell'ombra, ovviamente, può essere determinata solo mediante transilluminazione o in una serie di fotografie. In generale, l'analisi delle proprietà delle immagini d'ombra sulle radiografie dovrebbe essere eseguita con molta attenzione, completamente, coerente e pedante, soprattutto dai principianti.
I sintomi radiologici dovrebbero essere descritti nel modo più semplice e comprensibile possibile. I termini utilizzati in modo diverso da autori diversi dovrebbero essere mantenuti. Dobbiamo condannare quelle espressioni e parole d'ordine fantasiose e inventate di recente con cui alcuni amano ingombrare e complicare la descrizione di una radiografia. Sono adatte solo quelle espressioni che sono comprensibili senza una formazione speciale per un medico che pensa anatomicamente e fisiologicamente e che non ha esperienza nelle complessità della radiologia.
3. Interpretazione anatomica e fisiologica dei sintomi radiologici
Quando i sintomi radiologici vengono rilevati e descritti, il radiologo passa all'interpretazione di questi sintomi. Una radiografia è un'immagine d'ombra oggettiva dell'osso rimosso su pellicola fotografica e, naturalmente, se in realtà questa immagine d'ombra è anormale, allora, escludendo ogni fonte di errori fisici e tecnici, dobbiamo essere sicuri che l'osso stesso sia patologicamente cambiato. Qui il radiologo affronta un secondo compito: tradurre il linguaggio radiologico nel linguaggio dell'anatomia patologica e della fisiopatologia, per scoprire quali cambiamenti patologici sono alla base dei sintomi radiologici, qual è il substrato anatomico e fisiologico dei cambiamenti rilevati nell'immagine.
Per costruire una tale diagnosi su premesse morfologiche e fisiologiche affidabili, è necessario, innanzitutto, avere una conoscenza approfondita dei dati di anatomia patologica, istologia e fisiologia, nonché una vasta esperienza personale nella capacità di discernere, senza immaginazione, questi cambiamenti oggettivi nell'osso stesso o nell'articolazione in base alla loro immagine ombra. Sottolineiamo le parole "senza immaginazione": ciò significa che ciò che è richiesto è un'interpretazione dell'immagine radiografica che sia completamente coerente con la situazione reale e non immaginaria. "Devi leggere la fotografia e non indovinarla", avverte saggiamente T. P. Krasnobaev. È chiaro che quanto più ampie sono le conoscenze del radiologo nel campo dell'anatomia patologica e della fisiopatologia, tanto più la radiografia gli dice. Se il bagaglio di concetti anatomici, istologici e fisiopatologici del lettore della radiografia è molto limitato e il radiologo non ha una solida formazione teorica anatomica e fisiologica, allora solo un magro complesso di sintomi radiografici rientra nell'ambito della sua attenzione. È necessario sapere quali deviazioni dalla norma nella struttura ossea compaiono su una radiografia e in quale forma; Va ricordato che alcuni processi patologici molto significativi nell'apparato osteoarticolare sono compatibili con un'immagine del tutto normale sulle fotografie. Basti citare come esempio il quadro radiografico negativo dell'osteomielite ematogena acuta. Inoltre, una serie di processi patologici completamente diversi nello scheletro possono dare gli stessi sintomi radiologici e, al contrario, gli stessi cambiamenti nelle ossa possono manifestarsi in una varietà di combinazioni d'ombra. Non è un dato di fatto che i più diversi processi patologici nelle articolazioni nella loro eziologia e significato clinico possono trovare la loro espressione radiologica in quadri simili, a volte anche completamente identici, e lo stesso processo, ad esempio la tubercolosi dell'articolazione dell'anca, può si manifesta in uno spettro radiografico estremamente ampio e diversificato? Occorre infine tener conto del fatto che per numerosi segni radiologici il substrato anatomico e soprattutto funzionale non è stato ancora stabilito con sufficiente certezza; ciò vale soprattutto per quelle malattie benigne o rare, o nelle prime fasi del processo, che escludono la possibilità di controllo chirurgico o sezionale, nonché di riproduzione sperimentale.
A causa dei suoi limiti naturali e specifici, la radiologia spesso rivela molti meno modelli di quelli disponibili durante l'autopsia e l'esame istologico. Più facile
parlando, molte cose sono visibili sulle radiografie incomparabilmente peggiori che su un tavolo sezionale o operatorio. Si tratta, ad esempio, della stessa osteomielite acuta, di una serie di focolai tubercolari e di altri focolai infiammatori ossei distruttivi, di artrite purulenta fresca, di metastasi di tumori maligni nel midollo osseo nelle loro determinate fasi e forme di sviluppo, ecc. Ma molto è visibile su radiografie ed è meglio farlo ad occhio nudo durante l'autopsia o anche al microscopio. A titolo esemplificativo segnaliamo la ristrutturazione osteoporotica della sostanza ossea, focolai di necrosi asettica, alterazioni estremamente profonde della struttura ossea con osteodistrofia deformante, alcune manifestazioni di mieloma, calcificazione e ossificazione del midollo osseo, ecc.
Pertanto è scientificamente infondato e fondamentalmente errato pretendere da un radiologo una trasmissione al 100% di ciò che rappresenta l'anatomia patologica, poiché si tratta di metodi cognitivi sostanzialmente diversi. Nelle attività pratiche è necessaria un'interpretazione ragionevole, sobria e molto autocritica dell'immagine dell'ombra dei raggi X in immagini e termini anatomici e fisiologici. È necessario determinare con precisione i confini e i limiti del metodo a raggi X per lo studio delle ossa e delle articolazioni, non pretendere più di ciò che è essenzialmente in grado di fornire, ma allo stesso tempo non andare all'estremo opposto e non sminuire le sue effettive capacità. Le discrepanze naturali tra il quadro anatomico e fisiologico e la sua immagine d'ombra ai raggi X quando si tracciano i cosiddetti paralleli possono dare origine a un certo senso di confusione tra i giovani medici; Specialisti esperti, nel tempo, sviluppano una valutazione calma e sobria delle qualità intrinseche di ciascun metodo e una conoscenza dei limiti di ciascun metodo utilizzato.
Nonostante tutte queste reali difficoltà, nella stragrande maggioranza dei casi siamo ancora in grado, guidati dai sintomi radiologici, di descrivere i cambiamenti anatomici dell'osso all'incirca come se tenessimo tra le mani un osso macerato prelevato da un museo patologico. Un radiologo esperto, addestrato in anatomia e fisiologia patologica, si abitua a vedere davanti a sé nell'immagine non un'ombra piatta di un osso disegnato in nero, grigio e bianco, ma un osso vivo in rilievo dipinto con colori naturali.
Nella pratica quotidiana, la presa in considerazione dei sintomi radiologici e la loro interpretazione patologica sono molto spesso combinati insieme, e il radiologo immediatamente, senza descrivere le immagini ombra, ne rivela l'essenza. Così, ad esempio, nel caso di una frattura ossea con spostamento dei frammenti, le alterazioni anatomiche sono di per sé così evidenti che è più facile e naturale per il medico chiamare subito la cosa con il suo nome anatomico piuttosto che darne una descrizione dell'immagine dell'ombra. Se tale accelerazione del processo di lavoro è pienamente giustificata per una persona esperta, allora è necessario richiedere una metodologia rigorosamente rigorosa ai radiologi alle prime armi.
4. Riconoscimento distintivo generale
Dopo aver esaminato tutti i dati dell'esame clinico e radiologico, il radiologo può procedere al passo successivo, ovvero effettuare una diagnosi differenziale generale. Tutte le informazioni sono necessarie per il riconoscimento distintivo. I dati clinici da soli ovviamente non bastano: se bastassero a determinare la malattia, il paziente non verrebbe inviato a fare una radiografia.
Fiyu. Infatti, nella maggior parte dei casi, è consuetudine inviare un esame radiografico quando l'arsenale diagnostico clinico è insufficiente. Allo stesso tempo, come abbiamo visto, i soli dati radiologici nella maggior parte dei casi non possono fornire il riconoscimento.
Durante l'analisi del riconoscimento distintivo può risultare che le informazioni disponibili non sono sufficienti a suffragare la diagnosi; quindi il radiologo deve essere lui stesso un medico con una formazione generale tale da integrare lo studio, oppure deve decidere su un'ulteriore consultazione. È chiaro che non si dovrebbe complicare inutilmente la diagnosi con l'aiuto consultivo di altri specialisti; non si dovrebbero indirizzare i pazienti senza indicazioni rigorose, ad esempio per un esame del sangue per una reazione sierologica o da un neurologo, come spesso avviene.
È chiaro che nell'attività quotidiana del radiologo il riconoscimento distintivo non dovrebbe essere eccessivamente ampio, inverosimile, gonfiato artificialmente, vale a dire che un gran numero di possibili malattie, e soprattutto tutti i processi patologici immaginabili, non dovrebbero essere inclusi nel differenziale circolo diagnostico. Questo approccio può ancora essere giustificato in una certa misura da un punto di vista accademico, ad esempio scientifico e letterario, e soprattutto da un punto di vista pedagogico. In altre parole, l'ambito del riconoscimento distintivo nel lavoro pratico quotidiano di un radiologo dovrebbe essere ristretto il più possibile includendo solo le malattie più strettamente correlate tra le malattie in discussione, altrimenti è inevitabile una violazione dell'importante requisito di sempre rimanere nella posizione del realismo clinico. Solitamente non è necessario collocare sulle scale diagnostiche differenziali più di due o tre, massimo quattro o cinque unità nosologiche.
Nel lavoro pratico è spesso possibile non soffermarsi affatto sul quadro clinico e sul riconoscimento distintivo e subito dopo aver interpretato l'immagine ombra per trarre le conclusioni finali. Ciò vale in quei casi in cui la radiografia stessa è sufficiente per un riconoscimento inequivocabile e definitivo della malattia, quando le alterazioni radiologiche sono patognomoniche e di importanza decisiva. L'immagine radiografica di una serie di malattie è così caratteristica che spesso dà al radiologo il diritto di fare una diagnosi non solo indipendentemente dal quadro clinico, ma spesso anche in contrasto con i dati di uno studio clinico preliminare. Nell'uso pratico si dice e si scrive spesso che in numerose forme e fasi di varie malattie l'esame radiografico fornisce così tanto da diventare quasi indipendente, autosufficiente, e per il riconoscimento fornisce praticamente più di un'autopsia. o esame istologico.
Tuttavia, mettiamo seriamente in guardia dal desiderio di trascurare il quadro clinico della malattia. In definitiva, nella diagnostica radiologica ossea non esistono quasi più quadri realmente patognomonici, cioè sostanzialmente che non consentano interpretazioni diverse. Pertanto riteniamo fondamentalmente necessario realizzare il terzo e il quarto punto dello studio e non trarre mai conclusioni senza tenere conto dei sintomi clinici e della differenziazione con altre possibilità.
Dopo aver raccolto tutte le informazioni cliniche e radiologiche necessarie, nella maggior parte dei casi è possibile effettuare una diagnosi eziologica finale, cioè raggiungere l'obiettivo finale del compito. Tuttavia, ci sono casi in cui questo compito rimane ancora irrisolto o parzialmente impossibile. Tutta la diagnostica sarebbe una questione semplice se certa
I gruppi nosologici hanno fornito un quadro radiologico certo. Ma diverse malattie si manifestano esattamente nello stesso modo anatomico, fisiologico e radiologico, e la stessa malattia ossea o articolare fornisce immagini diverse in diverse fasi del processo e sotto l'influenza di condizioni diverse.
Queste considerazioni dovrebbero guidare il radiologo quando inizierà l'ultimo passo importante del suo lavoro: la formulazione della conclusione.
5. Formulazione della conclusione
Quale dovrebbe essere la conclusione del radiologo, quali informazioni dovrebbe contenere la sua risposta orale o scritta al medico curante che indirizza il paziente? Purtroppo queste problematiche non sono state ancora unanimemente e definitivamente risolte, non solo nel rapporto tra radiologi e clinici, ma anche tra gli stessi radiologi. Sulla questione dei limiti dell'esame radiografico e dei compiti del radiologo nella radiologia moderna, esistono attualmente ancora due scuole: quella vecchia, conservatrice, e quella giovane, progressista. I rappresentanti della vecchia scuola sostengono che l'unica cosa oggettiva fornita da una radiografia sono i sintomi radiologici; la conclusione dovrebbe elencare solo questi cambiamenti nell'immagine d'ombra. Alcuni rappresentanti del punto di vista conservatore ammettono ancora che nella conclusione si dia una “cauta” interpretazione patologica delle ombre, ma tutti negano categoricamente la possibilità e la necessità di fare una diagnosi. La diagnosi della malattia dovrebbe essere fatta, a loro avviso, non da un radiologo, ma solo dal medico curante, un clinico. Pertanto, la conclusione del radiologo dovrebbe contenere solo una dichiarazione dell'immagine d'ombra oggettiva, cioè una determinazione di ciò che è stato rilevato durante l'esame delle immagini, del tutto indipendente dai dati dell'esame clinico, la cui conoscenza è auspicabile per il radiologo, ma non obbligatoria. La scuola conservatrice, quindi, restringe l'ambito delle attività del radiologo e lo limita al ruolo di tecnico che fotografa, nonché di interprete delle ombre in termini particolari usati solo in radiologia. Solo in via eccezionale, quando possibile, la vecchia scuola consente l'uso di espressioni patologiche. Le conclusioni dovrebbero sempre essere lasciate interamente al medico.
La scuola progressista ha un punto di vista diverso, per certi versi opposto. Oggi il radiologo è principalmente un medico consulente, piuttosto che un tecnico specializzato. Il radiologo deve essere un clinico nel campo in cui intraprende la ricerca. Il suo obiettivo finale è la diagnosi della malattia e deve avvicinarsi il più possibile a questo obiettivo. Il radiologo deve fornire questa esposizione oggettiva dei fatti dal campo della sciologia, ma allo stesso tempo non limitarsi solo all'aspetto formalmente descrittivo della questione, deve anche esprimere il suo giudizio e trarre le conclusioni che derivano da questa descrizione. Aderire ai principi della scuola conservatrice significa essenzialmente promuovere il rifiuto del confinamento, così come lo intendiamo noi. Dopotutto, le conoscenze del medico curante nel campo della radiologia sono naturalmente piuttosto limitate. Rifiutando un'interpretazione clinica dettagliata del quadro scialogico, il radiologo priva il medico curante dell'assistenza che è tenuto a fornirgli. È da una formulazione così errata del caso che alla fine soffrono gli interessi del paziente, poiché i criteri più alti nel lavoro di un medico sono gli interessi del paziente.
Pertanto, il protocollo dell'esame radiologico deve contenere, oltre ai dati formali obbligatori, come il nome e l'indirizzo dell'istituzione, il numero del documento, la data della sua preparazione, il nome completo, patronimico e cognome del paziente, la sua età, ecc., da due elementi obbligatori, vale a dire la parte descrittiva e le conclusioni, i giudizi, cioè la parte finale, operativa.
Come ogni consulente, il radiologo deve essere informato dal medico curante di tutti i dettagli dell'esame clinico che ha preceduto la radiografia. Le brevi note ancora comunemente usate con la proposta di “rimuovere questa o quella zona” sono insufficienti e quindi inaccettabili. Un paziente indirizzato a un radiologo deve avere almeno una risposta alle seguenti tre domande: 1) come è progredita la malattia e cosa viene determinato dall'esame obiettivo clinico, cioè almeno brevi informazioni sulla storia, il decorso, il trattamento e i dati sulla routine clinica prova; 2) diagnosi presunta della malattia; 3) cosa è opportuno sapere durante un esame radiografico, cioè cosa vuole il medico curante dal radiologo.
Non importa quanto elementare sia questo requisito, ampi circoli medici peccano ancora contro di esso e spesso inviano un paziente a un radiologo senza un documento di accompagnamento o un rinvio che dovrebbe indicare lo scopo della consultazione. Su questa base sono inevitabili malintesi se il radiologo fin dall'inizio non si pone al posto giusto e non pretende dal medico curante le informazioni necessarie nell'interesse del caso e dei pazienti. La richiesta dello stencil di scattare una o più fotografie in una o nell'altra posizione, che di solito è scritta su note di accompagnamento, è altrettanto inappropriata quanto l'obbligo per un istologo di fissare o colorare un campione secondo un determinato metodo, o un'istruzione a un batteriologo per coltivare su questo o quel mezzo. Il modulo dovrà indicare esclusivamente la necessità di un esame radiografico, mentre la realizzazione di tutti gli aspetti tecnici, come la dimensione delle pellicole, la scelta di alcuni materiali fotografici, ecc., dovrà essere interamente lasciata alla competenza del radiologo. Pertanto, è necessaria la partecipazione di un radiologo al processo di esame radiografico di un paziente con patologie ossee e articolari, e questo lavoro non può essere considerato strettamente tecnico, limitato alla competenza del personale infermieristico. La radiografia è un processo essenzialmente responsabile che richiede un approccio medico e non può essere ridotto a un modello. Esiste una differenza fondamentale tra la diagnostica a raggi X e la fluorografia. Anche nel caso più apparentemente elementare di sospetto di una tipica frattura del radio, solo il radiologo, dopo aver ottenuto un quadro normale su due radiografie standard, guidato dai dati clinici, spesso di propria iniziativa scatta un'altra immagine aggiuntiva e rivela qualche patologia importante per l'osso carpale della vittima. Il tecnico dei raggi X o il tecnico dei raggi X non lo farà da solo. Solo la partecipazione personale di un radiologo al processo di produzione delle radiografie è in grado di garantire l'espansione dell'ambito dello studio oltre l'area indicata nella direzione del medico curante, così come l'inclusione di altri sistemi del corpo umano in lo studio radiografico. Questi sono, ad esempio, l'esame a raggi X dei polmoni nella tubercolosi osteoarticolare, la determinazione delle lesioni sifilitiche dell'aorta, la soluzione del problema
Sulla natura primaria o metastatica del tumore con la coesistenza di patologie ossee e polmonari, ecc. Solo con questo approccio si ottiene la risoluzione più accurata, rapida ed economica del problema diagnostico generale. È da condannare severamente la pratica viziosa della cosiddetta registrazione di radiografie ossee effettuate da un radiologo senza radiologo, quando quest'ultimo si astiene dall'esaminare il paziente, quando non vede nemmeno il paziente e così ne evira l'essenza e il contenuto clinico del metodo di esame a raggi X.
Il supporto organizzativo più naturale e allo stesso tempo ideale per i normali rapporti tra medico curante e radiologo, da noi richiesto e dalle corrispondenti indicazioni delle autorità sanitarie competenti, è la partecipazione del medico curante alla discussione dei dati radiologici , contatto personale tra il clinico e il radiologo, al quale entrambi, quindi l'altro, devono tendere. Indubbiamente, nelle condizioni del lavoro ambulatoriale ordinario tale contatto è difficile da ottenere, ma nel lavoro clinico è obbligatorio e insostituibile.
La nomenclatura dei raggi X non dovrebbe essere portata fuori dalle mura della sala radiologica, perché è incomprensibile per la stragrande maggioranza dei medici curanti. È inaccettabile che ogni specialista parli la propria lingua speciale. Per tutte le specialità mediche esiste un linguaggio comune: il linguaggio dell'anatomia e della fisiologia patologica.
È brutto quando le radiografie cadono nelle mani di un medico inesperto. L'immagine radiografica di un osso, a differenza dell'immagine del cuore, dello stomaco, del polmone, trasmette sostanzialmente la stessa immagine di un preparato macerato, cioè evoca nell'osservatore idee per le quali è già preparato, affascina con la sua apparente elementarità e accessibilità. Purtroppo molti medici credono che leggere una radiografia sia una cosa molto semplice, almeno più semplice dell’interpretazione di un’immagine microscopica, e, senza sufficiente esperienza, fanno “diagnosi radiografiche” 1.
Siamo quindi del punto di vista che il radiologo stesso deve trarre conclusioni basate sulle radiografie e lui stesso deve, quando possibile, fare una diagnosi della malattia. È sempre possibile? Inutile dire che il metodo a raggi X, come ogni altro metodo di ricerca, è limitato e in alcune condizioni è insufficiente. Anche sotto questo aspetto un'immagine radiografica non è diversa da una sezione microscopica. Gli istologi più esperti, come è noto, spesso rifiutano una conclusione definitiva senza conoscere il quadro clinico. Ad esempio, il quadro morfologico delle più diverse malattie dei linfonodi può essere completamente lo stesso e si può fare la diagnosi corretta
1 Ecco cosa dice al riguardo uno dei più grandi chirurghi russi e fondatori della diagnostica clinica osteo-articolare domestica a raggi X, N.A. Velyaminov (La dottrina delle malattie articolari da un punto di vista clinico, Giza, L., 1924, p. 71 ): “La roentgenologia ha creato una nuova era nello studio delle malattie delle ossa e delle articolazioni. Non c'è dubbio che la radiologia fornisce una quantità incommensurabile per la diagnosi e persino per lo studio dell'essenza della malattia nelle ossa, ma solo se vengono soddisfatte due condizioni: uso abile del metodo e lettura abile delle radiografie; entrambi, soprattutto il primo, richiedono conoscenze e abilità particolari; Una cattiva radiografia può rivelare relativamente poco; è necessario imparare a leggere una buona radiografia. Oserei pensare che sotto quest'ultimo aspetto molti chirurghi pratici pecchino; il risultato è lo stesso che spesso vediamo con l'analisi quantitativa delle urine: i risultati dell'analisi sono nelle loro mani, ma non sanno come leggerli.
lino solo se si tiene pienamente conto del quadro clinico, del decorso della malattia, della temperatura, dei cambiamenti del sangue, ecc. Varie malattie come il cancro cervicale e le alterazioni gonorroidali croniche possono fornire immagini microscopiche indistinguibili l'una dall'altra. Infine, non è così raro che vi siano casi in cui l'esame istologico non riesce a risolvere completamente il mistero diagnostico.
Un radiologo esperto deve innanzitutto conoscere i limiti dell'esame radiografico ed essere in grado di valutare caso per caso se è possibile formulare una diagnosi sulla base dei dati disponibili o se la diagnosi rimane infondata e dubbia.
Nei casi difficili e intrattabili, il radiologo è costretto a limitarsi a un solo complesso di sintomi radiologici e non può fornire una diagnosi eziologica completa. Successivamente il referto radiografico deve contenere un tentativo di interpretare le ombre dei raggi X sulla base di vari presupposti. In questi casi, la conclusione dovrebbe indicare le diverse possibilità diagnostiche e il grado di validità o verosimiglianza di ciascuna diagnosi proposta. In questo modo, il radiologo facilita notevolmente il lavoro del medico, apporta una certa chiarezza, eliminando alcuni presupposti clinici e porta tutta l'assistenza significativa possibile al paziente, mentre il medico riceve alcune istruzioni per un ulteriore esame del paziente, per il suo trattamento, ecc. Pertanto, la nostra conclusione abituale consiste in una descrizione dei cambiamenti ossei o articolari in termini patoanatomici e fisiopatologici, un confronto dei risultati radiologici con risultati clinici e una breve esposizione dell'eziologia del processo o considerazioni diagnostiche differenziali. A volte sono del tutto appropriate e giustificate proposte relative ad ulteriori tattiche mediche, ad esempio una raccomandazione per effettuare tali o tali studi aggiuntivi necessari per la soluzione finale del problema diagnostico.
La descrizione dell'immagine in ombra non deve essere eccessivamente dettagliata, macchinosa o complicata da dettagli non necessari. Si consiglia di iniziare la presentazione con i sintomi principali, fondamentali, cioè più importanti dal punto di vista diagnostico, e poi fornire sullo sfondo i sintomi radiologici secondari. Allo stesso tempo, non si dovrebbe andare all'estremo opposto e presentare la sintomatologia in modo troppo breve e schematico. Cambiamenti evidenti durante una radiografia verranno, ovviamente, rilevati da un medico curante o anche da un tecnico radiologo che non ha seguito una formazione specifica. Il compito del radiologo è attirare l'attenzione del medico curante sui sottili sintomi sciologici. In tutto questo ci vuole tatto, rispetto delle misure, rifiuto del modello. I protocolli nella casistica in ambito clinico ospedaliero, soprattutto negli istituti di ricerca, sono scritti in modo più dettagliato che in ambito ambulatoriale.
Questo approccio richiede elevate qualifiche da parte di un radiologo moderno. Pertanto, il radiologo deve essere così competente che la sua conclusione sia autorevole per il medico. Alla fine, infatti, la diagnosi di una malattia non la fa chi, per sua specialità, posizione o posizione, è obbligato a farlo, ma chi sa come farlo. Se un altro medico curante è più esperto di immagini di un radiologo, il ruolo di quest'ultimo prima o poi sarà ridotto solo al lato tecnico della sua specialità.
La conclusione non dovrebbe in alcun modo essere impersonale. Una registrazione in anamnesi deve essere sempre ed invariabilmente firmata dal radiologo che ha eseguito lo studio, perché un protocollo di studio radiologico non firmato è irresponsabile, mentre la responsabilità del radiologo per la conclusione è molto alta. Basta segnalare esempi della presenza o assenza di una frattura ossea, di tubercolosi o di sifilide, oppure di un tumore maligno. Le misure terapeutiche di vasta portata dipendono dalla conclusione del radiologo. Pertanto è necessario coltivare costantemente il senso di responsabilità in se stessi e nel personale subordinato. L’emissione di una radiografia “silenziosa”, una radiografia senza conclusione, non è degna di un radiologo, poiché riduce il suo ruolo di medico e, in ultima analisi, lo scredita, danneggia il paziente e l’intera causa dell’assistenza medica di alta qualità per la popolazione attiva. Per lo stesso motivo, una tale immagine radiografica è di per sé priva di significato giuridico, poiché per l’esame non è tanto l’immagine che conta quanto la conclusione del perito. Una radiografia non si sbaglia mai, perché è un prodotto morto della tecnologia, ma il radiologo può sbagliare, e minori saranno questi errori, maggiore sarà l’esperienza e la conoscenza del radiologo e più sviluppato il senso di responsabilità nel lui.
B. LIMITI DEL METODO DI RICERCA A RAGGI X E ANALISI GENERALE DEGLI ERRORI NELLA DIAGNOSI A RAGGI X DELLE MALATTIE DELLE OSSA E DELLE ARTICOLAZIONI
Una valutazione oggettiva del ruolo della diagnostica a raggi X nel riconoscimento delle malattie delle ossa e delle articolazioni è possibile solo se i confini del metodo a raggi X diventano noti a tutti coloro che utilizzano i servizi di questo metodo, cioè non solo ai radiologi, ma soprattutto ai non specialisti -radiologi. Pertanto, è opportuno qui fornire alcune istruzioni generali e fare un'analisi critica generale di quegli errori fondamentali che vengono spesso commessi durante l'esame radiografico.
Come già accennato, il processo dell'esame radiografico consiste in cinque momenti consecutivi, e ciascuno di questi momenti puramente medici dell'esame radiografico ha le proprie fonti di errori, che dovrebbero essere brevemente discusse qui.
L'insufficiente familiarità con il quadro clinico è una fonte inesauribile di errori radiologici.
Innanzitutto gli errori diagnostici sono inevitabili quando il radiologo semplicemente non è a conoscenza di questa o quella, malattia più o meno rara, quando non è a conoscenza della nomenclatura delle forme nosologiche. Per questo motivo, molti casi di osteocondrodistrofia, displasia ossea fibrosa, lesioni ossee dovute a neurofibromatosi, granulomi eosinofili, ecc. rimangono troppo spesso non riconosciuti. Poi, ovviamente, tutto “cade nell'ammasso” di malattie ben note e popolari come osteomielite, tubercolosi, sifilide ed errori diagnostici sono seguiti da errori terapeutici ancora più fastidiosi e inaccettabili. Il problema è particolarmente acuto per un ampio gruppo di cosiddetti fenomeni di rimodellamento osseo, poiché queste malattie sono molto comuni e nella pratica radiologica vengono generalmente sottovalutate. Ma anche con una buona conoscenza delle malattie, molto spesso si commettono errori dovuti a una conoscenza insufficiente del paziente e della sua storia medica. Nota, k*
ad esempio, dopo aver sofferto di febbre tifoide, a volte l'immagine radiografica della colonna vertebrale chiarisce immediatamente la comprensione; Una storia di sifilide nella maggior parte dei casi risolve la questione della natura della periostite. Le immagini del mieloma osseo e delle lesioni tumorali metastatiche possono essere identiche e solo la clinica consente di fare una diagnosi definitiva. Senza conoscere la curva della temperatura, senza informazioni sulla presenza o assenza di fistole, in alcuni casi è impossibile distinguere l'osteomielite ossea da una neoplasia. Senza la conoscenza del quadro clinico generale è impossibile riconoscere lesioni ossee leucemiche o xantomatose. Informazioni cliniche dettagliate sono necessarie soprattutto per la diagnosi radiografica delle malattie articolari; una loro insufficiente considerazione può portare a errori grossolani.
Il fattore più importante è il fattore tempo, ovvero la durata della malattia, che il radiologo dovrebbe conoscere in ogni singolo caso. Sono essenziali anche le informazioni riguardanti la velocità di crescita, ad esempio, di un tumore o di una cisti, la presenza o l'assenza di una storia di traumi, ecc.
Va ricordato che alcune malattie forniscono immagini radiografiche molto diverse nelle loro varie forme, fasi, varietà e tipi. Tali sono, ad esempio, l'osteodistrofia iperparatiroidea, l'osteodistrofia deformante, il mieloma. Pertanto, in pazienti diversi affetti dalla stessa malattia, le manifestazioni radiologiche possono essere così diverse tra loro che è difficile immaginare che si tratti essenzialmente della stessa malattia. Diamo solo un esempio illustrativo: la forma multifocale della malattia di Rustitsky è diversa dal mieloma solitario e la forma diffusa potrebbe non modificare affatto l'immagine radiografica delle ossa o essere accompagnata solo da osteoporosi generale. Pertanto, è di fondamentale importanza che i dati radiografici negativi non diano il diritto di escludere la malattia. Inoltre, le malattie curate danno immagini completamente diverse da quelle forme che la maggior parte dei radiologi è abituata a vedere al culmine del decorso clinico acuto del processo. Quindi, ad esempio, eliminata, in senso clinico curata, la tubercolosi delle ossa e delle articolazioni spesso si manifesta radiograficamente in modo fondamentalmente diverso rispetto all'inizio della malattia; Se non si tiene conto del quadro clinico, anche qui si può commettere un errore. È difficile, e talvolta impossibile, decifrare una radiografia ossea senza informazioni sulla natura dell'operazione subita, complicazioni nel periodo postoperatorio, trattamento con iodoformio o altra emulsione, uso di unguento con componenti ad alto contenuto atomico, ecc.
Negli ultimi anni sono diventate particolarmente importanti le difficoltà causate dall'effetto sul sistema scheletrico di agenti terapeutici estremamente efficaci che non hanno analoghi nella medicina clinica del passato. Ad esempio, indichiamo almeno la penicillina. Questo antibiotico, se usato correttamente e in modo tempestivo, cambia radicalmente il decorso abituale dell'osteomielite ematogena e dà vita a schemi radiografici completamente nuovi e mai visti prima. Inoltre, dopo una terapia a raggi X eseguita con successo, il quadro della grave distruzione ossea nei granulomi eosinofili, nel tumore di Ewing, nel reticolosarcoma osseo, in alcune forme di metastasi tumorali, ecc. cambia così tanto che la struttura ossea viene ripristinata a tal punto che senza serie di radiografie sequenziali, i dubbi più seri sulla correttezza del riconoscimento iniziale. È utile anche in termini medicinali
In casi appropriati, vitamine e preparati ormonali influiscono su questo. In altre parole, la medicina dispone di un arsenale sempre crescente di meravigliosi agenti terapeutici che cambiano il corso del processo patologico nella direzione desiderata e che cambiano completamente anche il noto decorso naturale sfavorevole delle malattie. Un radiologo moderno è obbligato a decifrare tutto questo dalle radiografie.
Quando si prendono in considerazione i sintomi radiologici e la loro interpretazione, la stragrande maggioranza degli errori viene commessa da diagnostici inesperti. Ciò include, innanzitutto, l'errata interpretazione delle ombre causata da vari errori nella tecnica di ricerca. Ad esempio, se si seleziona Raggi troppo tenui o Esposizione insufficiente, è possibile visualizzare l'osteosclerosi, la marmorizzazione delle ossa, una cavità nell'osso circondata da pareti osteosclerotiche o una linea di frattura. Al contrario, l'ombra dei tessuti molli in queste condizioni, ad esempio una piega cutanea, può essere confusa con una linea di frattura dove non ce n'è, o con una periostite. Un'immagine scattata con raggi troppo duri o sovraesposta può dar luogo ad un'errata valutazione del quadro complessivo della struttura ossea, ad esempio alla definizione di osteoporosi o osteosclerosi. Di norma, le calcificazioni e le ossificazioni nei tessuti molli adiacenti alle masse ossee, ad esempio il grande trocantere, rimangono inosservate e non rilevate.
Particolare attenzione è richiesta nei casi in cui la fotografia è stata scattata da un'area che presenta spessore disuguale nelle diverse parti di essa. Quindi, ad esempio, in una buona fotografia del cingolo scapolare, la struttura delle parti posizionate lateralmente e medialmente non può fornire la stessa immagine: se la qualità e la quantità dei raggi sono calcolate correttamente, ad esempio, per l'area della coracoide processo, allora la zona della grande tuberosità dell’omero dovrebbe essere sovraesposta, troppo “bucata” e, viceversa, se si calcola l’esposizione corretta per la grande tuberosità dell’omero, allora la zona della scapola rimarrà sottoesposta. Pertanto, un radiologo inesperto può vedere l’osteoporosi nella parte più trasparente della spalla dove non ce n’è. Lo stesso errore può essere commesso confrontando, ad esempio, la struttura delle vertebre cervicali inferiori con le vertebre toraciche superiori, o la struttura delle ossa metatarsali e tarsali, del grande trocantere con il collo del femore, ecc.
Se la posizione dell'oggetto non riesce, cioè se la proiezione non è corretta, si può vedere un'ombra della linea di frattura o addirittura uno spostamento significativo dei frammenti. La regola nella diagnosi radiografica di malattie delle ossa e delle articolazioni è quella di scattare foto in almeno due proiezioni e di non limitarsi a una sola foto, ovviamente non ammette eccezioni, tranne nei casi in cui ciò è tecnicamente del tutto impossibile, ad esempio esempio, con anchilosi ad angolo acuto. La stragrande maggioranza delle fratture o crepe osservate si verifica come risultato di risparmi irragionevoli sulle pellicole nei casi in cui tali risparmi sono meno appropriati. A causa dello stesso inappropriato risparmio di filmati, le lesioni articolari multiple rimangono trascurate, quando viene sottoposta all'esame radiologico solo un'articolazione, che per qualche motivo attira l'attenzione principale al momento dell'esame. Come prescritto dal medico curante, viene esaminata per la deformità in varo solo l'area dell'articolazione dell'anca o del ginocchio, quando l'estensione della radiografia su iniziativa del radiologo ad altre aree dello scheletro consentirebbe di diagnosticare la malattia di base - osteocondrodistrofia o, diciamo, renale, o
osteodistrofia intestinale, il cosiddetto rachitismo renale o intestinale.
Per lo stesso motivo vengono visualizzate e riconosciute in modo errato lesioni ossee sistemiche e generalizzate, come ad esempio, soprattutto spesso, osteocondrodistrofia, condromatosi ossea, esostosi cartilaginee multiple, carcinosi ossea, displasia fibrosa delle ossa, malattie di Recklinghausen e di Paget, ecc. include anche quegli errori che si verificano a causa del risparmio nella dimensione della pellicola. Ad esempio, in una frattura del malleolo mediale della tibia, chiaramente visibile sulle radiografie 13X18 o 18X24, è visibile una frattura insospettata e particolarmente importante dal punto di vista clinico nel terzo superiore del perone. Inoltre, se si sospetta una spondilite, una radiografia eseguita su una piccola pellicola può mostrare un'immagine normale, mentre su una pellicola di grandi dimensioni si potrebbe rilevare un processo patologico. Un altro esempio: con indicazioni cliniche di tubercolosi precoce, le fotografie dell'articolazione del ginocchio mostrano un quadro invariato e il radiologo nega la possibilità della tubercolosi; l'ulteriore svolgimento del processo indica un danno all'articolazione dell'anca, che avrebbe potuto essere rilevato relativamente presto se questa articolazione fosse stata esaminata radiologicamente in modo tempestivo.
Anche le fotografie standard tecnicamente più impeccabili dell'area dell'articolazione del polso non consentono l'identificazione di violazioni traumatiche molto gravi e gravi dell'integrità dell'uno o dell'altro osso del polso; A seconda delle indicazioni cliniche sono assolutamente necessarie radiografie aggiuntive in proiezioni speciali. Le fotografie convenzionali della colonna lombosacrale in due proiezioni reciprocamente perpendicolari spesso mostrano solo un'immagine normale, mentre ulteriori posizionamenti speciali possono rivelare patologie clinicamente importanti nelle piccole articolazioni intervertebrali. È necessario in questo caso, dopo quanto detto, ripetere ancora che il grande male nella diagnosi radiografica delle malattie delle ossa e delle articolazioni risiede nella diffusa autoallontanamento del radiologo dalla gestione tecnica e metodologica dell'intervento studio? Non è forse chiaro che l’esame del paziente in tutte le fasi successive è opera del medico e non del tecnico radiologo? Il radiologo spesso non vede nemmeno il paziente; Di che tipo di diagnostica clinica a raggi X si tratta? Questa è una delle principali fonti di errori diagnostici e difetti nel lavoro. L'eliminazione di questo vizio dipende interamente da noi.
Alcune trappole pericolose si nascondono in vari artefatti sullo strato fotosensibile della lastra, che si verificano durante la produzione in fabbrica di alcune pellicole di bassa qualità o, cosa più comune, durante la loro elaborazione fotografica. Tutti i tipi di ombre maculate possono essere confuse da un radiologo inesperto con una varietà di formazioni patologiche, ad esempio ombre rotonde proiettate nello spazio articolare - per corpi sciolti intraarticolari o calcificazioni della capsula articolare, le strisce possono simulare una linea di frattura, ecc. Questo tipo di errore può causare macchie sullo schermo di intensificazione.
È essenziale astenersi dalla lettura delle radiografie a meno che non siano tecnicamente perfette. È meglio rifiutare un esame radiografico e non dare alcuna conclusione, piuttosto che tirare a indovinare, avendo davanti a sé immagini incomplete o un numero insufficiente di radiografie, anche se tecnicamente perfette. A questo proposito
Il radiologo deve conquistare per sé gli stessi diritti di cui gode da tempo l'istologo, il quale rifiuta un consulto se gli viene offerta una sezione poco colorata.
Il radiologo più esperto potrebbe non notare alcuni segni radiologici anomali, come una linea di frattura. Questo di solito si verifica in caso di fratture multiple o doppie. Questo errore è psicologicamente comprensibile: se un ricercatore ha scoperto una frattura ossea, presta meno attenzione alla ricerca di ulteriori cambiamenti. In questo modo può vedere l'avulsione del processo stiloideo dell'ulna con una tipica frattura del radio, una frattura del processo trasverso della vertebra con un danno più significativo al suo corpo, una frattura patologica con tumore, ecc. Avendo notato il corpo libero intrarticolare (topo), il radiologo ignora la nicchia nell'estremità della cavità epifisaria dell'osso, che spiegherebbe immediatamente l'essenza della malattia, o alterazioni secondarie iniziali deturpanti dell'articolazione, importanti per il successivo trattamento.
I cambiamenti sono spesso visibili durante la lettura delle radiografie durante la corsa, con l'attenzione deviata lateralmente, o in condizioni di scarsa illuminazione per le immagini, come si pratica, ad esempio, durante le visite nei reparti. Come un chirurgo si rifiuta di operare in condizioni inadeguate, così un radiologo dovrebbe fondamentalmente rifiutarsi di interpretare le radiografie quando non sono disponibili i dispositivi speciali necessari, anche i più modesti.
Per quanto riguarda l'interpretazione errata delle ombre normali, quando un sintomo radiologico normale viene scambiato per uno patologico, tali errori sono del tutto inaccettabili. Ciò include l'errore più grave dei radiologi alle prime armi, che scambiano la striscia epifisaria per una linea di frattura o l'ombra di una fossa nella testa del femore, dove è attaccato il legamento rotondo della testa del femore, come punto focale della distruzione. Un esempio di tale errore può anche essere la confusione dell'osso sesamoide nella testa laterale del muscolo gastrocnemio con il topo intrarticolare dell'articolazione del ginocchio o dell'osso accessorio del piede, o della mano con un frammento. Il canale del vaso di alimentazione dell'osso può essere scambiato per una crepa. Una variante anatomica comune è poco conosciuta: il sulcus paraglenoidalis, sul bordo dell'ileo vicino all'articolazione sacroiliaca, spesso considerato espressione di un processo deturpante nella sincondrosi. Se non sei a conoscenza della normale struttura delle creste e delle rugosità sulla superficie delle ossa, soprattutto negli uomini forti e muscolosi, potresti erroneamente considerarle strati periostali. Le creste interossee dell'avambraccio e della parte inferiore della gamba spesso simulano la periostite. Soprattutto spesso, un'ombra lineare parallela alla superficie laterale del terzo superiore della tibia o all'origine del muscolo tibiale posteriore adiacente ad essa sotto forma di cresta piatta viene scambiata per periostite. La rugosità del muscolo deltoide sulla superficie laterale della spalla, che dopo un livido sul lato clinico corrisponde a un dolore particolarmente acuto, è relativamente spesso classificata come sarcoma periostale. In questi casi è indispensabile la radiografia di controllo di un arto pari conosciuto e sano e, meglio ancora, una consultazione silenziosa e allo stesso tempo molto eloquente dello scheletro, che il radiologo dovrebbe avere sempre a portata di mano.
Con esperienza insufficiente, anche l'ombra di una piega cutanea che si estende sulla superficie superiore della clavicola in persone con fossa sopraclavicolare profonda può essere confusa con periostite. Una leggera ombra di un bronco contenente aria, sovrapposta al bordo di una delle vertebre toraciche medie, può essere erroneamente interpretata come un centro di distruzione
nel corpo vertebrale. La ragione di un errore simile potrebbe essere l'accumulo di aria o gas nell'ansa intestinale su una radiografia della colonna lombare e soprattutto dell'ileo; solo ripetute ricerche possono risolvere il dubbio. La somma dell'ombra di un disegno polmonare lineare con l'ombra di una costola in alcuni casi può essere simile all'ombra di una lesione cariata della costa o ad una linea di frattura, o ad un processo periostale.
Troppo spesso si commettono errori nell'interpretazione delle radiografie della colonna lombosacrale, quando il radiologo non valuta criticamente l'estrema abbondanza di varie varianti anatomiche nella struttura della regione del promontorio o sopravvaluta varie deviazioni insignificanti dalla norma nella simmetria del quadro della colonna vertebrale lombosacrale. processi trasversali, articolazioni intervertebrali, archi, ecc. Non è sufficientemente noto anche che la spina bifida Ls e soprattutto Si debbano essere considerate come una variante anatomica normale comune nell'adulto e come un segno anatomico e radiologico assolutamente normale nei bambini di età inferiore ai 10 anni. -12 anni.
Gli errori sono inevitabili quando anche un medico esperto si spinge troppo oltre nell'interpretazione dei contenuti patologici in un'articolazione o, ad esempio, in una cavità ossea. Sangue, pus, versamento sieroso, granulazioni, tessuto fibroso denso, cartilagine e sostanza osteoide sono ugualmente permeabili ai raggi X, poiché differiscono troppo poco tra loro per il loro peso specifico e altre proprietà fisiche. Pertanto, la loro interpretazione nell'immagine dipende da una serie di sintomi radiologici indiretti, spesso instabili e inaffidabili e richiede estrema cautela. I focolai di distruzione nell'osso, come è già stato più volte indicato, in un'ampia varietà di malattie possono essere rappresentati sulle radiografie sotto forma di immagini ombra identiche o leggermente diverse. Pertanto, bisogna stare attenti agli eccessi nell'interpretazione delle immagini radiologiche termini anatomici troppo specifici Tale sovradiagnosi morfologica è già sopra analizzata criticamente in dettaglio e la sua inconsistenza è chiaramente dimostrata.
È anche necessario tenere conto del fatto che le normali relazioni anatomiche e fisiologiche cambiano sotto l'influenza della patologia e talvolta sono distorte all'estremo. L'osteoartropatia può servire come prova di ciò, quando, tuttavia, nei disegni più severi e da cartone animato, è quasi impossibile distinguere l'articolazione del gomito da quella del ginocchio. Un chiaro esempio di ciò è anche lo stiramento della capsula articolare quando la cavità articolare viene riempita con un prodotto patologico a lungo termine e che si accumula lentamente, in particolare i corpi osteocondrali nella condromatosi. Abbiamo più volte assistito a come una diagnosi errata sia stata fatta solo perché i corpi mobili intrarticolari sono stati proiettati in luoghi che sono realmente ben oltre i limiti abituali di una borsa normale.
Non è sempre possibile trarre conclusioni corrette sulla dimensione e sulla distribuzione del vero danno osseo sulla base delle radiografie. Ad esempio, un chirurgo pianifica un'operazione limitata localmente, guidata dalla presenza di un piccolo tumore focale di distruzione sulle radiografie, mentre in realtà il tumore occupa già l'intero canale midollare dell'osso tubolare. Una valutazione radiografica troppo precisa del grado di osteoporosi non è affidabile. È necessario tracciare paralleli anatomici e radiologici in modo abile e accurato, confrontare criticamente i dati anatomici con i sintomi radiologici.
Nell'analisi diagnostica differenziale generale di una radiografia, la maggior parte degli errori deriva da una valutazione errata dei singoli metodi di ricerca, principalmente da un'insufficiente familiarità con i limiti del metodo radiologico. Un medico che si affida solo alla radiologia per riconoscere le fratture commette non solo una radiografia, ma anche un errore medico generale. La sopravvalutazione dei dati radiologici negativi è particolarmente pericolosa. Il fatto è che nella maggior parte delle malattie delle ossa e delle articolazioni, ad eccezione delle fratture e delle lussazioni, i cambiamenti visibili ai raggi X sono alquanto ritardati. È noto che nella maggior parte delle malattie esiste un cosiddetto periodo di latenza della diagnostica radiografica, cioè il periodo che intercorre tra la comparsa dei cambiamenti patologici causati da una particolare malattia e la comparsa dei primi segni radiografici di questa. malattia. La clinica a volte è più avanti della radiologia, a volte le è inferiore.
Con l'osteoporosi e l'atrofia ossea, i segni radiologici vengono rilevati prima di quelli clinici. Nell'osteocondropatia, al contrario, il primo stadio della necrosi avascolare, che può già manifestarsi clinicamente in modo molto chiaro, fornisce ancora un'immagine radiografica normale. Le radiografie possono essere normali in caso di spondilite tubercolare o artrite indubbia e il periodo di latenza può durare diversi mesi. Nell'osteomielite acuta, le radiografie all'inizio della malattia non mostrano alcuna deviazione dalla norma; Se non si ha familiarità con questo, si potrebbe perdere tempo per uno o l'altro importante intervento terapeutico. L'osteodistrofia iperparatiroidea potenzialmente letale può essere compatibile per il momento con un'immagine radiografica normale del sistema scheletrico. Cambiamenti significativi nell'apparato legamentoso intraarticolare, come la rottura dei legamenti crociati, così come il danno ai menischi dell'articolazione del ginocchio, nella maggior parte dei casi non danno alcun sintomo radiologico con la consueta tecnica di ricerca; l'incomprensione dei limiti dell'esame radiografico fuorvia il medico e impedisce un tempestivo intervento chirurgico e la guarigione del paziente.
Pertanto, il radiologo commette un grave errore che esclude categoricamente cambiamenti patologici, basandosi esclusivamente sui dati radiografici. Va ricordato con fermezza che la norma radiologica non significa in alcun modo la norma anatomica. A questo proposito, gli studi sui cadaveri condotti da A. Khazin sono particolarmente convincenti, così come gli studi sperimentali sugli animali di N. M. Beschinskaya et al., che hanno dimostrato che i difetti causati artificialmente nella sostanza ossea corticale e soprattutto spongiosa in alcune condizioni non sono delineato affatto sulle radiografie. Ma la sovrastima dei dati clinici può essere anche causa di errori del radiologo. Quindi, ad esempio, con una reazione Wasserman positiva, una malattia che non ha nulla in comune con la sifilide, ad esempio l'osteodistrofia deformante di Paget o il sarcoma osseo osteoblastico, viene erroneamente scambiata per una lesione ossea sifilitica. Una diagnosi errata può anche essere influenzata da una discrepanza tra l'immagine radiografica e l'età, ad esempio il quadro tipico della tubercolosi diafisaria in un uomo anziano o il caratteristico modello Pagetiano del rimodellamento osseo in un uomo giovane. L'ipnosi dei fatti clinici è particolarmente efficace nel riconoscere le malattie della colonna lombosacrale, dove sotto -
Sotto pressione clinica, quadri completamente normali vengono troppo spesso confusi con patologici.
Il pericolo maggiore è rappresentato da un desiderio eccessivo di ottenere una diagnosi eziologica in ogni singolo caso. Dopotutto, i sintomi radiologici rivelano incommensurabilmente più spesso modelli morfogenetici che modelli eziologici. L'immagine radiografica di una vertebra distrutta può essere quasi la stessa in malattie diverse come, ad esempio, tubercolosi, sifilide, brucellosi, osteomielite, actinomicosi, leucemia, linfogranulomatosi, xantomatosi, malattia di Gaucher, frattura da compressione, la cosiddetta spondilite traumatica , malattia da decompressione, sarcoma primario, tumore canceroso metastatico o ipernefroma, siringomielia, tabe dorsale, compressione o distruzione da parte di un tumore o di un aneurisma, ecc. I depositi periostali sulle ossa possono essere causati da tutti i tipi di agenti meccanici, chimici, infettivi, tossici cronici e altri fattori; il periostio risponde a qualsiasi irritazione allo stesso modo della periostite ossificante e il quadro radiografico della periostite di varia origine può essere quasi identico.
Particolarmente carico di conseguenze negative è il desiderio scientificamente infondato di fare diagnosi eziologiche in artrologia, il desiderio di rispondere a tutti i costi alla domanda, sulla base dell'immagine radiografica dell'articolazione, in isolamento dalla clinica, se c'è tubercolosi o brucellosi , o artrite purulenta o infettiva in un dato caso, ecc. Come è noto, la sifilide ha da tempo una grande forza attrattiva a questo riguardo, che è responsabile di tutto ciò che è sconosciuto.
Va ricordato che spesso non è possibile svelare istologicamente l'eziologia della malattia; tanto più ristretto dovrebbe essere l’ambito della diagnosi eziologica radiologica. Pertanto, nel caso più banale, è necessario trarre conclusioni eziologiche solo nel caso in cui il quadro clinico e radiologico sia patognomonico o quando tutte le possibilità diagnostiche differenziali che ci offrono tutti i moderni metodi di ricerca siano state completamente esaurite.
Inoltre, non dobbiamo perdere di vista il fatto che quando si familiarizza con la diagnostica a raggi X, sia nei manuali, negli atlanti e nelle lezioni, si parla principalmente di complessi di sintomi tipici caratteristici di ogni singola malattia. Il concetto di tipico e atipico in medicina clinica è stato ormai chiarito. Dal punto di vista marxista-leninista, i quadri tipici della malattia non dovrebbero essere considerati quelli osservati più frequentemente statisticamente, ma quei quadri che esprimono l'essenza del processo patologico nei tratti qualitativi più caratteristici. Le manifestazioni atipiche della malattia dovrebbero quindi essere designate non solo con immagini che si incontrano più raramente in senso quantitativo, ma con immagini che esprimono le manifestazioni della malattia in modo meno completo e netto in senso qualitativo. Quando si tratta di malattie veramente rare, il radiologo non sa cosa è caratteristico della malattia in generale e cosa è specifico di questo particolare caso di malattia. Le impressioni vengono seriamente corrette quando, sulla base dell'esperienza collettiva, vengono creati dati definitivi e consolidati, quando compaiono materiali statistici e digitali, quando le idee soggettive sulla frequenza e rarità vengono sostituite da calcoli percentuali oggettivi.
Ogni singolo paziente presenta le proprie caratteristiche individuali e la vita è piena di casi atipici pieni di contraddizioni. Esistono anche alcune forme di malattie diametralmente opposte al quadro tipico. Ad esempio, uno dei principali sintomi della tubercolosi è l'assenza di una reazione periostale; tuttavia, la periostite più magnifica si verifica con l'osteite tubercolare, cioè con una lesione diafisaria relativamente rara delle ossa tubolari lunghe. Un altro esempio. Forme rare di tubercolosi possono apparire radiograficamente fin dall'inizio della malattia come un quadro più o meno tipico di osteoartrosi deturpante. Inoltre, quanto è “tipico” il quadro dell'osteocondropatia della testa del femore, ma quanto più profonda e meglio conosciamo questa malattia, tanto più siamo costretti a fare i conti con le sue numerose varianti cliniche e radiologiche. Così come “tipiche” sono alcune forme di granuloma osseo eosinofilo o di metastasi tumorali o le più banali osteomieliti croniche, così come “atipiche” sono queste stesse forme nosologiche in altri casi. Ciò crea le condizioni per esitazione e dubbio e persino per conclusioni diagnostiche completamente errate. Pertanto, la diagnostica radiologica eziologica dogmatica non regge alle critiche e gli errori in questo senso sono meno comuni quanto più esperto è il radiologo.
È necessario tenere conto di un'altra fonte di errori nella diagnosi clinica radiografica delle malattie osteoarticolari, vale a dire la sottostima della presenza simultanea di più malattie, quando ciascuna di esse è di per sé piuttosto importante. Questa non è sempre coesistenza, ma influenza reciproca. Se vi è il sospetto clinico, ad esempio, di una frattura ossea, il radiologo confermerà questa diagnosi presunta. Lui, tuttavia, trascura la natura patologica di questa violazione dell'integrità, ad esempio un focus metastatico distruttivo nella metafisi, e quindi commette un grave errore. Inoltre, il rachitismo e l'osteomalacia vengono riconosciuti con precisione, ma i fenomeni di ristrutturazione clinicamente importanti rimangono inosservati. L'osteodistrofia deformante è chiara, ma i sintomi radiologici vitali di una neoplasia maligna precoce vengono trascurati. Con la stessa frequenza del morbo di Paget, anche l'osteomielite, le metastasi tumorali e la mielomatosi possono essere una seconda malattia. Una fotografia scattata una volta, come ogni prodotto di ricerca speciale, è essenzialmente unilaterale. Abbiamo già sottolineato che il radiologo, a causa dell'essenza stessa del suo esame statico, corre il pericolo naturale di una comprensione troppo ristretta, organo-morfologica e meccanicistica del quadro della malattia. La radiografia della gonite tubercolare non deve oscurare l'intera persona affetta da tubercolosi; nel sarcoma osteogenico, ad esempio della coscia sinistra, la malattia non si limita ai dati anatomici e radiologici locali. Il rachitismo o l'osteodistrofia iperparatiroidea è qualcosa di molto più complesso dei semplici cambiamenti nell'apparato osseo, anche se si riflettono molto riccamente radiograficamente. Anche una normale frattura ossea non può essere considerata un processo patologico puramente locale. Dei due quadri radiologici formalmente completamente identici della spondilite tubercolare, uno può appartenere a un processo appena manifestato e completamente benigno, e l'altro può appartenere a una persona che muore di tubercolosi miliare. Pertanto è necessario essere estremamente cauti nelle conclusioni relative al paziente o all'intera malattia nel suo insieme, è necessario esercitare la massima cautela nel valutare in base a una sola immagine
questioni relative al decorso della malattia, al trattamento e alla previsione. Ma il metodo dell'osservazione radiologica e degli esami seriali multipli contribuisce notevolmente alla prevenzione degli errori, e il radiologo deve ricorrere a esami ripetuti molto più spesso di quanto non sia abituato a fare attualmente.
Gli errori associati alla formulazione errata della conclusione sono del tutto inaccettabili. Una diagnosi errata risulta essere solo una diagnosi formulata in modo errato o fraintesa.
Onde evitare malintesi con il medico curante è fondamentalmente necessario indicare nel referto in termini anatomici precisi cosa è stato sottoposto esattamente all'esame radiografico. Quindi, ad esempio, è necessario indicare che l'immagine della colonna vertebrale copre l'area da questa o quella vertebra toracica a quella o quella lombare, specialmente quando l'immagine radiografica è normale. Il medico potrebbe sospettare una lesione che in realtà si trova sopra o significativamente sotto e solo ripetute radiografie di un'altra parte della colonna vertebrale possono rivelare il processo patologico. È anche necessario indicare in quale posizione è stato effettuato lo studio, se per qualche motivo non è stato completo, perché un processo patologico che non è stato rilevato in una posizione può essere rivelato in un'altra proiezione, e il silenzio su questo può essere pesante gravare sulla reputazione del radiologo.
Se un medico invia un paziente con una diagnosi di pericondrite o una sospetta frattura delle cartilagini costali per un esame radiografico, una breve risposta del radiologo sull'assenza di cambiamenti patologici nell'immagine sarebbe un grave errore. È evidente che il medico curante in questo caso non è a conoscenza delle possibilità e dei limiti della diagnostica radiografica. Pertanto, in questi casi, la conclusione del radiologo dovrebbe contenere anche una nota pedagogica, ovviamente strettamente riservata. In conclusione va detto chiaramente che, come è noto, le cartilagini normali e patologiche non danno ombra alla radiografia, e quindi non è possibile giudicare se vi sia un'infiammazione del pericondrio o una frattura, oppure nessuna delle due. , sulla base delle possibilità di un esame radiografico. Una riserva è necessaria anche in caso di dati di ricerca negativi, ad esempio in caso di un'articolazione con sospetta tubercolosi nelle prime fasi del suo sviluppo; va sottolineato che un'immagine radiografica normale non esclude la possibilità di tubercolosi. Altrimenti, un medico inesperto che non ha esperienza nella diagnostica a raggi X potrebbe interpretare erroneamente le istruzioni del radiologo e concludere che l’articolazione è normale.
La conclusione deve essere formulata in modo tale che non vi siano ambiguità, omissioni ed espressioni infelice che potrebbero essere interpretate in modi diversi. Le risposte franche e veritiere del radiologo, che non nascondono dubbi e difficoltà, fanno sempre una migliore impressione e sono più utili per l'azienda rispetto ad espressioni “diplomatiche” che possono essere interpretate in un modo o nell'altro. Il radiologo deve, nella sua conclusione, selezionare parole ed espressioni che esprimano oggettivamente il grado di affidabilità della conclusione diagnostica in ogni singolo caso. Deve ricordare che ogni caso è potenzialmente forense. Da questo punto di vista è fortemente consigliato archiviare le radiografie o copie delle stesse, sia con alterazioni patologiche che normali. La conclusione no
dovrebbe dare al paziente un motivo per commentare in modo errato i dati radiografici dello studio.
I radiologi di solito devono ascoltare il rimprovero secondo cui le conclusioni fornite sulla stessa immagine o caso da persone diverse sono contraddittorie. Bisogna infatti riconoscere che oggigiorno le formulazioni di due radiologi raramente concordano in tutti i dettagli. Spesso non si tratta di differenze sostanziali, ma molto più spesso si tratta solo di nette differenze editoriali, che confondono non poco chi legge questi documenti. Sfortunatamente, la nomenclatura uniforme e standardizzata in radiologia rimane una cosa del futuro. L’equità, tuttavia, richiede che le contraddizioni nelle conclusioni si verifichino non solo in radiologia, ma anche in tutte le altre discipline mediche. Non è un caso che la richiesta di un linguaggio comune abbia cominciato a farsi sentire da rappresentanti di tutti i rami della medicina.
Non si può sostenere che con l’aumentare dell’esperienza e della conoscenza del radiologo, aumenta anche la sua sicurezza diagnostica. Più il radiologo è esperto, meno dogmatico sarà nelle sue conclusioni. Più un radiologo ottiene, più si sforza di approfondire l'essenza anatomica e funzionale di ogni singola malattia, di svelare ancora più da vicino le cause della malattia, di estrarre dettagli ancora più importanti dal punto di vista clinico dalle radiografie, maggiore, ovviamente, sono le difficoltà dell'esame radiografico. Il controllo costante della correttezza delle sue conclusioni è assolutamente obbligatorio per il radiologo. Il lavoro isolato di un radiologo di solito porta al fatto che col tempo crea per sé il proprio mondo, la propria cerchia ristretta di idee, che non è più soggetta a revisione critica, lo assume per fede, ma che spesso non è privo di errori e pregiudizi. Infatti, da questo punto di vista, è difficile sopravvalutare il grande significato benefico della comunicazione con la clinica specificatamente radiologica.
Il miglioramento è possibile solo quando il radiologo assicura il contatto con patologi, chirurghi e medici, controlla costantemente e in modo autocritico le sue diagnosi e presta particolare attenzione non alle diagnosi riuscite, ma agli errori.
LETTERATURA
Beschinskaya N. M., Sulla questione dei limiti del riconoscimento radiologico dei cambiamenti ossei negli animali, Ortopedia e Traumatologia, 1928, n. 3, pp. 18-21.
Vreden R.R., Guida pratica all'ortopedia, Biomedgiz, Leningrado, 1936.
Grasshey Rudolf (Grashey R.), Atlante delle radiografie chirurgico-patologiche, traduzione dalla seconda edizione tedesca notevolmente ampliata di V. A. Neuberg, con prefazione di I. I. Grekov, Doctor, Berlino, 1925.
Gratsiansky V.P., Su alcune fonti di errori nella diagnostica a raggi X delle malattie osteoarticolari, Ortopedia e Traumatologia, 1939, n. 4-5, pp. 21-29.
Dombrovsky A. I., Malattie delle ossa e delle articolazioni, Rostov sul Don, 1940.
Zatsepin T. S., Ortopedia dell'infanzia e dell'adolescenza, Medgiz, M., 1949.
Zedgenidze G. A., Errori nella diagnostica a raggi X nelle diverse fasi dell'evacuazione (1941-1942), Naval Doctor, 1943, vol II, n.
Lagunova I. G., Fondamenti di diagnostica generale a raggi X delle malattie delle ossa e delle articolazioni, Biblioteca di un medico pratico, ed. Istituto Centrale per la Formazione Avanzata dei Medici, M., 1951.
Maykova-Stroganova V. S. e Finkelyptein M. A., Ossa e articolazioni nelle immagini radiografiche (linee guida generali per l'interpretazione di immagini normali e patologiche). Torso, Medgiz, L., 1952.
Maykova-Stroganova V.S. e Finkelyntein M.A., Ossa e articolazioni nelle immagini a raggi X (layout e interpretazione anatomica delle immagini), vol I - Arti, ed. Istituto per la Salute dei Bambini e degli Adolescenti, L., 1939.
R o t e r m e l E. F., Esame radiografico degli organi motori (ossa e articolazioni), cap. VI nel libro: Corso di radiologia medica, ed. S. A. Reinberg, Medgiz, M. - L., 1938, pp. 137-305.
Rokhlin D. G., Diagnosi a raggi X delle malattie articolari, parte generale, ed. Istituto per la salute dei bambini e degli adolescenti, L., 1939, parte I, Medgiz, L., 1940; Parte III, ibid., 1941.
Ternovsky S. D., Chirurgia dei bambini, Medgiz, M., 1949.
Tregubov S. L., Fondamenti di ortopedia, Medgiz, M., 1939.
Fanarjyan V. A., Esame a raggi X di ossa e articolazioni, nel libro: Diagnostica a raggi X, parte VI, Medgiz, M., 1951.
Friedland M. O., Corso di ortopedia, 4a ed., Medgiz, M., 1941.
Xazin A., Dimensioni delle alterazioni distruttive dei corpi vertebrali determinate mediante radiografia, Ortopedia e Traumatologia, 1928, libro. 3, pp. 22-26.
Tseitlin A. A., Esame a raggi X del sistema scheletrico, nel libro: Textbook of Radiology, cap. 8, prof. A.V. Aizenstein e il prof. A. A. Tseytlina, Medgiz, M., 1946, pp. 162-216.
Chaklin V.D., Ortopedia operativa, Medgiz, M., 1951.
Shvarts N.V., Chirurgia dell’infanzia, Medgiz, L., 1935.
Baetjer F. N. e Waters S. A., Lesioni e malattie delle ossa e delle articolazioni, Ed. PB Hoeber, New York, 1921.
Brailsford J. F., La radiologia delle ossa e delle articolazioni, Terza edizione, Ed. J.a. A. Churchill, Londra, 1945.
In gel St. und Schall L, Handbuch der Rontgendiagnostik und Therapie im Kindesalter, Verl. G. Thieme, Lipsia, 1933.
Grashey R., Atlas chirurgisoh-pathologischer Rontgenbilder, Verl. Lehmann, Mimchen, 1924.
Holmes G.W.a. Ruggles N. E., Interpretazione Roentgen, sesta edizione, ed. Lea a. Febiger, Filadelfia, 1941.
Kohler A., Grenzen des Normalen und Anfange des Pathologischen im Rontgenbilde, 7-te Aufl., Verl. G. Thieme, Lipsia, 1938.
L e d o ux-Leb a rd R. et G u y-R. L e d o u x-L e b a r d, Clinica radiognostica Manuel de. ed. 2°, Masson et C-ie, Parigi, 1949.
Luck J. V., Malattie delle ossa e delle articolazioni, Patologia correlata alle caratteristiche radiologiche e cliniche, Ed. CG Thomas, Springfield, 1950.
Moore S., Incidenza relativa delle lesioni ossee su un periodo di trentasette anni, The Amer. Viaggio. di Roentgenol. UN. Radioterapia, 1949, v. 62, n.3, pag. 375-379.
S s s s h W. E., F r i e d 1 E. u. U e h 1 i n g e r E., Lehrbuch der Ront-gendiagnostik, 5-te Aufl., Verl. G. Thieme, Stoccarda, 1950.
SECONDA PARTE
Radiografia diretta degli organi del torace Semenova I.I. 18 anni, compiuti il 14 marzo 2001.
Le caratteristiche tecniche della radiografia sono soddisfacenti: la copertura è sufficiente; profondità di inalazione - media; la posizione del paziente è corretta; rigidità - standard; contrasto e chiarezza sono soddisfacenti; mancano gli artefatti. Non sono stati rilevati cambiamenti patologici nei tessuti molli e nelle strutture ossee del torace. I campi polmonari sono simmetrici e trasparenti. Il quadro polmonare non è cambiato. Radici dei polmoni: la topografia non è cambiata; forma regolare; la struttura non è rotta; non espanso; non ci sono inclusioni patologiche. Ombra mediana
configurazione normale. Gli archi del cuore sono pronunciati. La posizione e la dimensione dell'ombra del cuore sono normali. L'angolo di inclinazione della lunghezza del cuore rispetto alla linea orizzontale è di 42°. Gli elementi della dimensione trasversale del cuore sono legati tra loro nel rapporto 1:2.
Diaframma a forma di cupola. I contorni delle cupole sono chiari e uniformi. A destra la cupola si trova a livello del 5o spazio intercostale, a sinistra - 1,5 cm più in basso.
I seni costofrenici e cardiofrenici sono acuti e liberi.
CONCLUSIONE: Non è stata identificata alcuna patologia degli organi del torace. Variante di una radiografia normale.
ANALISI DI UNA RADIOGRAMMA DI RILIEVO DEGLI ORGANI TORACE NELLE PROIEZIONI LATERALI DI UN SANO
Umano
Le radiografie laterali consentono non solo di determinare più chiaramente la localizzazione del processo polmonare nei lobi e nei singoli segmenti dei polmoni, ma anche di identificare chiaramente i cambiamenti negli spazi pleurici interlobari, nelle aree dei polmoni nascoste dietro l'ombra mediana, all'ombra del diaframma e nella regione delle radici.
Inoltre, una radiografia laterale aiuta a determinare con maggiore precisione la forma e l'entità dei cambiamenti.
Quando si scattano fotografie laterali, il paziente sta di fianco alla cassetta, con le braccia incrociate sulla testa o distese verso l'alto.
Su una normale radiografia laterale degli organi del torace, le ombre della trachea, del cuore, dell'aorta, della colonna vertebrale, dello sterno, del diaframma e delle radici dei polmoni sono chiaramente visibili (Fig. 7).
Fig.7. Radiografia laterale degli organi del torace (diagramma). 1 - trachea; 2 - colonna vertebrale; 3 - ombra del cuore; 4 - aorta; 5 - lume della biforcazione tracheale; 6 - ombra della radice destra; 7 - ombra della radice sinistra.
Il lume della trachea appare come una striscia chiara che corre parallela all'ombra della colonna vertebrale dall'apice fino al livello delle radici dei polmoni. L'ombra del cuore ha una forma ovale ed è adiacente alla parte anteriore del diaframma e dello sterno. La parte superiore dell'ombra cardiaca passa nell'ombra dell'aorta. Curvandosi, l'ombra dell'aorta si avvicina all'ombra della colonna vertebrale e circonda il lume della biforcazione tracheale, formando l'anello aortico. Anteriormente e posteriormente all'anello aortico si trovano le radici dei polmoni. La radice destra si trova sempre davanti e quella sinistra dietro l'apertura della trachea. Una caratteristica della radiografia laterale sinistra è l'assenza di un'immagine chiara di entrambi gli archi del diaframma e la presenza di una bolla di gas
stomaco sotto la cupola sinistra del diaframma. Inoltre, l'ombra del cuore è più chiaramente visibile nella proiezione laterale sinistra.
TOPOGRAFIA DEL LOBO E DEI SEGMENTI DEL POLMONE
Per determinare la localizzazione dei lobi dei polmoni, è necessario conoscere il corso
solchi interlobari. Normalmente non sono visibili, così come le loro proiezioni
sono determinati dalle corrispondenti linee condizionali. Nel polmone destro
ci sono tre lobi, separati dal principale (obliquo maggiore) e dall'accessorio (minore)
orizzontali) solchi interlobari. Una linea tracciata dal IV toracico
vertebra attraverso la metà della radice fino al punto che separa il terzo anteriore
i del diaframma, corrisponde alla proiezione della fessura interlobare principale. Linea,
corrispondente alla proiezione della piccola fessura interlobare - perpendicolare,
discendente dalla radice allo sterno.
Nel polmone destro, la proiezione del lobo superiore è limitata da parte della fessura interlobare principale e dalla piccola fessura interlobare sottostante e si sovrappone all'ombra della trachea e delle vertebre toraciche superiori. La proiezione del lobo medio si trova verso il basso dal lobo superiore ed è limitata superiormente dal solco interlobare principale, anteriormente parzialmente dallo sterno e dal diaframma. La proiezione del lobo inferiore è limitata dal diaframma e dalla fessura interlobare principale e si sovrappone posteriormente all'ombra della colonna vertebrale sotto la IV vertebra toracica.
Il polmone sinistro ha due lobi separati dalla fessura interlobare principale. La sua proiezione è una linea tracciata dalla II - III vertebra toracica all'apice dell'angolo formato dallo sterno e dal diaframma. Pertanto, la proiezione del lobo superiore a sinistra corrisponde alla somma delle proiezioni del lobo superiore e medio del polmone destro. La proiezione del lobo inferiore del polmone sinistro corrisponde alla proiezione del lobo inferiore del polmone destro.
Visualizzazione a raggi X della struttura segmentale dei polmoni
La struttura segmentale dei polmoni nelle proiezioni anteriore e posteriore è presentata in Fig. 8.


Fig.8. Struttura segmentale dei polmoni: a - vista frontale; b - vista posteriore.
POLMONE DESTRO Segmenti del lobo superiore
Il lobo superiore nella proiezione diretta è determinato dall'alto dal segmento anteriore della IV costola, nella proiezione laterale ha la forma di un angolo ottuso rivolto verso
l'apice del polmone e limitato posteriormente da parte della grande fessura interlobare, e
davanti - piccola fessura interlobare.
Segmento 1. In proiezione diretta, determinata dal bordo apicale del polmone
al segmento anteriore della 1a costola. Sulla proiezione laterale - sovrapposta
terzo superiore della trachea.
Segmento 2. In proiezione diretta si trova lateralmente, confinante in cima
primo segmento, medialmente - con il terzo, inferiormente adiacente all'accessorio
solco interlobare. Nella proiezione laterale, per lo più si sovrappone
ombra della colonna vertebrale (vertebre toraciche II-IV) ed è limitata al di sotto della principale
solco interlobare.
Segmento 3. Nella proiezione diretta, si trova nella zona della radice verso il basso dal 1o
fino al 4° segmento anteriore delle costole. In proiezione laterale - adiacente all'ombra
Sottosegmento ascellare. Il suo bronco è spesso un grande ramo secondario
2 o 3 bronchi segmentali. Nella proiezione diretta è definito in
parte laterale del polmone con un chiaro contorno inferiore lungo l'interlobare principale
solco, in laterale - dalla caratteristica forma ad angolo ottuso, aperto cranialmente,
e con confini corrispondenti ai confini del lobo superiore.
Segmenti del lobo medio Il lobo medio nella proiezione diretta occupa la maggior parte del campo polmonare destro, verso il basso dal lobo superiore (dal 4° al 6° segmento anteriore). In proiezione laterale ha la forma di un cuneo, con la base larga rivolta verso lo sterno.
Segmento 4. Ha la forma di una piramide triangolare, i cui lati sono formati da fessure interlobari (grandi e piccole). Nella proiezione diretta, lungo la parte laterale della grande fessura interlobare viene determinato solo un chiaro bordo superiore. Nella proiezione laterale, il segmento si trova nella zona dell'angolo formato dalle fessure interlobari grandi e piccole, non adiacente all'ombra dello sterno.
Segmento 5. Ha forma di rettangolo, in proiezione diretta si sovrappone parzialmente all'ombra del cuore, in proiezione laterale è adiacente all'ombra dello sterno con netta superiore (lungo la piccola fessura interlobare) ed inferiore (lungo il diaframma ) confini.
Segmenti del lobo inferiore.
La maggior parte del lobo inferiore si trova dorsalmente, motivo per cui è anche chiamato “posteriore”. Nella proiezione diretta si sovrappone parzialmente ai lobi superiore e medio, quindi è necessaria una proiezione laterale, in cui il lobo ha una caratteristica forma a cuneo, espandendosi verso il diaframma.
Segmento 6."Top" del lobo inferiore. Nella proiezione diretta, è determinato nelle parti centrali del polmone, nella proiezione laterale - sotto la fessura interlobare principale, sullo sfondo della colonna vertebrale.
Segmento 7. Il suo bronco è chiaramente visibile durante la broncoscopia, ma è difficile da determinare radiologicamente. Nella proiezione diretta si trova sopra il diaframma nella zona del seno cardiofrenico, nella proiezione laterale si trova appena sopra il diaframma lungo la grande fessura interlobare.
Segmento 8. Nella proiezione diretta si trova sopra il diaframma ad una certa distanza dall'ombra mediana, nella proiezione laterale - nella regione dell'angolo formato dal diaframma e dalla grande fessura interlobare. Segmento 9. Un piccolo segmento appoggiato sul diaframma. Nella parte posteriore è limitato dal 10° segmento, nella parte anteriore - 8. Di lato - dalla parete toracica a livello dell'8° - 9° spazio intercostale. Nella proiezione diretta è determinato sopra il diaframma nella zona del seno costofrenico, nella proiezione laterale è determinato sotto forma di una stretta striscia situata tra i segmenti 8 e 10.
Segmento 10. Segmento più dorsale. In proiezione diretta
situato sopra il diaframma, adiacente all'ombra mediana, in quello laterale - sullo sfondo dell'ombra della colonna vertebrale sotto il 6o segmento.
La struttura segmentale del polmone destro su una radiografia laterale è mostrata nella Figura 9.

Fig. 9 Struttura segmentale del polmone destro (superficie esterna).
POLMONE SINISTRO Segmenti del lobo superiore
Il lobo superiore del polmone sinistro corrisponde ai segmenti 1-5 del polmone destro.
Segmento 1. A volte viene chiamato "sottosegmento". Il primo segmento a sinistra è più piccolo di quello a destra. La sua posizione corrisponde alla posizione del segmento apicale destro. Nella proiezione diretta si trova tra l'ombra del mediastino superiore e il segmento anteriore della prima costa, nella proiezione laterale si sovrappone al terzo superiore della trachea.
Segmento 2. Viene anche chiamato "sottosegmento". In proiezione diretta, simile al segmento 2 a destra, ha l'aspetto di un cono, con l'apice rivolto verso l'ombra mediana con un netto bordo inferiore lungo la fessura interlobare principale, in
laterale: l'ampia base del cono si sovrappone all'ombra della colonna vertebrale (vertebre toraciche II-IV). Spesso i bronchi dei segmenti 1 e 2 iniziano con un tronco comune, quindi spesso si parla di un unico segmento 1 e 2 a sinistra. Segmento 3. Simile al segmento 3 a destra, ma più grande e non limitato sul lato basale da una fessura. Nella proiezione diretta, è determinato nella zona basale dal 1o al 4o segmento costale anteriore. Nella proiezione laterale è adiacente allo sterno.
La parte linguale del lobo superiore del polmone sinistro è analoga al lobo medio sottosviluppato del polmone destro. I raggi X, di regola, rivelano danni a entrambi i segmenti contemporaneamente.
Segmento 4. Nella proiezione diretta, si determina nella zona basale nel 3° spazio intercostale, non raggiungendo l'ombra mediana nelle sezioni basali. Nella proiezione laterale si trova come uno stretto cuneo dalla radice all'ombra dello sterno sotto il 3° segmento.
Segmento 5. Nella proiezione diretta, è determinato sotto il 4o segmento a livello del 4o-6o segmento anteriore delle costole, nella proiezione laterale - sotto il 4o segmento sotto forma di cuneo, sovrapposto all'ombra del cuore e rivolto verso l'ampia base del torace. Il bordo inferiore in entrambe le proiezioni passa chiaramente lungo la fessura interlobare.
Segmenti del lobo inferiore.
Il lobo inferiore del polmone sinistro corrisponde al lobo inferiore del polmone destro, ma il suo apice sul lato dorsale si trova più in alto che a destra. Nella proiezione diretta, il lobo inferiore è determinato a livello del 5° spazio intercostale e occupa l'intero seno costofrenico, adiacente all'ombra mediana nelle sezioni basali. Nella proiezione laterale si sovrappone all'ombra della colonna vertebrale sotto la terza vertebra toracica e lungo la fessura interlobare confina con l'ombra del cuore. I segmenti del lobo inferiore del polmone sinistro corrispondono generalmente ai segmenti del lobo inferiore del polmone destro.
La struttura segmentale del polmone sinistro su una radiografia laterale è mostrata nella Figura 10.

Figura 10. Struttura segmentale del polmone sinistro (proiezione laterale, superficie esterna)
CARATTERISTICHE DELL'IMMAGINE RADIOGRAFICA DEL POLMONE IN UN BAMBINO SANO
Strutture ossee Nei bambini di età inferiore a 1 anno, il torace presenta una serie di caratteristiche:
Il torace è corto, le sue sezioni inferiori hanno un diametro notevolmente maggiore di quelle superiori.
Le costole si trovano quasi orizzontalmente, le parti ossee delle estremità anteriori delle costole sono lontane dallo sterno.
Le clavicole si trovano sopra i campi polmonari.
I processi trasversali delle vertebre toraciche superiori sono chiaramente delineati sullo sfondo dei campi polmonari.
Man mano che il bambino cresce, tutte le dimensioni del torace aumentano, lo sterno, le clavicole e le costole scendono e la sua lunghezza comincia a superare il diametro.
Modello polmonare
Presentato sotto forma di ombre lineari con contorni chiari, uniformi o ondulati. Il pattern polmonare normalmente non è determinato nella zona esterna. La nitidezza dei contorni dei vasi sanguigni è influenzata da urla, pianto e tosse. Con l'aumento dell'espirazione, la trasparenza dei campi polmonari diminuisce ed è difficile determinare i contorni dei vasi e del cuore, soprattutto nei bambini piccoli.
Radici dei polmoni
1. Posizione: le radici dei polmoni destro e sinistro nei neonati sono alla stessa altezza, oppure la radice destra è anche leggermente più alta della sinistra. Entro 5-7 anni, la radice del polmone sinistro diventa più alta di quella destra, determinata a livello del secondo spazio intercostale. La posizione della testa della radice è determinata dal livello di origine e intersezione dei più grandi tronchi vascolari del lobo superiore. La parte caudale della radice è determinata nel punto di ramificazione dei grandi rami discendenti dell'arteria polmonare, nonché a livello del gruppo inferiore di vene che corrono orizzontalmente. Sono determinati internamente dai rami discendenti dell'arteria polmonare. Nei bambini di età inferiore a 1 anno, le radici dei polmoni sono parzialmente nascoste da un'ampia ombra mediana.
Struttura: la radice è normalmente strutturale, cioè gli elementi principali della radice - l'arteria polmonare, il lume del bronco intermedio - sono ben differenziati.
Dimensioni: la larghezza dell'ombra della radice destra varia da 1 a 1,5 cm (a seconda dell'età e della costituzione). La radice sinistra è leggermente più larga. La lunghezza dell'ombra della radice destra si estende su quasi tre vertebre toraciche, cioè uno spazio intercostale e mezzo (contando lungo i segmenti anteriori delle costole). La radice sinistra è leggermente più corta e occupa in lunghezza uno spazio intercostale.
Forma: configurazione a virgola a destra, semiovale a sinistra.
5. Contorni dell'ombra della radice: il bordo esterno dell'ombra della radice è determinato dal contorno dell'arteria polmonare (condizionatamente). Dovresti tagliare mentalmente i rami vascolari più piccoli tra i quali viene proiettato il tessuto polmonare trasparente. L'ombra della radice destra è separata dall'ombra del mediastino dal bronco intermedio, che passa nel lobo inferiore. Il rapporto tra la dimensione trasversale dell'ombra della radice si fonde con l'ombra del mediastino. Normalmente, i contorni esterni sono chiari, ma irregolari.
Ombra mediana
Nei neonati e nei bambini, l'ombra del mediastino superiore è relativamente più ampia che in altri periodi dell'infanzia, a causa del lume più ampio dei vasi e delle grandi dimensioni della ghiandola del timo. La ghiandola del timo viene determinata nei casi in cui le sue sezioni laterali provocano l'espansione del mediastino. Sullo sfondo dell'ombra mediana sono chiaramente visibili la trachea, i bronchi principali e, parzialmente, quelli inferiori. La trachea si trova sulla linea mediana della colonna vertebrale, ma la sua estremità inferiore devia leggermente verso destra. Si nota spesso la sua curvatura a forma di baionetta. Nel primo anno di vita la biforcazione tracheale si proietta a livello del bordo inferiore della terza vertebra toracica. All'età di 7 anni, la larghezza dell'ombra del mediastino superiore diminuisce. La biforcazione della trachea scende al livello della VI vertebra. L'ampiezza dell'angolo di biforcazione varia da 40 a 75°. Il cambiamento dell'angolo dipende dall'età, dalla corporatura del bambino, dalla fase della respirazione e dalle condizioni dei linfonodi intratoracici (biforcazione). Un aumento significativo dei nodi di biforcazione è accompagnato da un allargamento dell'angolo tracheale.
Il cuore occupa una posizione centrale, le sue dimensioni sono relativamente grandi, la sua forma è quasi rotonda e la vita è levigata. Gli archi delle singole parti del cuore non sono chiaramente espressi. L'arco superiore destro è formato prima dalla vena anonima, poi dalla vena cava superiore. Il secondo arco è formato dall'atrio destro. A sinistra si identificano 2 archi: il tronco dell'arteria polmonare e il contorno delle camere sinistre del cuore.
Diaframma Nei bambini piccoli, la cupola sinistra del diaframma è allo stesso livello di quella destra. Il raggio di curvatura è piccolo. I seni costofrenici sono poco profondi. I contorni del diaframma sono talvolta ondulati. All'età di 7 anni, la cupola destra del diaframma si trova sopra quella sinistra in media di 1-1,5 cm.
ANALISI RADIOGRAFICA CON PRESENZA DI VARIE SINDROMI PATOLOGICHE
La patologia del quadro polmonare è difficile da decifrare, poiché si osserva in tante malattie: disturbi congeniti e acquisiti della circolazione sanguigna e linfatica nei polmoni, malattie dei bronchi, tutte le lesioni infiammatorie e degenerative-distrofiche dei polmoni e processi tumorali.
A seconda dell'entità si distinguono cambiamenti limitati, diffusi e totali del quadro polmonare.
Limitato- la zona dei cambiamenti si estende a non più di due spazi intercostali adiacenti.
Comune- il quadro polmonare è modificato in una parte significativa di uno o entrambi i campi polmonari.
Totale - il quadro polmonare è modificato in uno o entrambi i campi polmonari.
Principali sindromi della patologia del pattern polmonare
Sindrome del pattern polmonare accentuato - caratterizzato da un aumento dell'entità della sua visibilità nelle parti periferiche dei campi polmonari, che
associato all'espansione di piccoli vasi o alla compattazione dei setti interlobulari e interalveolari.
Sindrome del pattern polmonare attenuato- non vengono rilevate ombre di navi di piccolo calibro. Aumenta la distanza dai rami terminali delle ombre dei vasi sanguigni al bordo del campo polmonare.
Sindrome del pattern polmonare arricchito - un aumento della larghezza e del numero di elementi del modello polmonare per unità di area (nel rombo costale). Ridotta trasparenza del campo polmonare.
Sindrome del pattern polmonare impoverito- diminuisce il numero di elementi del pattern polmonare per unità di area. La trasparenza complessiva del campo polmonare aumenta.
Sindrome del pattern polmonare assente- gli elementi del pattern polmonare non vengono determinati su una radiografia dell'intero o parte del polmone.
Sindrome da deformazione del pattern polmonare- violazione della ramificazione dicotomica delle ombre vascolari. Il corso delle navi è interrotto, la loro intermittenza viene rivelata. I vasi formano una rete con cellule di diverse dimensioni. Non c'è coerenza nella posizione delle ombre vascolari nel campo polmonare.
Sindromi da opacizzazione polmonare
Prima di iniziare a cercare e analizzare le ombre del tessuto polmonare, è necessario sapere che le ombre su una radiografia del torace nella proiezione dei campi polmonari possono essere fisiologico E patologico.
Ombre fisiologiche:
Ombra del muscolo sternocleidomastoideo (sternocleidomastoideo);
Ombra della ghiandola mammaria;
Ombra del muscolo grande pettorale;
Ombra della piega cutanea sopraclavicolare.
Le formazioni d'ombra fisiologiche durante l'analisi di una radiografia sono caratterizzate da:
disposizione simmetrica;
struttura d'ombra omogenea;
la localizzazione corrisponde alla proiezione di formazioni d'ombra fisiologiche;
i confini esterni delle ombre sono netti;
estendersi oltre i campi polmonari.
Se trovi altre ombre che non corrispondono alle caratteristiche fisiologiche, allora queste formazioni d'ombra sono patologiche.
Devi sapere che le opacità patologiche che hai individuato possono avere sede intrapolmonare o extrapolmonare. Esistono alcune linee guida per risolvere questo problema. L'oscuramento è localizzato intrapolmonare se, confrontato in due proiezioni, la sua localizzazione coincide con la topografia dei segmenti o lobi del polmone. L'oscuramento è localizzato extrapolmonare se la sua localizzazione, quando studiata in due o più proiezioni, si estende oltre il campo polmonare.
Caratteristiche dell'oscuramento patologico La valutazione dell'oscuramento patologico può essere divisa in due tipologie. Nella prima fase dello studio, le caratteristiche dell'ombra dovrebbero essere fornite in base alle caratteristiche obbligatorie, che includono:
Intensità.
Struttura.
Localizzazione (estensione).
Quantità.
8. Connessione con la radice.
Nella seconda fase dello studio, dopo aver descritto l'oscuramento secondo le caratteristiche principali, è necessario metterlo in relazione con una delle sindromi radiologiche di seguito descritte.
Le sindromi radiologiche sono combinazioni stabili di vari segni di oscuramento patologico.
Sono state identificate 10 sindromi radiologiche:
Sindrome dell'ombra focale.
Sindrome da diffusione.
Sindrome dell’ombra rotonda.
Sindrome da blackout focale.
Sindrome dell'oscuramento limitato.
Sindrome da blackout lobare.
Sindrome di blackout diffusa.
Sindrome da blackout subtotale.
Sindrome da blackout totale. Yu.
Caratteristiche dell'oscuramento secondo le caratteristiche obbligatorie
1.Localizzazione(lunghezza)
Se l'ombra è localizzata intrapolmonare, è necessario indicare in quale polmone, lobo o segmento si trova l'ombra identificata, utilizzando un diagramma della struttura segmentale dei polmoni su una radiografia semplice degli organi del torace in diretta e laterale proiezioni. In assenza di una radiografia laterale, l'oscuramento può essere localizzato lungo i campi polmonari, le coste e gli spazi intercostali.
2.Numero di ombre:
Singolo (singolo);
gruppo (2-4);
multipli (5 o più).
Forma dell'ombra. Per determinare la forma dell'ombra si fa un confronto con qualche figura geometrica (sferica, ovale, triangolare, lineare, irregolare, ecc.)
Dimensione dell'ombra. La dimensione dell'ombra può essere misurata in millimetri, centimetri o nella lunghezza di un segmento, di più segmenti, di un lobo o dell'intero polmone. "
Intensità dell'ombra. È determinato dal grado di assorbimento dei raggi X e ha quattro gradazioni:
ombra di bassa intensità- uguale in densità all'ombra della sezione longitudinale della nave che giace nella parte centrale del campo polmonare;
ombra di media intensità- uguale all'intensità della sezione trasversale della nave;
ombra ad alta intensità- corrisponde alla densità del bordo corticale della costola;
ombra di intensità metallica- copre l'ombra delle strutture ossee.
Struttura dell'ombra. La struttura dell'ombra può essere omogenea o eterogenea. Se in qualsiasi punto della formazione dell'ombra la sua intensità è la stessa, allora la struttura dell'ombra è omogenea (omogenea), se è diversa, allora è disomogenea (disomogenea);
Contorni d'ombra. Per valutare i contorni esterni dell'ombra, viene studiata la loro relazione con il suo centro e sono possibili le seguenti opzioni:
Contorni convessi (policiclici),
Contorni concavi.
Rispetto ad una linea retta, i contorni possono essere:
irregolare.
A seconda del grado di chiarezza i contorni si distinguono in chiari e sfocati. Per caratterizzare la chiarezza dell'ombra, valutare la transizione graduale dalla luce all'oscurità al confine dell'area oscurante con il campo polmonare invariato. I contorni dell'ombra sono considerati poco chiari se la transizione avviene gradualmente. Se la transizione dalla luce all'oscurità avviene bruscamente, i contorni dell'ombra sono considerati chiari.
8. Connessione con la radice. È determinata dalla presenza di un percorso infiammatorio o fibroso dall'ombra patologica alla radice del polmone.
Il percorso infiammatorio è causato dalla presenza di una reazione infiammatoria perivascolare e peribronchiale. L'esito della reazione infiammatoria può essere la fibrosi, definita radiograficamente come traccia fibrosa.
Sindromi da opacizzazione radiologica
1. Sindrome da opacizzazione focale- un'ombra o un gruppo di ombre nei polmoni, ciascuna delle quali non supera 1 cm di dimensione ed è localizzata entro 1 o 2 segmenti (in totale). In base alla dimensione, le lesioni si dividono in piccole (1-3 mm), medie (4-6 mm) e grandi (7-10 mm) (Fig. 11).
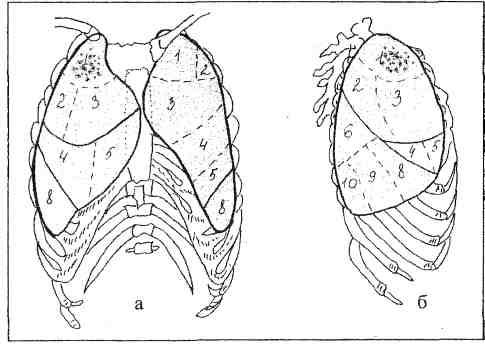
Riso. 11. Sindrome dell'ombra focale: a - proiezione frontale, b - proiezione laterale destra.
2. Sindrome da diffusione - la presenza di opacità focali multiple localizzate in più di due segmenti in uno o entrambi i polmoni (Fig. 12).
4. Sindrome da blackout focale - un'ombra di qualsiasi forma superiore a 1 cm di diametro fino alla dimensione di 1 segmento (Fig. 14).

Riso. 14. Sindrome da oscuramento focale: a - proiezione frontale, b - proiezione laterale destra.
3. Sindrome dell’ombra rotonda- un'ombra di forma rotonda o ovale, che misura più di 1 cm di diametro (Fig. 13).
5. Sindrome dell'oscuramento limitato- un'ombra di qualsiasi forma superiore a un cm di diametro, non superiore alla dimensione di due segmenti (Fig. 15).

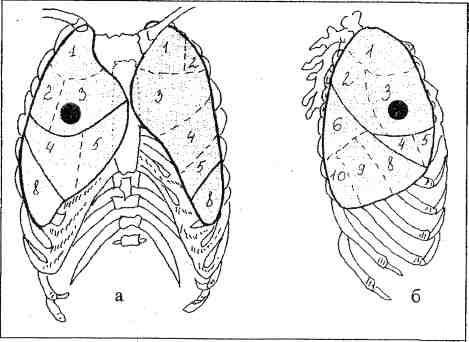
a - proiezione diretta,
il lato positivo
proiezione.
Riso. 15. Sindrome
limitato
oscuramento:
a - dritto
proiezione,
il lato positivo
proiezione.
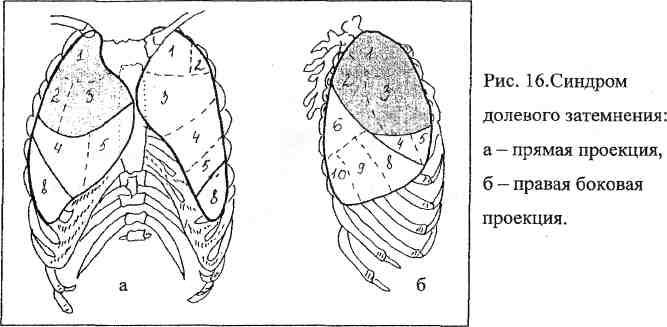
8. Sindrome da blackout subtotale- un'ombra di qualsiasi forma con una lunghezza di 5 o più segmenti. Nella radiografia occupa visivamente i due terzi del campo polmonare (Fig. 18).

Riso. 18. Sindrome
totale parziale
oscuramento:
a - proiezione diretta,
il lato positivo
proiezione.

9. Sindrome da blackout totale - un'ombra che occupa l'intero campo polmonare (Fig. 19).
Riso. 19. Sindrome da blackout totale:
a - proiezione diretta, b - proiezione laterale destra.
Nella definizione delle sindromi di oscuramento subtotale e totale sono possibili integrazioni a seconda della posizione degli organi mediastinici (organi adiacenti). Gli organi mediastinici possono essere spostati verso il lato interessato o nella direzione opposta. Ad esempio: “sindrome da oscuramento subtotale (totale) con spostamento dell’ombra mediana verso la lesione”.
Yu- un'ombra di oscuramento focale (focale) nel tessuto polmonare in combinazione con una radice allargata dovuta a linfonodi intratoracici ingranditi e linfangite che collega entrambi questi elementi ("percorso" dal fuoco nel polmone alla radice del polmone) ( Figura 20).

Sindromi della cavità polmonare
La diagnostica a raggi X delle cavità si basa sul rilevamento del segno principale: la presenza di un'ombra a forma di anello chiuso di varie forme e dimensioni, che limita l'area di schiarimento.
Distinguere VERO E falso cavità. Per differenziarli, è necessario eseguire radiografie in due proiezioni e condurre un esame tomografico dell'area sospetta del polmone.
VERO le cavità vengono determinate sia su radiografie dirette che laterali o su due sezioni tomografiche adiacenti.
Falso le cavità sono caratterizzate da un'area di maggiore trasparenza del campo polmonare, i cui contorni visibili possono essere elementi del pattern polmonare. Un ulteriore esame radiografico non rivela contorni chiusi.
Radiograficamente la cavità viene rivelata solo quando, dopo la reiezione del contenuto fuso, vi entra aria attraverso il bronco drenante.
I segni radiologici diretti della cavità sono caratterizzati da:
visualizzazione dell'illuminamento rispetto all'oscurità circostante (o presenza di un'ombra a forma di anello);
la continuità e la chiusura dei confini di questa illuminazione;
assenza di elementi del pattern polmonare nella finestra di schiarimento durante l'esame tomografico.
I segni radiologici indiretti di una cavità distruttiva sono:
la presenza di un livello orizzontale all'interno del tessuto polmonare;
la presenza di strisce accoppiate del bronco drenante; .^ -*
la presenza di focolai di contaminazione broncogena (con una cavità distruttiva di natura tubercolare).
Segni scialologici che caratterizzano la cavità:
Localizzazione (per azioni e segmenti).
Quantità (singola, multipla).
Formulazione della conclusione diagnostica. La conclusione del radiologo è la fase finale della diagnostica a raggi X. In casi eccezionali, può essere comunicata al medico curante per via orale (in condizioni di diagnostica radiografica di emergenza, diagnostica radiografica sul tavolo operatorio durante l'intervento chirurgico, ecc.), ma, di regola, la conclusione deve essere emessa in scrittura come protocollo per un esame radiografico, che in ambito ambulatoriale può essere scritto su un apposito modulo, e in ambito ospedaliero può essere inserito direttamente nell'anamnesi.
Il protocollo deve essere chiaro nella forma, comprensibile nel contenuto e composto da tre parti.
La prima parte dovrebbe riflettere i dati formali: nome e indirizzo dell'istituzione, numero e data del protocollo, cognome, nome, patronimico ed età del paziente, area (o aree) studiata, ecc.
La seconda parte - descrittiva - dovrebbe contenere in forma laconica ma esauriente una descrizione dei cambiamenti patologici rilevati dal radiologo, espressi in una terminologia patoanatomica e fisiopatologica generalmente comprensibile e generalmente accettata in medicina. Se, oltre all'esame dell'area in cui il medico curante sospetta cambiamenti patologici (ad esempio lo stomaco), vengono esaminate altre aree (ad esempio l'intestino o gli organi del torace), il protocollo dovrebbe riflettere i cambiamenti patologici riscontrati in esse o indicare l'assenza di essi.
Nella terza - ultima - parte dovrà essere formulata una diagnosi radiografica se sussistono fondati motivi per ciò derivanti dalla seconda parte del protocollo. In mancanza di dati sufficienti per formulare una diagnosi radiografica, il radiologo può limitarsi alla parte descrittiva, dando la possibilità al clinico di utilizzare quella parte dei dati radiografici che può essere utile per fare o chiarire un quadro clinico generale diagnosi. Se esistono ragionevoli considerazioni razionali sulle possibili opzioni diagnostiche, il radiologo può presentarle in forma speculativa. Se c'è motivo di credere che attraverso alcuni studi aggiuntivi sia possibile ottenere dati significativamente nuovi o se a questo scopo sembra opportuno ripetere l'esame radiografico, il radiologo può finalmente offrire le sue raccomandazioni. Spesso, con esami ripetuti, è possibile formulare una diagnosi radiografica.
La conclusione deve essere firmata dal radiologo che ha eseguito lo studio, il quale ne ha la piena responsabilità medica, morale e legale. Le conclusioni contenenti conclusioni sulla presenza di malattie potenzialmente letali o incurabili non dovrebbero essere fornite al paziente, ma inviate al medico curante attraverso i canali appropriati. Vedi anche Visita del paziente, Esame radiografico, Semiotica.




