Disturbi del ritmo come la fibrillazione atriale parossistica. Parossismo della fibrillazione atriale: come si manifesta, trattamento
La fibrillazione atriale parossistica è una contrazione irregolare dei muscoli atriali. La frequenza è piuttosto alta, arrivando fino a 360 al minuto. La fibrillazione si manifesta nella contrazione dei ventricoli. Questa è la malattia cardiaca più comune (ischemia).
Il trattamento delle malattie cardiache non è un compito semplice in cardiologia. Quando si verifica un cambiamento nel ritmo cardiaco e nell'azione proaritmogenica, il medico diagnostica un disturbo cardiaco.
La fibrillazione atriale parossistica si riscontra in quasi tutti i pazienti durante un intervento chirurgico al cuore. La malattia si manifesta in modi diversi e il corso del trattamento viene scelto in base alle condizioni del paziente.
Diagnosi della malattia
La diagnosi può essere fatta sulla base dell'esame durante l'esecuzione di un cardiogramma e del monitoraggio. La scelta della tattica terapeutica dipende in modo significativo dalla frequenza cardiaca. È determinato in uno stato di riposo. A volte puoi trovare una forte contrazione degli atri durante l'attività fisica in una persona sana, nel qual caso l'esame sarà radicalmente diverso.
 Con la fibrillazione, il paziente non sente il ritmo cardiaco e il polso. Soprattutto dopo le pause, la pulsazione non produce onde. In tali situazioni, il rilevamento della frequenza cardiaca è determinato dai suoni cardiaci. Dopo l'esercizio, la frequenza aumenta e i ventricoli si contraggono. Con tali sintomi si può sospettare il parossismo atriale. A volte si verifica una fibrillazione completa. Ma in questi casi il ritmo è corretto e il polso è costante. Quando un ECG viene eseguito al di fuori della malattia, viene espressa la deformazione dell'onda R, che aumenta significativamente il rischio di malattia.
Con la fibrillazione, il paziente non sente il ritmo cardiaco e il polso. Soprattutto dopo le pause, la pulsazione non produce onde. In tali situazioni, il rilevamento della frequenza cardiaca è determinato dai suoni cardiaci. Dopo l'esercizio, la frequenza aumenta e i ventricoli si contraggono. Con tali sintomi si può sospettare il parossismo atriale. A volte si verifica una fibrillazione completa. Ma in questi casi il ritmo è corretto e il polso è costante. Quando un ECG viene eseguito al di fuori della malattia, viene espressa la deformazione dell'onda R, che aumenta significativamente il rischio di malattia.
La forma parossistica della fibrillazione atriale consiste nell'alternanza di attacchi di attacchi e battito cardiaco normale, cambiamenti su larga scala. Succede che nella vita gli attacchi si manifestino solo una o più volte al giorno durante la giornata. Quando gli organi funzionano normalmente, una persona si sente normale. Ma se il ritmo va fuori strada, appare la fibrillazione atriale parossistica. Di conseguenza, il cuore non riceve l’intera quantità di sangue e gli organi non ricevono le sostanze nutritive fornite con il sangue. L'intervento medico aiuterà a normalizzare il tuo benessere.
La forma parossistica della fibrillazione atriale si manifesta in diversi modi. Sensazioni spiacevoli compaiono nell'area del cuore. Il pericolo della malattia è significativo quando compaiono coaguli di sangue. La fluidità del sangue viene interrotta, causando la formazione di coaguli che possono ostruire un vaso sanguigno nell'organo. Successivamente, l'organo sperimenta una mancanza di ossigeno.
Se i disturbi durano più di due settimane, ciò può portare ad una forma permanente di aritmia nel paziente, che dipenderà dalla contrazione atriale e dalla frequenza del polso. Se le frequenze cambiano, le condizioni del paziente peggiorano. Durante il parossismo è necessaria un'attenta regolazione della frequenza, il monitoraggio della compressione ventricolare e della dinamica dell'impulso. Ma è impossibile influenzare la riduzione. In condizioni normali, l’atrio pompa un quarto del volume sanguigno.
Cause di fibrillazione
Cause: 
- una malattia si verifica quando il funzionamento dei sistemi e degli organi lavorativi, compreso il cuore, fallisce;
- corso delle complicazioni;
- dolore bruciante nella zona del cuore;
- ischemia;
- vizi;
- ipertensione;
- diabete;
- intossicazione da alcol;
- tireotossicosi;
- mancanza di vitamine.
In rari casi significativi, il ritmo viene interrotto senza motivo. L'aritmia viene rilevata durante esplosioni emotive, stress sul corpo e eccesso di cibo. Se ci sono conseguenze di un attacco precedente, vai in ospedale, ciò influenzerà in modo significativo il metodo di trattamento.
Le convulsioni si verificano con un'attività emotiva significativa.
Esistono due tipi di fibrillazione atriale:
- Di tipo vagale, questo sintomo si riscontra principalmente negli uomini. Appare a fine giornata e dopo aver mangiato. Gli attacchi si verificano con forte gonfiore, eccesso di cibo, indossando abiti attillati o a riposo. Non appare durante gli shock emotivi.
- Tipo iperadrenergico. Diagnosticato nelle donne. I segni compaiono al mattino o alla sera. Si verifica durante lo stress fisico sul corpo e gli scoppi emotivi. L'aritmia scompare dopo il sonno e la calma.
Principali sintomi della malattia
In sostanza, la comune forma parossistica della fibrillazione atriale si manifesta con forti contrazioni, in un disordine caotico dei muscoli atriali. Gli impulsi svolgono un ruolo importante nel filtrare il comportamento del ventricolo e si verifica una contrazione irregolare dei nodi. Il ritmo è perso, la funzione dei nodi del seno si ferma. La frequenza aumenta e, di conseguenza, si verificano interruzioni nel funzionamento del cuore, appare debolezza, non c'è abbastanza ossigeno e si verifica dolore al petto. Il verificarsi degli attacchi varia. La fibrillazione non passa da sola, l'attacco dura a lungo, la situazione richiede una consultazione immediata con un medico.
Il rischio di insorgenza è significativamente influenzato dall'età, poiché si verificano cambiamenti nella struttura e nel funzionamento del ventricolo, che possono causare aritmie.
Trattamento della malattia
Il trattamento comprende la prevenzione e il trattamento dell'aritmia.
- Ricostituire il corpo con sostanze nutritive e vitamine.
- Effettuare la profilassi con i farmaci prescritti.
Dovrebbero essere eliminati il gonfiore, i piegamenti, i carichi improvvisi e il consumo di grandi quantità di cibo. Si consiglia di evitare scoppi emotivi, aumentare la durata del sonno e rilassarsi all'aria aperta.
I principali farmaci che alleviano gli attacchi di fibrillazione atriale sono la novocainamite e la chinidina. Utilizzare solo come indicato da un medico, sotto la sua stretta supervisione.
I metodi chirurgici sono i più efficaci nella cura.
 Durante l'operazione, un impianto viene impiantato nel cuore. L'impianto viene utilizzato in situazioni estreme, con ritmi brevi e rari. Lo stimolatore è efficace nel sopprimere l'aritmia. Un defibrillatore viene inserito nel cuore. Dopo un attacco, il dispositivo reagisce e agisce sul ritmo cardiaco mediante scariche elettriche.
Durante l'operazione, un impianto viene impiantato nel cuore. L'impianto viene utilizzato in situazioni estreme, con ritmi brevi e rari. Lo stimolatore è efficace nel sopprimere l'aritmia. Un defibrillatore viene inserito nel cuore. Dopo un attacco, il dispositivo reagisce e agisce sul ritmo cardiaco mediante scariche elettriche.
Dopo un intervento chirurgico al cuore, parossismi di fibrillazione atriale si verificano nel 50% dei pazienti.
Iniziano le correzioni della condizione e la prevenzione della fibrillazione atriale postoperatoria. Vengono utilizzati beta e aminobloccanti.
L'aritmia neurogena causata da uno dei due tipi è rara. Le mutazioni nei cromosomi portano alla fibrillazione atriale. Forse la patologia si verifica a livello genetico. Nella maggior parte dei casi, è preceduto da patologia cardiaca. La patogenesi avviene con molteplici focolai di automatismo.
Non ridurre la quantità di medicinale. Monitora l'assunzione di farmaci e tieni un registro migliore. In caso di attacchi, non esitate, cercate aiuto in ospedale. Fornire accesso aereo.
Se non ti senti bene, riposati. Non utilizzare i farmaci per altri scopi. In situazioni stressanti, bevi un sedativo.
Ma se i sintomi peggiorano ogni giorno, non esitate a contattare il medico.
17765 0
Trattamento non farmacologico
In caso di fibrillazione atriale, è limitato e si riduce all'esclusione dei fattori che provocano il parossismo in un particolare paziente (assunzione di alcol, attività fisica intensa), raccomandazioni dietetiche standard per i pazienti con insufficienza cardiaca e effetti psicoterapeutici.
Sollievo dal parossismo della FA
Quando si verifica per la prima volta un parossismo della fibrillazione atriale, si dovrebbe sempre tentare di fermarlo.
La scelta di un farmaco antiaritmico per il trattamento della FA parossistica dipende in gran parte dalla natura della malattia di base, dalla durata della FA e dalla presenza o assenza di segni di insufficienza coronarica e ventricolare sinistra acuta. Per la cardioversione farmacologica della FA parossistica possono essere utilizzati sia farmaci antiaritmici di provata efficacia appartenenti alla classe I (flecainide, propafenone) o classe III (dofetilide, ibutilide, nibentan, amiodarone) sia i cosiddetti farmaci antiaritmici di classe I “meno efficaci o non sufficientemente studiati”. essere utilizzati (procainamina, chinidina). I glicosidi cardiaci e il sotalolo non devono essere utilizzati per alleviare la fibrillazione atriale parossistica.
Se il parossismo della fibrillazione atriale dura meno di 48 ore, può essere interrotto senza una preparazione anticoagulante completa; tuttavia, è consigliabile la somministrazione di 4.000-5.000 unità di eparina non frazionata per via endovenosa o di eparine a basso peso molecolare (nadroparina di calcio 0,6 o enoxaparina di sodio 0,4 per via sottocutanea). giustificato.
Se un parossismo della fibrillazione atriale dura più di 48 ore, il rischio di sviluppare complicanze tromboemboliche aumenta notevolmente; in questo caso, prima di ripristinare il ritmo sinusale, è necessario iniziare una terapia anticoagulante completa (warfarin). Va tenuto presente che la FA può risolversi spontaneamente (forma parossistica) molto prima di quanto si possa raggiungere il valore INR terapeutico di 2,0-3,0 con l'aiuto del warfarin. In tali casi, prima di ripristinare il ritmo sinusale, è opportuno iniziare una terapia simultanea con warfarin ed EBPM (nadroparina, enoxaparina alla dose di 0,1 mg/kg ogni 12 ore); La LMWH viene interrotta solo quando viene raggiunto il livello terapeutico di INR.
Gravi disturbi emodinamici (shock, collasso, angina pectoris, edema polmonare) durante la FA parossistica richiedono una terapia immediata con impulsi elettrici. In caso di intolleranza o ripetuta inefficacia (nella storia) dei farmaci antiaritmici, il sollievo del parossismo viene effettuato anche mediante terapia con impulsi elettrici.
La prima somministrazione endovenosa di un farmaco antiaritmico nella vita del paziente viene effettuata sotto il controllo del monitoraggio ECG. Se nell'anamnesi sono presenti informazioni sull'efficacia di qualsiasi farmaco antiaritmico, è preferibile.
- La procainamide (procainamide) viene somministrata per via endovenosa con flusso lento alla dose di 1.000 mg in 8-10 minuti (10 ml di una soluzione al 10% diluita a 20 ml con soluzione isotonica di cloruro di sodio) o per via endovenosa mediante flebo (se vi è una tendenza all’ipotensione arteriosa, alla prima somministrazione) sotto costante monitoraggio della pressione arteriosa, della frequenza cardiaca e dell’ECG. Quando il ritmo sinusale viene ripristinato, la somministrazione del farmaco viene interrotta. A causa della possibilità di abbassare la pressione sanguigna, deve essere somministrato in posizione orizzontale del paziente, avendo nelle vicinanze una siringa preparata con 0,3-0,5 ml di una soluzione all'1% di fenilefrina (mesatone). L'efficacia della procainamide nell'alleviare la fibrillazione atriale parossistica nei primi 30-60 minuti dopo la somministrazione è relativamente bassa e ammonta al 40-50%. La somministrazione ripetuta del farmaco alla dose di 500-1000 mg è possibile solo in ambiente ospedaliero. Uno degli effetti collaterali rari ma potenzialmente pericolosi per la vita derivanti dall'uso della procainamide per fermare la fibrillazione atriale può essere la trasformazione della fibrillazione atriale in flutter atriale con un elevato coefficiente di conduzione ai ventricoli del cuore e lo sviluppo di collasso aritmogeno. Se questo fatto è noto dall'anamnesi del paziente, prima di iniziare l'uso di novocainamide, si consiglia di somministrare 2,5-5,0 mg di verapamil (isoptin) per via endovenosa, ricordando che può anche causare ipotensione arteriosa. Gli effetti collaterali della procainamide comprendono effetti aritmogeni, aritmie ventricolari dovute al prolungamento dell'intervallo QT; rallentamento della conduzione atrioventricolare, conduzione intraventricolare (si verifica più spesso nel miocardio danneggiato, manifestato sull'ECG con l'allargamento dei complessi ventricolari e blocchi di branca); ipotensione arteriosa (a causa di una diminuzione della forza delle contrazioni cardiache e degli effetti vasodilatatori); vertigini, debolezza, disturbi della coscienza, depressione, delirio, allucinazioni; reazioni allergiche. Controindicazioni all'uso della procainamide: ipotensione arteriosa, shock cardiogeno, CHF; blocchi senoatriali e AV di secondo e terzo grado, disturbi della conduzione intraventricolare; prolungamento dell'intervallo QT e indicazioni di episodi di torsione di punta nell'anamnesi; grave insufficienza renale; lupus eritematoso sistemico; ipersensibilità al farmaco.
- Il nibentan, un farmaco antiaritmico domestico di classe III, esiste solo sotto forma di soluzione. Per alleviare la forma parossistica della FA, il nibentan viene somministrato per via endovenosa mediante flebo o flusso lento alla dose di 0,125 mg/kg (10-15 mg) sotto costante monitoraggio ECG, che viene effettuato per almeno 4-6 ore dopo la fine della somministrazione del farmaco ed esteso a 8 ore in caso di complicanze ventricolari. Se la prima somministrazione di nibentan risultasse inefficace è possibile somministrare nuovamente il farmaco dopo 20 minuti nella stessa posizione. L'efficacia del nibentan nell'alleviare la fibrillazione atriale parossistica nei primi 30-60 minuti dopo la somministrazione è di circa l'80%. Poiché è probabile lo sviluppo di effetti proaritmici gravi come la TV polimorfica del tipo “piroetta”, l'uso del nibentan è possibile solo negli ospedali, nelle unità di terapia intensiva e nelle unità di terapia intensiva cardiaca. Il nibentan non deve essere utilizzato nella fase preospedaliera dai medici dell'ambulanza o nelle cliniche.
- L'amiodarone, tenendo conto delle peculiarità della sua farmacodinamica, non può essere raccomandato come mezzo per ripristinare rapidamente il ritmo sinusale nei pazienti con fibrillazione atriale parossistica. Il suo effetto massimo si sviluppa dopo 2-6 ore. Per fermare la forma parossistica della fibrillazione atriale, l'amiodarone viene prima somministrato in bolo endovenoso alla dose di 5 mg/kg, e poi continuato a essere somministrato goccia a goccia alla dose di. 50 mg/ora. Con questo regime di somministrazione di amiodarone, il ritmo sinusale viene ripristinato nel 70-80% dei pazienti con fibrillazione atriale parossistica entro le prime 8-12 ore. Le malattie della tiroide non impediscono una singola dose del farmaco.
- Propafenone (somministrazione ev di 2 mg/kg in 5 minuti, se necessario, ripetere la somministrazione di metà della dose originale dopo 6-8 ore). In un numero di pazienti senza grave danno cardiaco organico, una singola dose di 300-450 mg di propafenone per via orale può essere utilizzata con successo per alleviare in modo indipendente la fibrillazione atriale parossistica in ambito ambulatoriale (il principio della “pillola in tasca”). Tuttavia, prima di consigliare questo metodo per eliminare la fibrillazione atriale a un paziente, è necessario testarne ripetutamente l'efficacia e la sicurezza (assenza di proaritmie ventricolari, pause e bradicardia dopo l'assunzione di propafenone) in ambito ospedaliero.
- Chinidina 0,2 (forma estesa) 1 compressa una volta ogni 6-8 ore, in totale non più di 0,6 al giorno.
- Ibutilide (1 mg per via endovenosa in 10 minuti, somministrazione ripetuta della stessa dose se necessario), o dofetilide (125-500 mg per via orale a seconda del livello di filtrazione glomerulare), o flecainide (somministrazione endovenosa 1,5-3,0 mg/kg per 10- 20 minuti o assunto per via orale alla dose di 300 mg); tutti e tre i farmaci non sono ancora disponibili in Russia.
La fibrillazione atriale parossistica o PMA, la fibrillazione atriale parossistica (codice ICD-10: I48) è un disturbo comune della contrazione atriale. È una condizione in cui il ritmo cardiaco rimane corretto e la frequenza cardiaca (FC) oscilla tra 120 e 240 battiti/min. Il problema è abbastanza comune e spesso è manifestazione di altri tipi di patologie.
Caratteristiche della condizione
Gli attacchi PMA di solito iniziano all'improvviso e si fermano anche all'improvviso; la loro durata può durare da un paio di minuti a diversi giorni.
- Più spesso, questa malattia colpisce le persone anziane (60 anni o più): oltre il 6% della popolazione.
- Il numero di pazienti affetti da PMA che non hanno raggiunto il 60° compleanno è inferiore all'1%.
In genere, la PMA non è facilmente tollerabile a causa dell’elevata frequenza cardiaca, perché il “motore” deve lavorare sotto carico maggiore. Se la patologia assume una forma permanente, allora esiste la possibilità che si manifesti anche negli atri. Le persone con questo tipo di aritmia hanno il 5% in più di probabilità di avere un ictus ischemico.
Il gruppo è indicato per la fibrillazione atriale parossistica? La disabilità non è data solo per la PMA, ma è prescritta per lo sviluppo di alcune malattie associate all'aritmia.
Elettrocardiogramma per fibrillazione atriale parossistica
Forme
È consuetudine distinguere tre forme di violazione:
- ventricolare In questo caso si osserva una pronunciata deformazione del QRST, sono frequenti i casi di cambiamenti nel contorno della linea isoelettrica e sono possibili anche disturbi del ritmo cardiaco;
- atriale. I pazienti presentano un disturbo della conduzione della branca del fascio di Hiss (a destra);
- misto. Ha manifestazioni delle due forme precedenti.
Se la causa della PMA non è stata stabilita, si tratta della sua forma idiopatica, più comune nei giovani.
Un noto specialista parlerà delle caratteristiche della forma parossistica della fibrillazione atriale nel video qui sotto:
Classificazione
In base alla frequenza delle contrazioni atriali si possono distinguere i seguenti tipi di PMA:
- sfarfallio diretto, quando la frequenza cardiaca è superiore a 300 al minuto;
- svolazzanti, in cui la frequenza cardiaca non supera la soglia “200”.
A seconda della frequenza della contrazione ventricolare, gli esperti distinguono le seguenti forme:
- tachisistolico. I ventricoli si contraggono ad una frequenza superiore a 90 al minuto;
- Bradistolico. Le riduzioni sono inferiori a 60;
- normosistolico (intermedio).
Se gli attacchi di PMA si ripetono, ciò indica la presenza di una forma ricorrente.
Anche la forma parossistica della fibrillazione atriale ha le sue cause, di cui parleremo più avanti.
Cause
Uno dei motivi principali per la comparsa della PMA è considerato la presenza di malattie del sistema cardiovascolare (CVS) nel paziente, vale a dire:
- insufficienza cardiaca;
- difetti cardiaci, entrambi e (soprattutto spesso) accompagnati dall'espansione delle camere;
- ipertensione essenziale con aumento della massa del muscolo cardiaco (miocardio);
- malattie cardiache infiammatorie, come e;
- e/o ;
- , E .
Anche quanto segue può causare lo sviluppo della PMA:
- mancanza di potassio e magnesio nel corpo a causa di disturbi elettrolitici;
- disturbi del sistema endocrino (ad esempio tireotossicosi);
- diabete;
- gravi malattie infettive;
- patologie dei polmoni con cambiamenti compensatori nella struttura del cuore;
- condizione postoperatoria.
Oltre alle malattie, lo sviluppo della PMA è influenzato anche da:
- assumendo glicosidi cardiaci, agonisti adrenergici;
- esaurimento nervoso;
- stress frequente.
La prossima sezione ti parlerà dei sintomi della forma parossistica della fibrillazione atriale (fibrillazione atriale).
Sintomi
 I sintomi della malattia variano da caso a caso. Pertanto, alcuni pazienti avvertono solo sensazioni spiacevoli nell'area del cuore. Ma per la maggior parte delle persone i sintomi sono i seguenti:
I sintomi della malattia variano da caso a caso. Pertanto, alcuni pazienti avvertono solo sensazioni spiacevoli nell'area del cuore. Ma per la maggior parte delle persone i sintomi sono i seguenti:
- attacco improvviso di battito cardiaco;
- grave debolezza generale;
- mancanza d'aria;
- freddezza degli arti superiori e inferiori;
- sudorazione;
- a volte tremante.
Potresti anche riscontrare pelle pallida e labbra blu (cianosi).
Se stiamo parlando di un caso grave, potrebbe verificarsi quanto segue:
- vertigini;
- perdita di coscienza o stato di svenimento;
- attacchi di panico o condizioni simili meno drastiche, perché le condizioni di una persona peggiorano bruscamente e gravemente, il che può causare grande paura per la sua vita.
Ma non dovresti farti prendere dal panico immediatamente, tali sintomi sono tipici di molti disturbi e senza un ECG il medico non sarà in grado di determinarne la causa esatta.
Al termine di un attacco di PMA, il paziente di solito avverte un aumento della motilità intestinale e una minzione abbondante. Quando si verifica una diminuzione della frequenza cardiaca al di sotto di un livello critico, il paziente può sperimentare un grave deterioramento dell'afflusso di sangue al cervello. Ciò può manifestarsi sotto forma di perdita di coscienza e talvolta non è possibile determinare la cessazione della respirazione; In questo caso è necessaria una rianimazione urgente.
Diagnostica
Come già accennato, il primo e principale metodo diagnostico è l'elettrocardiografia. Segni di fibrillazione atriale parossistica sull'ECG saranno l'assenza dell'onda P in tutte le derivazioni, invece si osserveranno onde f caotiche. Gli intervalli R-R varieranno in durata.
- Con la PMA ventricolare, uno spostamento del tratto ST rimane per diversi giorni dopo un attacco. così come un'onda T negativa E, poiché esiste un'alta probabilità di un'onda di piccola focale, è semplicemente necessario monitorare il paziente nel tempo.
- Se si osserva una forma atriale di ACA, l'elettrocardiogramma indicherà una notevole deformazione dell'onda R.
Per diagnosticare la PMA è inoltre possibile utilizzare quanto segue:
- Monitoraggio Holter.
- Un test da sforzo su un elettrocardiogramma aiuterà a rivelare la vera frequenza cardiaca.
- Il medico dovrebbe anche ascoltare il cuore del paziente utilizzando uno stetoscopio.
- Al paziente può essere prescritto un esame ecografico del cuore (ECHO-CG), con l'aiuto del quale vengono determinate la dimensione degli atri e le condizioni dell'apparato valvolare.
- L'ecografia transesofagea del cuore, che viene eseguita raramente a causa della mancanza di attrezzature speciali, aiuterà i medici a determinare con maggiore precisione la presenza/assenza di coaguli di sangue nella cavità atriale.
La prossima sezione ti dirà quale trattamento richiede la forma parossistica della fibrillazione atriale (fibrillazione atriale).
Trattamento
Il trattamento della PMA dipende innanzitutto dal momento dell'attacco.
- Se risale a meno di 2 giorni (48 ore), i medici fanno tutto il possibile per ripristinare il ritmo sinusale.
- Se sono trascorse più di 48 ore, sono troppo probabili complicazioni di natura embolica. Pertanto, i medici indirizzano il trattamento al controllo della frequenza cardiaca, attraverso, ad esempio, gli anticoagulanti (warfarin), che impediscono la formazione di coaguli di sangue fluidificando il sangue. Dopo tre settimane, lo specialista ritorna sulla questione del ripristino del ritmo.
Terapeutico e medicinale
 Molto spesso, farmaci come:
Molto spesso, farmaci come:
- digossina, aiuta a controllare la frequenza cardiaca;
- cordarone, caratterizzato dalla presenza di un numero minimo di effetti collaterali derivanti dal suo utilizzo;
- procainamide, che, se somministrata rapidamente, talvolta provoca un forte calo della pressione sanguigna.
Questi farmaci vengono somministrati per via endovenosa in ambito ospedaliero o da medici di emergenza. In genere questo trattamento è efficace nel 95% dei casi.
Durante gli attacchi di fibrillazione atriale parossistica, il medico può prescrivere al paziente l'assunzione di propanorm, che si presenta sotto forma di compresse e può quindi essere utilizzato dal paziente in autonomia.
Terapia con elettropulsi
Se il metodo precedente è inefficace, il medico può prescrivere la terapia con elettroimpulso (scarica elettrica).
La procedura è la seguente:
- Il paziente viene messo in anestesia;
- Due elettrodi sono installati sotto la clavicola destra e vicino alla parte superiore del “motore”;
- Lo specialista imposta la modalità di sincronizzazione sul dispositivo in modo che la scarica corrisponda alla contrazione dei ventricoli;
- Imposta il valore di corrente richiesto (100-360 J);
- Produce una scarica elettrica.
In questo modo il sistema di conduzione del cuore viene riavviato e l’efficacia del metodo è quasi del 100%.
Operazione
L'intervento chirurgico è indicato per le persone con frequenti recidive di PMA e consiste nella cauterizzazione dei focolai di eccitazione patologica del muscolo cardiaco con un laser. Per eseguire il trattamento, viene praticata una puntura nell'arteria utilizzando cateteri speciali.
Continua a leggere per scoprire se la forma parossistica della fibrillazione atriale (fibrillazione atriale) può essere trattata con rimedi popolari.
Il video qui sotto ti parlerà di un metodo unico per il trattamento chirurgico della fibrillazione atriale parossistica:
Rimedi popolari
Prima di tutto, consulta il tuo medico prima di assumere qualsiasi rimedio popolare. Questi potrebbero essere:
- Biancospino e le sue tinture alcoliche con erba madre e valeriana. Mescolare 3 flaconi di ciascun prodotto in una ciotola, agitare bene e riporre in frigorifero per un giorno. Dopo una giornata, iniziare a prendere 30 minuti prima dei pasti, 1 cucchiaino tre volte al giorno.
- Limone. Tagliare 0,5 kg di frutta, versare il miele, aggiungere 20 semi di albicocca al composto. Utilizzare 2 volte al giorno (mattina e sera) 1 cucchiaio.
- Erba di Adone. Far bollire 0,25 litri di acqua in una ciotola smaltata. Ridurre il fuoco al minimo, aggiungere 4 grammi. erbe, far bollire la miscela per 3 minuti. Copri la bevanda finita con un coperchio e lasciala per almeno 20 minuti in un luogo caldo. Prendi un cucchiaio tre volte al giorno.
Pronto soccorso per la fibrillazione atriale parossistica
Pertanto, il medico può:
somministrare farmaci:
- ajmalina (giluritmal);
- procainamide;
- ritmilene.
Si sconsiglia l'uso di questi farmaci in caso di gravi disturbi emodinamici, per non aggravare la condizione. Pertanto, è possibile utilizzare la terapia con elettropulsi e la digossina per via endovenosa.
Un attacco di PMA può essere alleviato da solo:
- Contrai gli addominali;
- Trattieni il fiato;
- Premi sui bulbi oculari.
Se questa tecnica non aiuta, chiama immediatamente un'ambulanza.
Prevenzione delle malattie
 Prima di tutto, è necessario prevenire disturbi cardiaci come insufficienza cardiaca e ipertensione arteriosa. Oltre a questo è necessario:
Prima di tutto, è necessario prevenire disturbi cardiaci come insufficienza cardiaca e ipertensione arteriosa. Oltre a questo è necessario:
- ridurre (o meglio ancora eliminare) il consumo di bevande alcoliche;
- escludere un'attività fisica seria, è meglio sostituirla con piacevoli passeggiate nel parco;
- Elimina i cibi grassi e piccanti dalla tua dieta, dai la preferenza ai cibi ricchi di magnesio e potassio.
- Come misura preventiva possono essere prescritti i seguenti farmaci:
- solfato,
- asparaginato (pr. "Panangin").
Complicazioni
Come già accennato, il tipo più comune di complicanza della PMA è lo sviluppo di insufficienza cardiaca, nonché la comparsa di coaguli di sangue (ad es. Tromboembolia). Tali disturbi possono causare e portare all'arresto cardiaco e con esso alla morte. La PMA è particolarmente pericolosa per i diabetici e per i pazienti che soffrono di pressione alta.
Leggi la prognosi per l'anamnesi di "fibrillazione atriale, fibrillazione atriale parossistica" alla fine dell'articolo.
Previsione
In generale, la prognosi non può essere definita negativa, soprattutto se l'attacco della PMA non ha provocato malattie più gravi. Con un trattamento adeguato, una persona può solitamente vivere più di 10 anni (a volte 20).
L'incidenza dell'ictus ischemico nelle persone con PMA è di circa il 5% all'anno, ovvero ogni sesto ictus si verifica nei pazienti con fibrillazione atriale.
Il seguente video ti parlerà di un altro metodo molto insolito per trattare la fibrillazione atriale:
La fibrillazione atriale è uno dei disturbi più comuni del sistema cardiovascolare, che si manifesta con disturbi del ritmo cardiaco.
Non appartiene al gruppo di patologie associate al rischio di morte improvvisa, tuttavia, in combinazione con la malattia coronarica, il pericolo aumenta notevolmente.
La connessione tra malattia coronarica e fibrillazione atriale parossistica è la seguente. La malattia coronarica è una patologia in cui è presente un disturbo circolatorio nel sistema miocardico. In questo contesto si sviluppano vari disturbi, tra cui la fibrillazione atriale.
- Tutte le informazioni sul sito sono solo a scopo informativo e NON sono una guida all'azione!
- Può darti una DIAGNOSI ACCURATA solo DOTTORE!
- Vi chiediamo gentilmente di NON automedicare, ma fissare un appuntamento con uno specialista!
- Salute a te e ai tuoi cari!
Sintomi
La patologia può essere di due forme: parossistica e cronica. A seconda di ciò, i sintomi che accompagnano il suo decorso possono variare. In alcuni pazienti il disturbo non si manifesta, in altri si registrano segni.
Con la fibrillazione atriale (fibrillazione), possono verificarsi i seguenti sintomi:
- interruzioni della funzione miocardica;
- dolore al petto;
- un forte aumento della frequenza cardiaca;
- vertigini;
- oscuramento degli occhi;
- svenimento;
- problemi respiratori, mancanza di respiro, mancanza di respiro;
- ansia, paura.
Sullo sfondo della patologia può verificarsi una minzione frequente, associata ad un aumento della produzione del peptide natriuretico.
Se l'inizio di un attacco non scompare da solo entro poche ore (soprattutto un giorno), è necessario cercare urgentemente assistenza medica.
Patogenesi e quadro clinico generale
Il sintomo principale che accompagna la fibrillazione atriale è. Durante un attacco di aritmia, può verificarsi un aumento della frequenza delle contrazioni miocardiche sullo sfondo di un deficit del polso, ad es. La frequenza cardiaca è superiore al numero di battiti del polso.
I motivi principali che provocano lo sviluppo della fibrillazione atriale includono:
| Malattie di varia natura |
|
| Cambiamenti associati all'età |
|
| Altri motivi |
|
Cause dei fattori di rischio
Le patologie cardiache che agiscono come cause includono:
Patologie non legate all’attività cardiaca:
- patologie del sistema endocrino associate ad un'eccessiva produzione di ormoni tiroidei;
- intossicazione (droghe, alcol, prodotti chimici, ecc.);
- sovradosaggio di farmaci a base di digitale (usati per trattare l’insufficienza cardiaca);
- uso eccessivo di farmaci diuretici e simpaticomimetici;
- ipokaliemia;
- condizioni di stress e stress psico-emotivo.

Metodi diagnostici
Innanzitutto, viene effettuato un esame iniziale per studiare i reclami del paziente. Vengono identificati i sintomi, vengono determinati il tipo di patologia, il momento della comparsa dei primi sintomi, la frequenza e la durata degli attacchi e i fattori che hanno portato allo sviluppo della malattia. Se il trattamento è già stato effettuato, è necessario determinarne l'efficacia.
È possibile prescrivere ulteriori misure diagnostiche:
| Monitoraggio Holter | ECG, che viene effettuato durante il giorno. Grazie ad esso è possibile identificare i fattori che provocano l'aritmia. La procedura viene eseguita durante la vita normale del paziente, compreso il sonno. |
| Registra online gli attacchi di fibrillazione atriale | Questo tipo di diagnostica si riferisce al monitoraggio Holter che consente di trasmettere segnali in tempo reale durante un attacco. |
| Prove di carico | Utilizzato per indurre e analizzare un attacco che può essere provocato dallo sforzo fisico, nonché per valutare la probabilità di sviluppare ischemia prima di prescrivere antiaritmici di classe 1-C. |
| ECG transesofageo | L'obiettivo è rilevare un trombo nell'atrio sinistro. |
| Studio elettrofisiologico | Lo scopo della procedura è identificare il meccanismo della tachicardia, rilevare segni di aritmia e condurre. |
Nella fase iniziale, è anche necessario determinare il grado di rischio di ictus:
Strategie di trattamento per la malattia coronarica e la fibrillazione atriale parossistica
Per il trattamento si può scegliere una delle due direzioni:
Lo sviluppo di un programma di trattamento dipende da molti fattori ed è adattato al decorso individuale della patologia in ciascun paziente. La scelta si basa sul tipo di patologia: parossistica o cronica.
Nella forma parossistica è necessario assumere farmaci che possano fermare l'attacco, questo è particolarmente importante durante il primo parossismo.
Nella forma cronica i farmaci vengono prescritti per l'uso continuativo, in combinazione con il monitoraggio costante della frequenza cardiaca e la prevenzione dell'ictus.
Uso di farmaci antiaritmici. Possono essere utilizzati propafenone o amiodarone.
Il propafenone è uno dei farmaci più sicuri destinati al trattamento di malattie dei disturbi sopraventricolari o ventricolari. Allo stesso tempo, il farmaco ha dimostrato la sua elevata efficacia.

Inizia ad agire un'ora dopo la somministrazione, l'effetto massimo si ottiene dopo 2-3 ore, la durata dell'azione è di 8-12 ore.
Per controllare la frequenza e la forza delle contrazioni miocardiche e della pressione sanguigna, vengono prescritti farmaci beta-bloccanti. L'azione dei farmaci è mirata a bloccare alcuni recettori nel miocardio, a seguito dei quali la frequenza cardiaca diminuisce e si osserva un effetto ipotensivo.
Questi farmaci aiutano ad aumentare l’aspettativa di vita in caso di insufficienza cardiaca diagnosticata. I farmaci di questo gruppo non possono essere utilizzati per l'asma bronchiale, poiché causano broncospasmo.
Sia nelle forme croniche che parossistiche di fibrillazione atriale è necessario ridurre il rischio di trombosi. A questo scopo viene utilizzata la terapia anticoagulante, che consiste nel prescrivere farmaci la cui azione è mirata a fluidificare il sangue.
In questo caso gli anticoagulanti possono avere azione diretta o indiretta. La prima forma comprende: eparina, fraxiparina, fondaparinux; il secondo - warfarin. L'uso del warfarin deve essere accompagnato da un monitoraggio sistematico della coagulazione del sangue. Se necessario, il dosaggio del farmaco deve essere aggiustato.
Una parte importante della terapia è l'uso di farmaci volti a normalizzare i processi trofici e metabolici nel miocardio. Presumibilmente, questi farmaci svolgono una funzione protettiva, prevenendo la distruzione sotto l'influenza dell'ischemia.
Questa direzione nel trattamento della fibrillazione atriale è facoltativa e il suo effetto, secondo la ricerca, è uguale all'effetto placebo.
Questo gruppo di farmaci comprende:
- ATP (adenosina trifosfato);
- ioni potassio e magnesio;
- cocarbossilasi;
- ribossina;
- mitranato;
- preduttale;
- Messico.

Complicazioni della fibrillazione atriale
La fibrillazione atriale è un fattore di rischio che aumenta la probabilità di ictus tromboembolico e infarto del miocardio. Ciò è dovuto al fatto che con la fibrillazione atriale la normale contrazione degli atri diventa impossibile e il sangue ristagna al loro interno, provocando la formazione di coaguli di sangue.
Quando un tale coagulo di sangue entra in un'arteria, si blocca e la nutrizione di qualsiasi organo si interrompe (si deteriora). Quando le arterie coronarie sono danneggiate, si sviluppa la malattia coronarica.
Altre possibili conseguenze dei problemi circolatori dovuti alla fibrillazione:
Come puoi vedere, le conseguenze possono essere piuttosto pericolose, quindi la cardiopatia ischemica e la fibrillazione atriale parossistica richiedono un trattamento tempestivo e adeguato.
Data di pubblicazione dell'articolo: 13/11/2016
Data aggiornamento articolo: 06/12/2018
La fibrillazione atriale (abbreviata in AF) è il tipo di aritmia più comune tra tutti i disturbi del ritmo cardiaco.
Per un funzionamento corretto ed efficiente del cuore, il ritmo è stabilito dal nodo senoatriale. Questa è l'area da cui normalmente arriva il segnale al cuore di contrarsi (cioè si verifica un impulso). Nella fibrillazione atriale, le contrazioni (non gli impulsi) sono caotiche e provengono da diverse parti dell'atrio. La frequenza di queste contrazioni può raggiungere diverse centinaia al minuto. La frequenza di contrazione normale varia da 70 a 85 battiti al minuto. Quando gli impulsi passano ai ventricoli del cuore, aumenta anche la loro frequenza di contrazione, causando un netto peggioramento della condizione.
Diagramma di conduzione degli impulsi

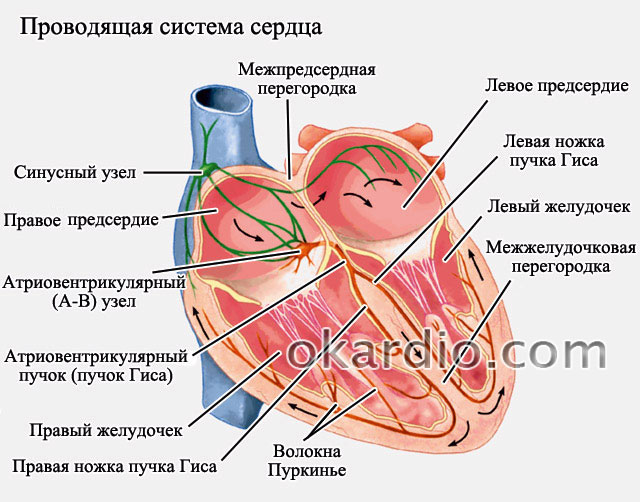
Quando la frequenza cardiaca è elevata (superiore a 85 battiti al minuto), si parla della forma tachisistolica della fibrillazione atriale. Se la frequenza è bassa (inferiore a 65-70 battiti al minuto), si parla di forma bradisistolica. Normalmente, la frequenza cardiaca dovrebbe essere di 70-85 battiti al minuto - in questa situazione si parla di una forma di fibrillazione normosistolica.
Gli uomini si ammalano più spesso delle donne. Con l’età aumenta il rischio di sviluppare fibrillazione atriale. All'età di 60 anni, questo problema viene rilevato nello 0,5% di tutte le persone che consultano un medico e dopo i 75 anni l'aritmia viene rilevata in una persona su dieci.
Questa malattia viene curata da un cardiologo, un cardiochirurgo o un aritmologo.
Secondo i dati ufficiali presentati nelle Raccomandazioni dei cardiologi russi del 2012, la fibrillazione atriale e la fibrillazione atriale sono concetti identici.
Perché la fibrillazione è pericolosa?
Quando le contrazioni sono caotiche, il sangue rimane più a lungo negli atri. Ciò porta alla formazione di coaguli di sangue.
Dal cuore emergono grandi vasi sanguigni che trasportano il sangue al cervello, ai polmoni e a tutti gli organi interni.
- I coaguli di sangue risultanti nell'atrio destro viaggiano attraverso il grande tronco polmonare fino ai polmoni e portano all'embolia polmonare.
- Se si formano coaguli di sangue nell'atrio sinistro, con il flusso sanguigno attraverso i vasi dell'arco aortico entrano nel cervello. Ciò porta allo sviluppo di un ictus.
- Nei pazienti con fibrillazione atriale, il rischio di sviluppare un ictus cerebrale (accidente cerebrovascolare acuto) è 6 volte superiore rispetto a chi non presenta disturbi del ritmo.
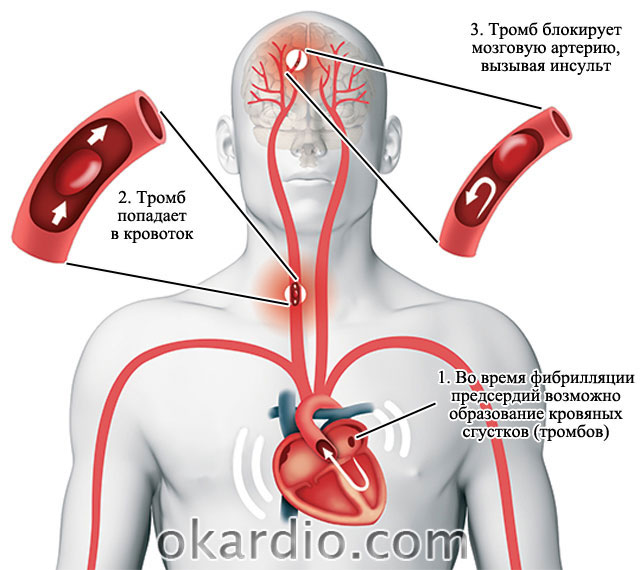 La formazione di coaguli di sangue nell'atrio sinistro porta all'ictus
La formazione di coaguli di sangue nell'atrio sinistro porta all'ictus Cause di patologia
Le ragioni sono solitamente divise in due grandi gruppi:
Di cuore.
Non abbondante.
Raramente, con una predisposizione genetica e uno sviluppo anormale del sistema di conduzione del cuore, questa patologia può essere una malattia indipendente. Nel 99% dei casi, la fibrillazione atriale non è una malattia o un sintomo indipendente, ma si verifica sullo sfondo di una patologia di base.
1. Ragioni di cuore
La tabella mostra la frequenza con cui si manifesta la patologia cardiaca nei pazienti con fibrillazione atriale:
Tra tutti i difetti, la fibrillazione atriale viene spesso rilevata con difetti cardiaci mitralici o multivalvola. La valvola mitrale è la valvola che collega l'atrio sinistro e il ventricolo sinistro. I difetti multivalvolari sono danni a più valvole: mitrale e (o) aortica e (o) tricuspide.
 Cardiopatia mitralica
Cardiopatia mitralica Anche combinazioni di malattie possono essere la causa. Ad esempio, i difetti cardiaci possono essere combinati con la malattia coronarica (malattia coronarica, angina) e l'ipertensione arteriosa (pressione alta).
La condizione successiva ad un intervento chirurgico cardiaco può causare fibrillazione atriale, poiché dopo l'intervento chirurgico possono verificarsi quanto segue:
Cambiamenti nell'emodinamica intracardiaca (ad esempio, c'era una valvola difettosa: ne è stata impiantata una buona, che ha iniziato a funzionare correttamente).
Squilibrio elettrolitico (potassio, magnesio, sodio, calcio). L’equilibrio elettrolitico garantisce la stabilità elettrica delle cellule cardiache
Infiammazione (dovuta a punti di sutura sul cuore).
2. Cause non cardiache
Il consumo di alcol può influenzare il rischio di fibrillazione atriale. Uno studio condotto da scienziati americani nel 2004 ha dimostrato che quando la dose di alcol supera i 36 grammi al giorno, il rischio di sviluppare fibrillazione atriale aumenta del 34%. È anche interessante notare che dosi di alcol inferiori a questo valore non influenzano lo sviluppo della fibrillazione atriale.
La distonia vegetovascolare è un complesso di disturbi funzionali del sistema nervoso. Con questa malattia si verifica spesso un'aritmia parossistica (una descrizione dei tipi di aritmia si trova nel blocco successivo).
Classificazione e sintomi della fibrillazione atriale
Esistono molti principi per classificare la FA. La classificazione più conveniente e generalmente accettata si basa sulla durata della fibrillazione atriale.
* I parossismi sono attacchi che possono verificarsi e cessare spontaneamente (cioè da soli). La frequenza degli attacchi varia da persona a persona.
Sintomi caratteristici
Tutti i tipi di fibrillazione presentano sintomi simili. Quando la fibrillazione atriale si verifica sullo sfondo della malattia di base, i pazienti molto spesso presentano i seguenti disturbi:
- Palpitazioni (ritmo frequente, ma nella forma bradisistolica la frequenza cardiaca, al contrario, è bassa - meno di 60 battiti al minuto).
- Interruzioni (“congelamento” del cuore e poi segue un ritmo, che può essere frequente o raro). Ritmo frequente - più di 80 battiti al minuto, raro - meno di 65 battiti al minuto).
- Mancanza di respiro (respirazione rapida e difficile).
- Vertigini.
- Debolezza.
Se la fibrillazione atriale esiste da molto tempo, la sera si sviluppa gonfiore alle gambe.
Diagnostica
La diagnosi della fibrillazione atriale non è difficile. La diagnosi viene fatta sulla base di un ECG. Per chiarire la frequenza degli attacchi e le combinazioni con altri disturbi del ritmo, vengono adottate misure speciali (monitoraggio ECG durante il giorno).
 Battito cardiaco su un elettrocardiogramma. Clicca sulla foto per ingrandirla
Battito cardiaco su un elettrocardiogramma. Clicca sulla foto per ingrandirla  La fibrillazione atriale viene diagnosticata utilizzando un ECG
La fibrillazione atriale viene diagnosticata utilizzando un ECG Trattamento della fibrillazione atriale
Il trattamento ha lo scopo di eliminare la causa e/o prevenire le complicanze. In alcuni casi è possibile ripristinare il ritmo sinusale, cioè curare la fibrillazione, ma succede anche che il ritmo non possa essere ripristinato: in questo caso è importante normalizzare e mantenere il funzionamento del cuore e prevenire la fibrillazione atriale. sviluppo di complicanze.
Per trattare con successo la fibrillazione atriale è necessario: eliminare la causa che ha causato i disturbi del ritmo, conoscere le dimensioni del cuore e la durata dello sfarfallio.
Quando si sceglie un particolare metodo di trattamento, viene innanzitutto determinato l'obiettivo (a seconda delle condizioni specifiche del paziente). Questo è molto importante, poiché da esso dipenderanno la tattica e una serie di misure.
Inizialmente, i medici prescrivono un trattamento farmacologico e, se inefficace, una terapia con elettropulsi.
Quando la terapia farmacologica e la terapia con elettropulsi non aiutano, i medici raccomandano (trattamento speciale con onde radio).
Trattamento farmacologico
Se il ritmo può essere ripristinato, i medici faranno ogni sforzo per farlo.
I medicinali utilizzati per trattare la fibrillazione atriale sono presentati nella tabella. Queste raccomandazioni sono generalmente accettate per arrestare i disturbi del ritmo come la fibrillazione atriale.
Terapia con elettropulsi
A volte il trattamento con farmaci (endovenosi o compresse) diventa inefficace e il ritmo non può essere ripristinato. In una situazione del genere, viene eseguita la terapia con elettroimpulsi: questo è un metodo per influenzare il muscolo cardiaco con una scarica di corrente elettrica.
 Terapia con elettropulsi
Terapia con elettropulsi Esistono metodi esterni ed interni:
Quello esterno viene effettuato attraverso la pelle e il torace. Questo metodo è talvolta chiamato cardioversione. La fibrillazione atriale guarisce nel 90% dei casi se il trattamento viene iniziato tempestivamente. Negli ospedali di cardiochirurgia la cardioversione è molto efficace e viene spesso utilizzata per le aritmie parossistiche.
Interno. Un tubo sottile (catetere) viene inserito nella cavità cardiaca attraverso grandi vene del collo o nella zona della clavicola. Un elettrodo viene fatto passare attraverso questo tubo (simile a un filo). La procedura si svolge in sala operatoria, dove, sotto controllo radiografico, il medico può valutare visivamente sui monitor come orientare e installare correttamente l'elettrodo.
Successivamente, utilizzando l'attrezzatura speciale mostrata in figura, viene applicata una scarica e osservata sullo schermo. Sullo schermo il medico può determinare la natura del ritmo (se il ritmo sinusale è stato ripristinato o meno). La fibrillazione atriale persistente è il caso più comune in cui i medici utilizzano questa tecnica.
Ablazione con radiofrequenza
Quando tutti i metodi sono inefficaci e la fibrillazione atriale peggiora significativamente la vita del paziente, si raccomanda di eliminare la lesione (che determina il ritmo anomalo del cuore) responsabile dell’aumento della frequenza di contrazione - ablazione con radiofrequenza (RFA) - mediante trattamento con onde radio.
 Ablazione con radiofrequenza
Ablazione con radiofrequenza Dopo che la lesione è stata eliminata, il ritmo può essere raro. Pertanto, la RFA può essere combinata con l'impianto di un pacemaker artificiale: un pacemaker (un piccolo elettrodo nella cavità cardiaca). Il ritmo del cuore verrà regolato tramite un elettrodo da un pacemaker, che viene installato sotto la pelle nella zona della clavicola.
Quanto è efficace questo metodo? Se la RFA è stata eseguita su un paziente con fibrillazione atriale parossistica, entro un anno il ritmo sinusale viene mantenuto nel 64-86% (dati del 2012). Se c'era una forma persistente, la fibrillazione atriale ritorna nella metà dei casi.
Perché non è sempre possibile ripristinare il ritmo sinusale?
Il motivo principale per cui non è possibile ripristinare il ritmo sinusale è la dimensione del cuore e dell’atrio sinistro.
Se, secondo l'ecografia del cuore, la dimensione dell'atrio sinistro è determinata fino a 5,2 cm, è possibile il ripristino del ritmo sinusale nel 95%. Aritmologi e cardiologi lo riportano nelle loro pubblicazioni.
Quando l'atrio sinistro è più grande di 6 cm, il ripristino del ritmo sinusale è impossibile.
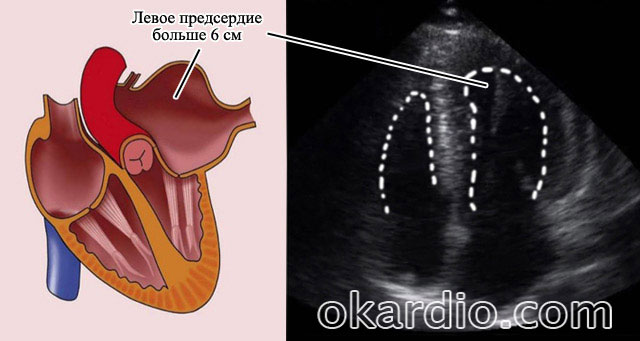 Un'ecografia del cuore mostra che la dimensione dell'atrio sinistro è superiore a 6 cm
Un'ecografia del cuore mostra che la dimensione dell'atrio sinistro è superiore a 6 cm Perché sta succedendo? Quando questa parte del cuore viene allungata, si verificano alcuni cambiamenti irreversibili: fibrosi, degenerazione delle fibre miocardiche. Un tale miocardio (lo strato muscolare del cuore) non solo non è in grado di mantenere il ritmo sinusale per secondi, ma, secondo i cardiologi, non dovrebbe farlo.
Previsione
Se la fibrillazione atriale viene diagnosticata tempestivamente e il paziente segue tutte le raccomandazioni del medico, le probabilità di ripristinare il ritmo sinusale sono elevate – oltre il 95%. Stiamo parlando di situazioni in cui la dimensione dell'atrio sinistro non supera i 5,2 cm e il paziente ha un'aritmia o un parossismo della fibrillazione atriale di nuova diagnosi.
Il ritmo sinusale, ripristinabile dopo RFA nei pazienti con forma persistente, persiste per un anno nel 50% dei casi (di tutti i pazienti sottoposti a intervento chirurgico).
Se l'aritmia esiste da diversi anni, ad esempio più di 5 anni, e il cuore è di dimensioni "grandi", le raccomandazioni dei medici sono un trattamento farmacologico che aiuterà il funzionamento di tale cuore. Il ritmo non può essere ripristinato.
La qualità della vita dei pazienti con fibrillazione atriale può essere migliorata seguendo il trattamento raccomandato.
Se la causa è l'alcol e il fumo, è sufficiente eliminare questi fattori affinché il ritmo si normalizzi.




