Allergia alla stomatite aftosa. Stomatite allergica: cause, sintomi, trattamento
Una delle malattie più comuni del cavo orale è la stomatite allergica.
Questa patologia si manifesta in forma grave ed è caratterizzata da un forte dolore.
Per affrontare adeguatamente il trattamento della patologia, è necessario prima scoprire le ragioni della sua insorgenza.
Di questo e di molte altre cose legate a questa patologia parleremo più avanti.
La stomatite allergica è un processo infiammatorio della mucosa orale che si verifica a seguito di un conflitto immunologico tra i tessuti corporei e gli allergeni esterni.
Le manifestazioni più tipiche di questa malattia includono:
- erosioni, ulcere e gonfiore della mucosa;
- sanguinamento;
- bruciore in bocca;
- iperemia cutanea;
- disagio durante il pasto.
La localizzazione del processo infiammatorio si osserva solitamente sul palato, sotto la lingua, nonché sulla superficie interna delle guance e delle labbra.
Cause

Le principali cause di patologia sono le seguenti:
- Cambiamenti ormonali nel corpo. I disturbi del sistema neuroendocrino influenzano i processi immunologici e allergici.
- Dieta inadeguata. Se al corpo mancano alcune vitamine e minerali, c'è il rischio di sviluppare patologie.
- Mancanza di una corretta igiene orale. Se ti lavi i denti troppo spesso, la salivazione diminuisce, il che può innescare l'insorgenza della malattia.
- Predisposizione genetica.
- Reazione allergica individuale per polvere, polline o punture di insetti.
- Apparato dentale. L'utilizzo di protesi realizzate con materiali di bassa qualità è spesso causa di diverse patologie.
- Malattie croniche e malattie gastrointestinali.
In alcuni casi, la stomatite allergica si verifica dopo l'uso prolungato di agenti antibatterici.
Classificazione
La patologia si manifesta in diverse forme cliniche:
- Catarrale. Questa forma è caratterizzata da un leggero processo infiammatorio. Si manifesta con lieve prurito, bruciore e secchezza delle fauci. Il paziente può avvertire disagio mentre mangia e mancanza di gusto.
- Catarrale-emorragico– una forma lieve di allergia, accompagnata da piccole emorragie. Le sue principali manifestazioni sono gonfiore della mucosa, iperemia e piccole emorragie nella cavità orale, che possono sanguinare sotto stress meccanico.
- Bolloso– un processo infiammatorio in cui compaiono gonfiori e vesciche sulla mucosa.
- Erosivo– una forma più grave di allergia che si verifica a seguito di stomatite bollosa. È caratterizzato dalla formazione di erosioni dopo l'apertura delle bolle. I pazienti avvertono dolore e difficoltà a masticare il cibo. C'è anche un deterioramento delle condizioni generali del corpo.
- Ulceroso-necrotico– la forma più grave di questa malattia. Oltre all'edema, sulla superficie della mucosa compaiono erosione, iperemia, focolai di necrosi. Durante l'esame del paziente si osserva un aumento dei linfonodi sottomandibolari, un aumento della salivazione e una temperatura elevata.
Sintomi

I sintomi della patologia variano a seconda della forma clinica. I sintomi comuni includono:
- sensazioni di secchezza, bruciore, prurito in bocca;
- dolore durante la masticazione del cibo;
- mancanza di gusto;
- insonnia;
- disturbi nervosi e frequenti sbalzi d'umore.
Stomatite bollosa si sviluppa rapidamente e diventa grave. È caratterizzato dalla formazione di bolle che, dopo l'apertura, si trasformano in ulcere.
Inoltre, nella cavità orale si forma una placca fibrinosa e una persona può provare dolore anche mentre parla.
Piccole ulcere tendono ad unirsi e formare grandi erosioni, il che non fa altro che intensificare i sintomi spiacevoli. Lo stato generale di salute peggiora, compaiono sonnolenza e febbre e l'appetito diminuisce.
Il tipo ulcerativo-necrotico è considerato il più pericoloso. Le sue caratteristiche principali sono:
- la formazione di erosioni ulcerative multiple con placca fibrinosa;
- arrossamento pronunciato della mucosa;
- la comparsa di aree necrotiche.
Con questa forma della malattia, il paziente avverte mal di testa, febbre alta, aumento della salivazione, infiammazione dei linfonodi e dolore mentre mangia.
Diagnostica
Prima di tutto, è necessario stabilire la causa della patologia. Per fare ciò, è necessario recarsi ad un appuntamento con un dentista che effettuerà il seguente esame:
- controllare le condizioni generali della cavità orale e dei denti;
- analisi della saliva (per determinarne la composizione, il livello di acidità);
- condurre un immunogramma per determinare la funzionalità del sistema immunitario del paziente;
- esami generali del sangue e delle urine;
- esame di dispositivi dentali, protesi in bocca;
- esecuzione di test cutanei;
- prove di induzione (rimozione struttura amovibile, sostituzione materiali);
- determinazione dell'attività degli enzimi idrolitici della saliva.
Il dentista deve esaminare attentamente l'anamnesi del paziente per capire se il processo patologico può essere una complicazione di qualche malattia (ad esempio asma bronchiale, orticaria, rinite).
A volte sono necessarie consultazioni con altri specialisti pertinenti, quali dermatologo, parodontologo, gastroenterologo, endocrinologo, allergologo-immunologo.
Diagnosticare la causa esatta dello sviluppo della patologia è piuttosto difficile.
Trattamento della patologia

È importante sottoporsi a un trattamento completo, poiché eliminare solo i sintomi della malattia non risolverà il problema.
La terapia complessa della malattia consiste nelle seguenti misure terapeutiche:
- Prescrivere antistaminici per bloccare una reazione allergica.
- Estrazione degli allergeni(sostituzione di slot, otturazioni o altre strutture dentali). Il paziente può anche sottoporsi all'argentatura chimica (applicazione di uno strato di argento sotto la protesi).
- Se l'allergia si verifica a causa dell'assunzione di farmaci antibatterici, il medico prescrive un dosaggio più basso o interrompe completamente questi farmaci.
- Prescrizione di antidolorifici e farmaci antinfiammatori non steroidei allo scopo di alleviare il dolore.
- Prescrivere farmaci ormonali per alleviare le allergie.È accettabile l'assunzione se la malattia è in uno stadio avanzato.
- Trattamento esterno della mucosa agenti antisettici.
- Se necessario, sostituire il collutorio o il dentifricio.
- Dieta(astinenza da cibi piccanti, solidi, nonché da acqua minerale).
Il paziente deve essere osservato da un dentista e da un allergologo. Non dovresti automedicare, poiché solo uno specialista qualificato può prescrivere il trattamento corretto.
etnoscienza
L'uso dei metodi tradizionali è accettabile solo in combinazione con il trattamento farmacologico. In questo modo è possibile ottenere un rapido miglioramento delle condizioni dei tessuti.
Le ricette più efficaci:
- Estratto di camomilla. Per preparare un decotto è necessario prendere 40 g di erba e versare acqua bollente (200 ml), far bollire per 5 minuti e lasciare fermentare. Dovresti sciacquare 2-3 volte al giorno per alleviare il dolore, il prurito e il bruciore.
- Tintura di buccia di cipolla.È necessario versare tre cucchiaini di bucce tritate in 500 ml di acqua bollente, far bollire per 10 minuti, lasciare agire per 7 ore e quindi filtrare. Sciacquare 2-3 volte al giorno.
- Fungo del tè. Si consiglia di sciacquarsi la bocca con questa bevanda il più spesso possibile per alleviare i sintomi spiacevoli.
- Aloe.È necessario macinare una foglia di aloe, mescolarla con un cucchiaino di olio d'oliva e usarla come un unguento.
Caratteristiche della terapia nei bambini

La stomatite allergica nei bambini si manifesta in una forma più grave rispetto agli adulti, perché l'immunità dei bambini non è ancora forte.
Molto spesso si verifica nei bambini in età prescolare a causa dell'intolleranza a determinati alimenti.
Se sospetti una malattia - se ci sono ulcere in bocca, gengive sanguinanti, mancanza di appetito, deterioramento delle condizioni generali del bambino, i genitori dovrebbero consultare immediatamente un medico.
Trovare la terapia ottimale per i bambini non è facile, ma in una fase iniziale la malattia è molto più facile da curare.
Ai bambini vengono prescritti farmaci antisettici per stomatite di qualsiasi tipo. Ciò è dovuto al fatto che durante il processo infiammatorio nei bambini, il loro appetito diminuisce drasticamente, il che ha un effetto negativo sulla condizione del corpo nel suo insieme.
Pertanto, la terapia del dolore è indicata sia per le forme gravi che per quelle più lievi della malattia.
Farmaci efficaci:
- Kalgel.
- Dentolo.
- Dentinox.
Tutti questi farmaci hanno effetti collaterali minimi e un gusto gradevole.
Risultato atteso
Quanto prima si identifica la malattia e si inizia il trattamento, tanto più velocemente sarà possibile sconfiggerla. È molto importante determinare correttamente la causa dello sviluppo della patologia e selezionare i farmaci appropriati.
La durata della terapia nelle prime fasi della malattia è di 10-14 giorni, nelle fasi gravi è molto più lunga. In generale, la stomatite allergica è difficile da curare.
Per evitare ricadute, Dovresti evitare il contatto con l'allergene e adattare la tua dieta. Le persone suscettibili di sviluppare patologie dovrebbero smettere di fumare.
Prevenzione
È molto più facile effettuare la prevenzione che curare la malattia stessa. Per ridurre il rischio di stomatite, è necessario rispettare le seguenti misure preventive:
- mantenere un elevato livello di igiene orale e delle mani;
- trattare denti e gengive in modo tempestivo;
- visitare il dentista almeno una volta ogni sei mesi;
- utilizzare protesi e strutture dentali realizzate con materiali di alta qualità.
Prezzo
Il trattamento della stomatite viene calcolato individualmente, a seconda della sua forma clinica. Incluso nel prezzo:
- diagnostica completa;
- complesso di procedure mediche;
- rimozione della placca superficiale nel cavo orale;
- farmaci;
- consulenze specialistiche.
In media, il costo del trattamento della patologia varia da 1.000 a 3.000 rubli.
Nel video, guarda come scegliere le giuste tattiche di trattamento per la stomatite.
La stomatite è una delle infiammazioni più comuni del cavo orale. Si trova più spesso. Oltre alla placca e alle ulcere dolorose in bocca, il paziente deve affrontare un grave gonfiore dei tessuti molli. Diventa difficile per lui deglutire il cibo e parlare. Questa condizione non scomparirà da sola e richiede una visita obbligatoria dal dentista. Aiuterà a identificare la causa della reazione allergica e a selezionare farmaci speciali per il trattamento.
La stomatite allergica è un problema specifico. A differenza di altre forme, si verifica come reazione locale a determinate sostanze irritanti o allergeni. Il suo sviluppo significa che sostanze pericolose per il corpo umano sono entrate nella cavità orale. Se il problema non viene eliminato e trattato, si sviluppa in una condizione più grave o glossite.
La stomatite allergica dolorosa e spiacevole negli adulti è sempre causata dal contatto con sostanze irritanti, alimenti o farmaci. Anche una persona che non soffre di allergie congenite può sperimentare un'intolleranza individuale a un componente o sostanza chimica. Le cause più comuni del problema sono:
- prodotti contenenti estratti di miele o propoli;
- dentifrici e risciacqui di bassa qualità;
- frutta e spezie esotiche;
- fumare;
- esacerbazione stagionale;
- morsi di insetto.
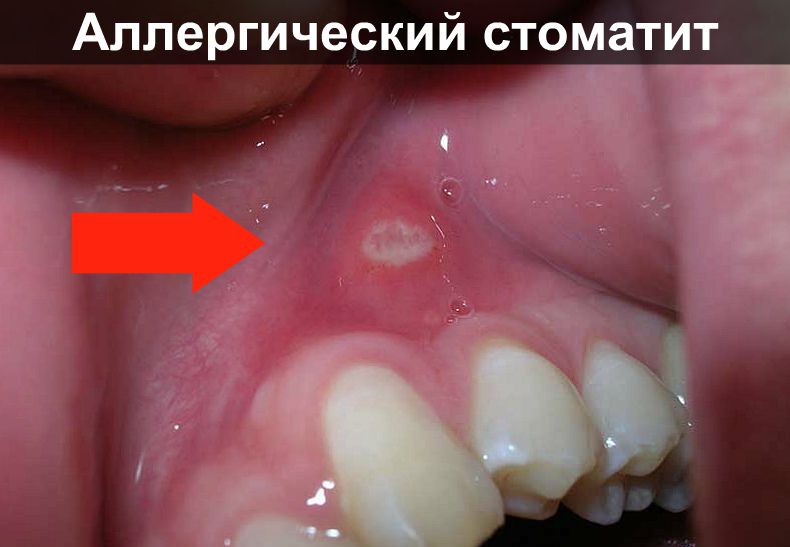
Spesso tale patologia si sviluppa a causa del materiale dentale di scarsa qualità con cui sono state realizzate le corone. Tale stomatite allergica sulle gengive non si forma immediatamente, ma dopo diversi mesi. Componenti nocivi si accumulano nella mucosa, causando infiammazioni e comparsa di lesioni dolorose. Se si utilizza l'acrilico per gli apparecchi ortodontici, si verifica una reazione ai monomeri chimici. Con le leghe metalliche esiste il rischio di intolleranza al cromo, nichel o piombo. È molto difficile per un medico determinare la causa esatta, perché di solito passa un lungo periodo tra la protesi e la malattia.
Secondo le statistiche dei dentisti, le donne anziane hanno maggiori probabilità di trattare questo tipo di infiammazione. Durante la menopausa, il loro corpo soffre molto di squilibrio ormonale, il sistema immunitario diminuisce e le difese si indeboliscono. Qualsiasi nuovo prodotto o medicinale può causare una reazione inaspettata negli occhi e nella bocca.
Meno comunemente, la stomatite allergica sulla lingua o sul palato si manifesta come sintomo di lupus eritematoso, rinite, colite, malattia di Lyme o patologie gastrointestinali. Questo problema accompagna le persone con un'immunità ridotta, che hanno subito radiazioni o chemioterapia, hanno l'HIV o la disbatteriosi cronica. In ogni caso è necessaria la consultazione con un allergologo esperto. Oltre agli esami del sangue standard, dovrai eseguire test speciali per potenziali sostanze irritanti.
Primi segni di malattia

I sintomi della stomatite allergica sono leggermente diversi da altre forme comuni. In odontoiatria esiste una classificazione che divide questa malattia in diversi sottotipi. Si possono distinguere per le loro caratteristiche:
- La malattia catarrale è caratterizzata dalla comparsa di secchezza in bocca, che non scompare dopo aver bevuto. Il paziente inizia con fastidio al palato o alle tonsille. Una persona avverte un insolito gusto metallico. La mucosa si gonfia notevolmente e sul palato compaiono piccoli lividi.
- La forma bollosa è caratterizzata da un aumento delle eruzioni cutanee in tutta la cavità orale. Dopo la maturazione e lo sfondamento, si sviluppano erosioni che irritano le gengive e infastidiscono il paziente. C'è un aumento della temperatura corporea, brividi e debolezza.
- La forma ulcerativa-necrotica è la più difficile da tollerare per l'uomo. Le ulcere dolorose della bocca scoppiano e trasudano rapidamente. La mucosa attorno a loro diventa rossa, si gonfia e si forma. Se viene pulito con un batuffolo di cotone, vengono esposte lesioni necrotiche. Oltre alla febbre alta, il paziente avverte vertigini e grave debolezza, si sente febbricitante. La malattia è complicata dal gonfiore dei linfonodi sotto la mascella inferiore.
Durante un'esacerbazione, una persona sperimenta sonnolenza e irritabilità. Non può mangiare normalmente, limitandosi al cibo. Ciò priva le forze e infine riduce l'immunità, provocando un'esacerbazione delle malattie gastrointestinali croniche.
Caratteristiche della diagnostica dell'infiammazione

La stragrande maggioranza delle persone non sa che aspetto abbia la stomatite allergica. Pertanto, ritardano la visita dal medico. Se la mucosa orale è gonfia, sarà necessaria una consultazione completa di diversi specialisti: dermatologo, terapista, immunologo ed endocrinologo. Un esame visivo di routine fornisce informazioni su un possibile allergene. Con le protesi installate è necessaria un'analisi spettrale della saliva, che mostrerà il contenuto di metalli o sostanze chimiche pericolose.
Se ciò non dà risultati, viene effettuata un'analisi dettagliata degli enzimi alimentari, che spesso agiscono come irritanti per la mucosa. Gli esami del sangue in più fasi aiuteranno a determinare la mancanza di alcune vitamine o un aumento degli ormoni. Sfortunatamente, tutto ciò richiede diversi giorni, durante i quali il medico deve selezionare i farmaci generali.
Trattamento della stomatite allergica
La malattia è sempre accompagnata da dolore, che impedisce di mangiare. Pertanto il cavo orale deve essere trattato con spray o pomate contenenti lidocaina o altri principi attivi. Aiutano ad alleviare il bruciore e il prurito:
- Esorale in compresse.
Si tratta di rimedi ad azione rapida che si consiglia di utilizzare prima del pranzo o dopo l'igiene orale. È altrettanto importante iniziare a prendere gli antistaminici orali il più rapidamente possibile: Zodak, Suprastin, Loratadine o Claritin. Sono disponibili sotto forma di gocce o sciroppo da bere. Per alleviare il grave gonfiore è sufficiente una dose al giorno. La mucosa infiammata viene trattata con soluzioni antisettiche Tripsina o Lisoamidasi.

Per una pronta guarigione e un miglioramento delle condizioni del palato e della lingua, è necessario sciacquare accuratamente la bocca più volte al giorno con una qualsiasi delle seguenti composizioni:
- soluzione di furatsilina;
- tintura di calendula diluita o;
- decotti di salvia, camomilla o erba di San Giovanni.
Con stomatite allergica necrotica e bollosa, la mucosa e le gengive sono coperte di ulcere e ulcere. Per curarli, più volte al giorno il paziente deve applicare un batuffolo di cotone imbevuto di una miscela di soluzioni farmaceutiche di vitamina A ed E, olio di olivello spinoso o Actovegin.
Se la malattia è causata dall'installazione di protesi di bassa qualità, si consiglia al paziente di argentare la cavità orale. Questa procedura viene eseguita quando ci sono impianti avvitati nelle gengive e la loro rimozione è semplicemente impossibile. Utilizzando un dispositivo speciale, vengono rivestiti con il più sottile strato d'argento e diventano assolutamente sicuri. Lo svantaggio di questa procedura è la necessità di contattare regolarmente la clinica odontoiatrica per aggiornare il rivestimento protettivo.
Prevenzione dell'infiammazione allergica
Le persone che hanno sofferto di questa spiacevole malattia almeno una volta dovrebbero smettere di fumare. È necessario prestare particolare attenzione alla scelta del dentifricio e dello spazzolino e selezionare medicinali senza alcool e coloranti. Altre misure preventive includono:
- una corretta alimentazione ricca di vitamine;
- frequenti cambi di articoli per l'igiene orale;
- Visite regolari dal dentista per controlli.
Mantenere uno stile di vita attivo e rafforzare il sistema immunitario aiuterà a ridurre il rischio di ricadute. Per qualsiasi eruzione cutanea è meglio chiedere consiglio a uno specialista per non far progredire la malattia fino a gravi conseguenze.
La stomatite è il nome di un gruppo di malattie della mucosa orale di natura infettiva, infiammatoria o allergica. Questo termine si riferisce anche a manifestazioni locali di malattie immunitarie, cutanee e di altro tipo.
La stomatite si verifica abbastanza spesso sia nei bambini che negli adulti. La mucosa della parte inferiore della bocca, delle guance e del palato è colpita isolatamente o accompagnata da glossite (infiammazione della lingua), gengivite (infiammazione delle gengive) e talvolta cheilite (infiammazione delle labbra).
La stomatite si sviluppa indipendentemente o è una manifestazione di altri processi patologici.
Caratteristiche generali della malattia
La stomatite allergica è una malattia della mucosa orale, che si basa su processi immunologici complessi. I segni tipici della malattia sono iperemia, gonfiore, ferite sanguinanti, formazioni erosive e ulcerative. I pazienti non possono mangiare normalmente a causa del dolore e del disagio, indicando un deterioramento della salute generale.
La causa di tale stomatite è l'ingresso nel corpo o il contatto diretto di un elemento traumatico con la mucosa orale.
Le allergie possono essere scatenate dal polline delle piante, dai farmaci e da alcuni alimenti, provocando lo sviluppo di una reazione immunitaria complessa. La stomatite è una delle manifestazioni di tale reazione.
Con l'esposizione locale a un fattore provocante (prodotti per l'igiene orale, gocce per la tosse, protesi dentarie), si verifica un'irritazione della mucosa, che porta nuovamente alla malattia.
La stomatite da contatto è associata ad un'elevata sensibilità ai trattamenti dentistici:
- agenti anestetici locali;
- materiale di riempimento;
- sistemi di staffe;
- placche ortodontiche;
- corone;
- metallo e altre protesi.

Più spesso, le allergie sono causate da impianti acrilici, che contengono monomeri residui e sostanze coloranti. Quando si installa una struttura metallica, si sviluppa un'allergia alla lega utilizzata (ad esempio nichel, contenente cromo, platino). Il decorso e l'esito della malattia dipendono anche dalla presenza di plastiche e altri componenti nella struttura ortodontica.
È stato stabilito che le persone che soffrono di malattie croniche del tratto gastrointestinale (disbatteriosi, pancreatite, colecistite, colite, gastrite e altri), nonché di disturbi endocrini (diabete mellito, aumento della funzionalità tiroidea, menopausa), sono suscettibili alla malattia.
Le malattie elencate comportano, a causa di disturbi di varia natura, modificazioni della reattività dell'organismo e sensibilizzazione agli allergeni delle protesi dentarie.
In tali pazienti, lo stato neurologico cambia. Compaiono cancerofobia (paura del cancro), nevrastenia, prosopalgia (dolore nella zona del viso), motivo per cui le persone non si rivolgono al dentista, ma a un neurologo e altri specialisti.
Come dimostra la pratica, gravi reazioni di ipersensibilità si sviluppano in persone con una storia allergica gravata (rinite vasomotoria, varie forme di eczema, angioedema, ecc.). Molto spesso si verificano con allergie ai farmaci (30% dei casi), allergie alimentari (30%), asma e altre patologie.
Un posto importante nel meccanismo di sviluppo della stomatite allergica è giocato dai denti cariati, dalla tonsillite cronica e dall'accumulo di vari microrganismi nell'area della protesi.
La stomatite allergica può manifestarsi isolatamente o far parte di disturbi sistemici:
- lupus eritematoso sistemico;
- vasculite;
- sclerodermia;
- diatesi;
- necrolisi epidermica tossica;
- malattia di Reiter;
- eritema essudativo, maligno e altri.
Si distinguono i seguenti tipi di stomatite allergica:
- catarrale (semplice);
- bolloso;
- catarrale-emorragico;
- erosivo;
- ulcerativo
Un tipo di malattia è la stomatite anafilattica, che è la comparsa di molteplici afte ed eritemi in bocca. Si sviluppa a seguito dell'uso di qualsiasi farmaco.
L'eruzione fissa intraorale da farmaci è una lesione che si ripresenta nello stesso posto dopo l'assunzione di farmaci. La malattia si sviluppa rapidamente (nel giro di pochi giorni), poi i sintomi scompaiono. La base è una rapida reazione di ipersensibilità di tipo 3. In questo caso si verificano eritema, gonfiore e lesioni erosive.
A seconda della velocità di comparsa dei segni clinici, le reazioni allergiche possono essere lente o rapide. In quest'ultimo caso, la stomatite si sviluppa come angioedema. Una reazione ritardata si fa sentire solo pochi giorni dopo l'arrivo dell'allergene.
L'esame dei pazienti inizia con l'esame della cavità orale, il chiarimento dei reclami, la raccolta dell'anamnesi, i test allergici e altri test. Nel sangue si osserverà leucopenia, un aumento del livello dei linfociti e una diminuzione del numero dei leucociti neutrofili.
Che aspetto ha nei diversi casi?
Le manifestazioni e il decorso dipendono dalla forma della malattia. La stomatite catarrale è accompagnata da prurito, bruciore, secchezza delle fauci, alterazioni del gusto (sapore di metallo o acido) e dolore.
Visivamente si osservano arrossamento e gonfiore della mucosa e una lingua “levigata”.
Con la stomatite catarrale-emorragica compaiono emorragie della mucosa.
La forma bollosa si accompagna alla formazione di vescicole con liquido leggero in bocca. Dopo la rottura delle vescicole, la malattia entra nella fase erosiva. Le ulcere sono ricoperte di placca e causano un dolore acuto mentre si mangia e si parla. Gli elementi ulcerosi possono fondersi, formando un'estesa superficie erosiva.
La condizione più grave è la stomatite ulcerativa-necrotica, in cui si osservano grave iperemia, numerose ulcere con rivestimento grigio sporco e focolai necrotici. Questa stomatite è accompagnata da aumento della salivazione, febbre, mal di testa e incapacità di mangiare normalmente.
Nelle seguenti fotografie puoi vedere esempi reali di stomatite allergica negli adulti e nei bambini:
Piaghe
Stomatite nella parte superiore
Nella lingua stessa
Grave rossore
Nel cielo
Sotto forma di una piaga in un bambino
Sintomi
La lingua che brucia è una delle lamentele più comuni. Il disagio è persistente e peggiora dopo aver mangiato cibi irritanti. Con la stomatite da contatto, i pazienti possono notare secchezza delle fauci, sete e diminuzione della salivazione.
Un disturbo comune a tutti i pazienti è il gonfiore della mucosa orale. Il gonfiore porta a difficoltà di deglutizione e talvolta a problemi respiratori.
Un segno costante di stomatite da contatto è un cambiamento nel gusto (sapore aspro o metallico). La gravità di questo fenomeno dipende dai materiali dentali utilizzati.
Per diversi tipi di stomatite, si osserva oggettivamente:
- arrossamento della mucosa;
- erosioni in bocca;
- emorragie minori;
- lingua rivestita;
- schiumosità, appiccicosità della saliva;
- impronte di denti sulla mucosa.
I sintomi comuni includono:
- disturbi del sistema nervoso centrale - insonnia, irritabilità, dolore nella zona del viso;
- esacerbazione di malattie gastrointestinali croniche;
- febbre fino a 37,5ºС;
- dermatite delle mani e del viso;
- sintomi dispeptici, bruciore all'addome;
- esacerbazione di rinite, congiuntivite.

In alcuni pazienti, con sintomi specifici molto pronunciati, non sono presenti manifestazioni generali.
Opzioni di trattamento
La tattica del medico dipende dalla causa della malattia.
Vengono seguiti i principi di base del trattamento delle malattie allergiche:
- eliminazione (eliminazione) dell'allergene;
- creare una dieta ipoallergenica;
- rifiuto dei farmaci;
- terapia farmacologica (antistaminici, immunosoppressori).
Se soffri di stomatite da contatto, dovresti smettere di indossare una protesi dentale e cambiare dentifricio o collutorio.
La terapia farmacologica consiste nell'assunzione di antistaminici (Loratadina, Maleato, Cloropiramina e altri). Sono prescritti complessi vitaminici e acido folico. Tra gli antidolorifici, gli adulti possono usare Hexoral Tabs, Lidocaine Asept, Kamistad, Instillagel.
L'area interessata viene trattata localmente con antisettici (clorexidina, soluzione debole di permanganato di potassio, furacilina), soluzioni analgesiche, enzimatiche (tripsina, chimotripsina), cicatrizzanti e corticosteroidi. Aiuta bene l'olio naturale di olivello spinoso, che può essere utilizzato per lubrificare le mucose dei bambini.
Le persone che sviluppano stomatite dopo il trattamento dentale dovrebbero tornare per un consulto con un dentista o un ortodontista. In questo caso, non puoi fare a meno di sostituire l'otturazione, l'impianto o il tutore causativo.
Nei bambini, la malattia viene trattata con analgesici, poiché è importante eliminare il disagio il prima possibile e fornire al bambino un'alimentazione normale.
Medicinali che possono essere utilizzati per i bambini:
- Kalgel – contiene lidocaina e cetilpiridinio cloruro;
- Dentol Baby: la benzocaina fornisce un effetto analgesico;
- Dentinox – contiene camomilla e lidocaina.
I metodi tradizionali di trattamento includono:
- succo fresco di aloe – trattamento della zona interessata;
- patate crude - applicazioni di pappa sulle ulcere;
- succo di cavolo con acqua (uno a uno) - risciacquo;
- acqua ossigenata – un bicchiere d'acqua + 5 g di sostanza, risciacquare;
- tintura di propoli: applicare una piccola quantità sulla zona interessata;
- risciacquo con decotto di camomilla e corteccia di quercia.

Misure di prevenzione
I moderni metodi diagnostici consentono di affrontare rapidamente la malattia nella fase iniziale. Il trattamento delle ulcere risultanti aumenta a due settimane. Nelle fasi avanzate può essere necessaria una terapia complessa a lungo termine.
La prevenzione prevede un'attenta igiene orale e un trattamento dentale tempestivo. È necessario consultare periodicamente un dentista per identificare le malattie orali nelle fasi iniziali, aggiustare e sostituire tempestivamente le strutture ortodontiche.

Un posto importante nella prevenzione delle malattie è occupato da un approccio individuale alla selezione e al posizionamento delle protesi e dall'uso di materiale ipoallergenico.
Va notato che la forma allergica della malattia causata dalle strutture metalliche ortopediche si ripresenta spesso. Le riacutizzazioni si verificano più spesso dopo il posizionamento secondario di un impianto, meno spesso nelle persone che si sono sottoposte a protesi per la prima volta.
11697 0
L'allergia appartiene al campo dell'immunopatologia. L'essenza fisiopatologica di una reazione allergica è la reazione antigene-anticorpo. La mucosa della bocca e il bordo rosso delle labbra sono spesso colpiti da malattie allergiche di natura locale e sistemica.
Epidemiologia
La prevalenza delle malattie allergiche è elevata. Diverse forme nosologiche hanno frequenze di insorgenza diverse.Classificazione
Insieme alle malattie veramente allergiche (edema di Quincke, malattia di Lyell, stomatite allergica, cheilite e glossite, stomatite indotta da farmaci, cheilite e glossite), esistono forme nosologiche separate (eritema multiforme essudativo, stomatite aftosa cronica ricorrente, ecc.), l'eziologia di cui non completamente determinato. Questo capitolo si concentrerà principalmente su queste malattie.Eziologia e patogenesi
Stomatite aftosa cronica ricorrente
L’eziologia non è stata completamente chiarita. I processi autoimmuni svolgono un ruolo importante nella patogenesi della malattia. Importante è anche la presenza di focolai di infezione cronica nel corpo (parodontite, parodontite cronica, tonsillite cronica, colite, ecc.). Le persone di mezza età e gli anziani con malattie gastrointestinali hanno maggiori probabilità di soffrirne.Eritema multiforme essudativo
L’eziologia non è stata completamente chiarita. Esistono due forme della malattia. La forma idiopatica (o vera) è di natura infettivo-allergica (sensibilizzazione agli allergeni batterici). La forma sintomatica è di natura tossico-allergica (reazione iperergica ai farmaci). Sono colpiti soprattutto uomini giovani e di mezza età. La base delle vere malattie allergiche è la reazione antigene-anticorpo.Segni e sintomi clinici
La stomatite aftosa cronica ricorrente (CRAS) è caratterizzata dalla comparsa di da una a cinque stomatiti aftose sulla mucosa invariata delle labbra, sulla piega transitoria, sulla superficie laterale della lingua e sulle guance. Gli elementi della lesione non si trovano praticamente sulla mucosa del palato duro ed estremamente raramente compaiono sulle gengive. La comparsa delle afte è talvolta preceduta da una sensazione di bruciore sulla mucosa. Le afte si riepitelizzano da sole dopo 7-10 giorni, senza lasciare cicatrici.Una forma grave di CRAS è la sindrome di Setton (forma cicatriziale). La malattia dura 2-4 settimane; Dopo l'epitelizzazione si formano cicatrici. Un'altra forma grave di CRAS, la sindrome di Behçet, è caratterizzata dalla comparsa di afte sulla cornea degli occhi e sui genitali, insieme a danni alla mucosa orale.
L'eritema multiforme (EME) è caratterizzato dal polimorfismo simultaneo degli elementi della lesione (macchie, vesciche, vesciche, erosioni, ulcere, afte, ecc.). La malattia inizia improvvisamente: malessere, febbre (nei casi più gravi - fino a 38 C), mal di testa, dolori muscolari e articolari. Sulla pelle compaiono coccarde. Sulla mucosa della cavità orale, sullo sfondo di iperemia ed edema limitati o diffusi, compaiono vesciche sottoepiteliali di varie dimensioni, che si aprono rapidamente e al loro posto si forma un'erosione dolorosa, ricoperta da placca fibrinosa. Il bordo rosso delle labbra è ricoperto da spesse croste emorragiche. L'aggiunta della fusospirochetosi complica notevolmente il decorso della malattia. Il periodo di esacerbazione dura 2-4 settimane, l'erosione si riepitelizza dopo 7-12 giorni senza cicatrici.
La MEE sintomatica si ripresenta solo in caso di contatto ripetuto con il farmaco-allergene.
La sindrome di Stevens-Johnson è una forma grave specifica di MEE, caratterizzata da una grave condizione generale del paziente ed è accompagnata da estese lesioni delle mucose della bocca, degli occhi, del naso e dei genitali.
La diagnosi viene effettuata sulla base dell'esame obiettivo e dell'anamnesi.Ulteriori metodi di esame includono: analisi del sangue cliniche generali, consultazioni con medici specialisti in gastroenterologia, allergologia, allergie cutanee e test dell'istamina, identificazione di focolai di infezione cronica.
Diagnosi differenziale
L'HRAS si differenzia dalla stomatite erpetica cronica, dalla stomatite ulcerativa-necrotizzante di Vincent, dall'erosione traumatica e dalla sifilide papulare secondaria. La MEE dovrebbe essere differenziata dalle allergie ai farmaci, dal pemfigo, dal pemfigoide, dalla stomatite erpetica acuta, dalla sifilide secondaria e dall'infezione da HIV. Il trattamento ha lo scopo di eliminare i sintomi della malattia, prevenendo l'aggiunta di un'infezione secondaria e influenzando indirettamente i collegamenti della patogenesi. Il trattamento dell'HRAS e della MEE deve essere continuato durante il periodo inter-recidiva da specialisti in gastroenterologia e allergologia. Per l'anestesia topica per anestetizzare la mucosa prima di mangiare, vengono utilizzati anestetici locali:Benzocaina/glicerina per via topica 5/20 g prima di ogni pasto fino al miglioramento clinico O
Lidocaina, unguento al 2,5-5% o aerosol al 10%, per via topica prima di ogni pasto, fino al miglioramento clinico.
Per alleviare il dolore prima di mangiare una soluzione di benzocaina, puoi usare olio di oliva o di pesca al posto della glicerina. Antisettici e farmaci antimicrobici sono usati per trattare la cavità orale e le mucose danneggiate e prevenirne l'infezione. Il trattamento viene effettuato con tamponi di cotone sciolti imbevuti di una soluzione antisettica calda e vengono utilizzati anche bagni orali:
Perossido di idrogeno, soluzione all'1%, per via topica 1-2 volte al giorno, fino a miglioramento clinico O
Permanganato di potassio, soluzione allo 0,02%, per via topica 1-2 volte al giorno, fino a miglioramento clinico O
Sanguinarina/cheleritrin, soluzione all'1%, per via topica 1-2 volte al giorno, fino a miglioramento clinico O
Clorexidina, soluzione allo 0,06%, per via topica 1-2 volte al giorno, fino a miglioramento clinico O
Etacridina, soluzione allo 0,05%, per via topica 1-2 volte al giorno, fino a miglioramento clinico.
Per i bagni orali si possono utilizzare farmaci astringenti di origine vegetale:
Erba di erba di San Giovanni, tintura 1:5 in alcol al 40%, per via topica 30-40 gocce in 1/2 bicchiere d'acqua 3-4 g/giorno, fino a miglioramento clinico O
Fiori di camomilla, infuso, per via topica 3-4 volte al giorno, fino a miglioramento clinico O
Foglie di salvia, tab. per riassorbimento o infusione, per via topica 3-4 volte al giorno, fino a miglioramento clinico.
Per pulire la superficie da erosioni e ulcere vengono utilizzati enzimi proteolitici che vengono applicati all'elemento interessato:
Tripsina 5 mg (in soluzione isotonica di cloruro di sodio) per via topica 1-2 volte al giorno, fino a miglioramento clinico O
Chimotripsina 5 mg (in soluzione isotonica di cloruro di sodio) per via topica 1-2 volte al giorno, fino a miglioramento clinico.
Per una reazione iperergica della MEE e per ottenere un effetto antinfiammatorio, vengono utilizzati FANS e analgesici non narcotici:
Acido acetilsalicilico per via orale 0,5-1 g 3-4 volte al giorno, fino a miglioramento clinico O
Benzidamina per via orale (tenere la compressa in bocca fino a completo assorbimento) 3 mg 3-4 volte al giorno, fino a miglioramento clinico, O
Soluzione allo 0,15% per sciacquare la bocca ogni 1-3 ore, O
aerosol per l'irrigazione del cavo orale 1 dose ogni 4 kg di peso corporeo (bambini sotto i 6 anni), 4 dosi (bambini 6-12 anni), 4-8 dosi (bambini sopra i 12 anni e adulti) O
Diclofenac per via orale 25-50 mg 2-3 volte al giorno (bambini sopra i 6 anni - 2 mg/kg/giorno in 3 dosi), fino a miglioramento clinico O
Ketoprofene per via orale 0,03-0,05 g 3-4 volte al dì, oppure per via rettale 1 supp. 2-3 volte al giorno, oppure per via topica (sotto forma di soluzione per risciacquo) 2 volte al giorno, fino a miglioramento clinico O
Meloxicam per via orale 7,5-15 mg 1 volta/die, fino al miglioramento clinico O
Paracetamolo per via orale 02-0,5 g (adulti); 0,1-0,15 g (bambini 2-5 anni); 0,15–0,25 g (bambini 6–12 anni) 2–3 volte al giorno, fino a miglioramento clinico O
Piroxicam per via orale 10-30 mg 1 volta/die o per via rettale 20-40 mg 1-2 volte/die, fino a miglioramento clinico O
Cholisal sulla superficie interessata dopo i pasti 3-4 volte al giorno fino al miglioramento clinico.
La base gel di colina salicilato/cetalconio cloruro non viene eliminata dalla saliva e si fissa saldamente sulla mucosa.
La GCS è utilizzata anche come terapia antinfiammatoria e desensibilizzante per la MEE:
Prednisolone, unguento allo 0,5%, per via topica sulle aree interessate 1-3 volte al giorno, fino a miglioramento clinico O
Triamcinolone, unguento allo 0,1%, per via topica sulle aree interessate 2-3 volte al giorno, fino a miglioramento clinico O Flumetasone/cliochinolo, unguento, per via topica sulle aree interessate 2-3 volte al giorno, fino a miglioramento clinico O Flumetasone/acido salicilico, unguento, per via topica sulle zone interessate 2-3 volte al giorno, fino a miglioramento clinico.
Nei casi gravi di MEE, vengono utilizzati farmaci antimicrobici per influenzare la microflora patogena attaccata:
Amoxicillina per via orale 30 mg/kg in 2-3 dosi (bambini sotto i 10 anni); 500-1000 mg 3 volte al giorno (bambini sopra i 10 anni e adulti), 5 giorni O
Amoxicillina/clavulanato per via orale all'inizio dei pasti 20 mg/kg in 3 dosi frazionate (bambini sotto i 12 anni di età); 375-625 mg 3 volte al giorno (bambini sopra i 12 anni e adulti), 5 giorni O
Ampicillina/oxacillina per via orale 100 mg/kg in 4-6 dosi frazionate (bambini sotto i 12 anni di età); 0,5 g 4-6 volte al giorno (bambini sopra i 12 anni e adulti), 5-10 giorni O
Doxiciclina per via orale (bambini sopra gli 8 anni) il 1° giorno 0,2 g 2 volte al giorno, poi 0,1 g 2 volte al giorno, 5-10 giorni O
Norfloxacina (bambini sopra i 15 anni e adulti) per via orale 0,4 g 2 volte al giorno, 7-10 giorni O
Ciprofloxacina (bambini sopra i 15 anni e adulti) per via orale prima dei pasti 0,125-0,5 g 2 volte / die, 5-15 giorni
±
(in presenza di microflora anaerobica che ha causato gengivostomatite ulcerativa necrotizzante e parodontite)
Metronidazolo per via orale 0,25 g 3 volte al giorno, 7-10 giorni.
L'amoxicillina in combinazione con l'acido clavulanico è considerata più efficace degli antibiotici penicillinici monocomponenti.
I preparati di calcio riducono la permeabilità dei tessuti e hanno effetti antiedematosi e antinfiammatori:
Calcio gluconato per via orale 1-3 g 2-3 volte al giorno o soluzione al 10% IV o IM 5-10 ml una volta ogni 1-2 giorni, 30 giorni O
Lattato di calcio per via orale 0,5-1 g 2-3 volte al giorno, 30 giorni.
Gli antistaminici sono usati come farmaci antiallergici:
Clemastina per via orale 0,5 mg (bambini di età compresa tra 6 e 12 anni); 1 mg (bambini sopra i 12 anni e adulti) 2 volte al giorno, 10-15 giorni O
Loratadina per via orale 10 mg (adulti); 5 mg (bambini) 1 volta al giorno, 10-15 giorni O
Mebidrolina per via orale 50-100 mg/die in 1-2 dosi (bambini sotto i 2 anni); 50-150 mg/die in 1-2 dosi (bambini 2-5 anni); 100-200 mg/die in 1-2 dosi (bambini 5-10 anni); 50-200 mg 1-2 volte al giorno (bambini sopra i 10 anni e adulti), 10-15 giorni O
Hifenadina per via orale dopo i pasti 0,025-0,05 g 3-4 volte al giorno (adulti); 0,005 g 2-3 volte al giorno (bambini sotto i 3 anni); 0,01 g 2 volte al giorno (bambini 3-7 anni); 0,01 go 0,015 g 2-3 volte al giorno (bambini 7-12 anni); 0,025 g 2-3 volte al giorno (bambini sopra i 12 anni), 10-15 giorni O
Cloropiramina per via orale 0,025 g (adulti); 8,33 mg (bambini sotto i 7 anni di età); 12,5 mg (bambini 7-14 anni) 2-3 volte al giorno, 10-15 giorni O
Cetirizina per via orale 0,01 g (adulti e bambini sopra i 6 anni); 0,005 g (bambini sotto i 6 anni) 1 g/giorno, 10-15 giorni.
Ai fini della desensibilizzazione non specifica, viene utilizzata la gammaglobulina umana:
Gammaglobulina umana/istamina per via sottocutanea 1 ml una volta ogni 2-4 giorni, quindi la dose viene gradualmente aumentata a 3 ml una volta ogni 2-4 giorni, 8-10 iniezioni.
Per la terapia di disintossicazione utilizzare:
Tiosolfato di sodio, soluzione al 30%, ev 10 ml una volta al giorno, 10-12 iniezioni.
Dopo aver interrotto il processo acuto, vengono prescritti farmaci che stimolano i processi di rigenerazione e vitamine:
Olio di olivello spinoso applicato localmente sulla zona pulita della mucosa interessata 1-3 volte al giorno, fino al miglioramento clinico O
Solcoseryl, unguento o pasta adesiva dentale, per via topica sulla zona pulita della mucosa interessata 1-3 volte al giorno, fino al miglioramento clinico O
Olio di rosa canina applicato localmente sulla zona pulita della mucosa interessata 1-3 volte al giorno, fino al miglioramento clinico
+
Retinolo per via orale 50.000 UI 2 volte al giorno, 20-30 giorni (usato come agente antinfiammatorio e immunostimolante che migliora il trofismo dei tessuti)
+
Vitamina E per via orale 50-100 mg 1 volta al giorno, 20-30 giorni
(usato come attivo antiossidante per stimolare la sintesi proteica e ridurre la permeabilità capillare)
+
Acido ascorbico per via orale 50-100 mg 3-5 volte al giorno o soluzione al 5% IM 1 ml 1 volta al giorno, 20-40 giorni (utilizzato per regolare i processi redox, stimolare la rigenerazione dei tessuti, attivare la fagocitosi e la sintesi degli anticorpi)
+
Pantotenato di calcio per via orale 0,1 g 2-4 volte al giorno, o soluzione al 5% localmente sotto forma di applicazioni per erosioni non cicatrizzanti a lungo termine 2-4 volte al giorno, O
Soluzione al 10% IM 2 ml 1-2 volte al giorno, 20-40 giorni (usata per normalizzare il metabolismo degli acidi grassi, stimolare la formazione di acetilcolina, ormoni steroidei e utilizzare prodotti di deaminazione degli aminoacidi)
+
Rutoside per via orale 0,02-0,05 g 3 volte al giorno, 20-40 giorni (riduce la permeabilità vascolare, protegge l'acido ascorbico dall'ossidazione e insieme ad esso inibisce la ialuronidasi)
+
Cianocobalamina per via orale 0,00005 g 1 volta / giorno, 20-40 giorni
+
Acido folico per via orale 0,0008 g 1 volta/die, 20-40 giorni (cianocobalamina e acido folico vengono utilizzati per attivare i processi di emopoiesi e maturazione dei globuli rossi, rigenerazione dei tessuti).
Valutazione dell'efficacia del trattamento
Le malattie di HRAS e MEE sono croniche; il raggiungimento di una remissione a lungo termine e la riduzione della frequenza delle ricadute possono essere considerati il risultato di un trattamento efficace.Errori e assegnazioni irragionevoli
Va ricordata la possibilità di una reazione iperergica ai farmaci durante la MEE. Non è consigliabile prescrivere farmaci che molto spesso causano allergie ai farmaci (ad esempio i sulfamidici). In caso di CRAS la prescrizione di farmaci ad effetto immunosoppressivo (GCS) e di antibiotici è ingiustificata.Previsione
Le malattie sono croniche. Con la sindrome di Stevens-Johnson, la prognosi è estremamente sfavorevole e la morte è possibile.G.M. Barer, E.V. Zoryan
Malattie allergiche sono attualmente molto diffusi e il loro numero è in costante aumento e, cosa particolarmente pericolosa, la gravità del decorso si aggrava.
Allergia- si tratta di un'aumentata e, quindi, alterata sensibilità dell'organismo verso alcune sostanze di natura antigenica, che non provocano fenomeni dolorosi negli individui normali. Un ruolo importante nello sviluppo delle allergie è giocato dallo stato del sistema nervoso, endocrino e dalla patologia del tratto gastrointestinale.
Cosa provoca / Cause delle malattie allergiche del cavo orale:
Le ragioni di una diffusione così diffusa delle malattie allergiche sono molteplici. Innanzitutto, un ruolo importante in questo è svolto dall'inquinamento ambientale con emissioni di rifiuti provenienti da imprese industriali, gas di scarico, uso di pesticidi, erbicidi, ecc. In agricoltura. Il rapido sviluppo dell'industria chimica e la sua comparsa nella vita di tutti i giorni e nella produzione di molti materiali sintetici, coloranti, detersivi, cosmetici e altre sostanze, molte delle quali sono allergeni, contribuiscono anche alla diffusione di malattie allergiche.
Anche l'uso diffuso e spesso incontrollato di farmaci porta ad un aumento del numero di reazioni allergiche. L'ipersensibilità ai farmaci si verifica spesso a causa dell'uso irragionevole di più farmaci contemporaneamente (politerapia) e talvolta a causa della conoscenza insufficiente da parte dei medici della farmacocinetica del farmaco prescritto, ecc.
Nel caso di malattie allergiche è importante anche l'influenza di fattori climatici (maggiore insolazione, umidità), ereditarietà, patologia somatica generale, dieta, ecc.
Le allergie possono essere causate da varie sostanze, dai composti chimici semplici (iodio, bromo) ai più complessi (proteine, polisaccaridi e loro combinazioni), che, quando entrano nel corpo, provocano una risposta immunitaria di tipo umorale o cellulare . Le sostanze che possono causare una reazione allergica sono chiamate allergeni. Il numero di allergeni in natura è elevato, variano nella composizione e nelle proprietà. Alcuni di loro entrano nel corpo dall'esterno, sono chiamati esoallergeni, altri si formano nel corpo e sono proteine proprie del corpo, ma modificate - endoallergeni o autoallergeni.
Patogenesi (cosa succede?) nelle malattie allergiche del cavo orale:
Exoalpergenes sono di origine non infettiva (polline di piante, polvere domestica, peli di animali, medicinali, prodotti alimentari, detersivi in polvere, ecc.) e infettiva (batteri, virus, funghi e i loro prodotti metabolici. Gli esoallergeni entrano nell'organismo attraverso le vie respiratorie, l'apparato digerente tratto intestinale, pelle e mucose, causando danni a vari organi e sistemi.
Endoallergeni si formano nel corpo dalle sue stesse proteine sotto l'influenza di vari fattori dannosi, che possono essere antigeni batterici e le loro tossine, virus, effetti termici (ustioni, raffreddamento), radiazioni ionizzanti, ecc.
Gli allergeni possono essere antigeni completi e antigeni incompleti - apteni. Gli apteni possono causare una reazione allergica combinandosi con le macromolecole presenti nell'organismo, inducendo la produzione di anticorpi; in questo caso la specificità della reazione immunitaria sarà diretta contro l'aptene e non contro il suo portatore. Durante la formazione di antigeni completi, si formano anticorpi contro i complessi e non contro i loro componenti.
A causa del gran numero di allergeni presenti in natura e prodotti nel corpo, anche le manifestazioni delle reazioni allergiche sono diverse. Tuttavia, anche le reazioni allergiche con manifestazioni cliniche diverse presentano meccanismi patogenetici comuni. Esistono tre fasi delle reazioni allergiche: immunologica, patochimica (biochimica) e fisiopatologica, o la fase dei disturbi funzionali e strutturali.
La fase immunologica inizia con il contatto dell'allergene con il corpo, che provoca la sua sensibilizzazione, cioè la formazione di anticorpi o linfociti sensibilizzati che possono interagire con questo allergene. Se nel momento in cui si formano gli anticorpi l'allergene viene eliminato dal corpo, non si verificano manifestazioni dolorose. La prima introduzione di un allergene nel corpo ha un effetto sensibilizzante. In seguito all'esposizione ripetuta ad un allergene, in un organismo già sensibilizzato ad esso si forma un complesso allergene-anticorpo o linfocita allergene-sensibilizzato. Da questo momento inizia la fase patochimica della reazione allergica, caratterizzata dal rilascio di sostanze biologicamente attive, mediatori dell'allergia: istamina, serotonina, bradichinina, ecc.
Lo stadio fisiopatologico di una reazione allergica, o lo stadio della manifestazione clinica del danno, è il risultato dell'azione di sostanze biologicamente attive isolate su tessuti, organi e corpo nel suo insieme. Questo stadio è caratterizzato da disturbi circolatori, spasmo della muscolatura liscia dei bronchi e dell'intestino, cambiamenti nella composizione del siero del sangue, alterazione della coagulazione, citolisi delle cellule, ecc.
Secondo il meccanismo di sviluppo, esistono 4 tipi di reazioni allergiche: I - reazione di tipo immediato (tipo reagina); II - tipo citotossico; III - danno tissutale da complessi immunitari (tipo Arthus); IV - reazione di tipo ritardato (ipersensibilità cellulare). Ciascuno di questi tipi ha uno speciale meccanismo immunitario e un proprio insieme di mediatori, che determina le caratteristiche del quadro clinico della malattia.
Reazione allergica di tipo I, chiamato anche tipo di reazione anafilattica o atopica. Si sviluppa con la formazione di anticorpi, chiamati reagine, appartenenti principalmente alla classe IgE e IgG. Le reagine vengono fissate sui mastociti e sui leucociti basofili. Quando le reagine vengono combinate con l'allergene corrispondente, da queste cellule vengono rilasciati mediatori: istamina, eparina, serotonina, fattore di attivazione piastrinica, prostaglandine, leucotrieni, ecc., che determinano il quadro clinico di una reazione allergica immediata. Dopo il contatto con un allergene specifico, le manifestazioni cliniche della reazione si verificano entro 15-20 minuti; da qui il nome "reazione di tipo immediato".
Reazione allergica di tipo II, o citotossico, caratterizzato dal fatto che si formano anticorpi contro le cellule dei tessuti e sono rappresentati principalmente da IgG e IgM. Questo tipo di reazione è causata solo da anticorpi che possono attivare il complemento. Gli anticorpi si legano alle cellule modificate del corpo, il che porta all'attivazione del complemento, che provoca anche danni e persino la distruzione delle cellule. Come risultato della reazione allergica di tipo citotossico, si verifica la distruzione cellulare, seguita dalla fagocitosi e dalla rimozione delle cellule e dei tessuti distrutti. Il tipo di reazioni citotossiche comprende le allergie ai farmaci, caratterizzate da leucopenia, trombocitopenia e anemia emolitica.
Reazione allergica di tipo III, o danno tissutale da parte degli immunocomplessi (tipo Arthus, tipo immunocomplesso), si verifica a seguito della formazione di complessi immuni circolanti, che includono anticorpi di classe IgG e IgM. Gli anticorpi di questa classe sono detti precipitanti, poiché formano un precipitato quando combinati con l'antigene corrispondente. Gli allergeni in questo tipo di reazione possono essere batterici o alimentari.
Questo tipo di reazione porta allo sviluppo della malattia da siero, dell'alveolite allergica, in alcuni casi di allergie ai farmaci e agli alimenti e di una serie di malattie autoallergiche (lupus eritematoso sistemico, artrite reumatoide, ecc.).
Reazione allergica di tipo IV, o una reazione allergica di tipo ritardato (ipersensibilità di tipo ritardato, ipersensibilità cellulare), in cui il ruolo degli anticorpi è svolto da anticorpi sensibilizzati
Tlinfociti, avere recettori sulle loro membrane che possono interagire specificamente con l'antigene sensibilizzante. Quando un tale linfocita si combina con un allergene, che può essere dissolto o localizzato sulle cellule, vengono rilasciati mediatori dell'immunità cellulare: le linfochine. Si conoscono più di 30 linfochine che manifestano i loro effetti in varie combinazioni e concentrazioni a seconda delle caratteristiche dell'allergene, del genotipo dei linfociti e di altre condizioni. Le linfochine causano l’accumulo di macrofagi e altri linfociti, con conseguente infiammazione. Una delle funzioni principali dei mediatori è il loro coinvolgimento nel processo di distruzione dell'antigene (microrganismi o cellule estranee), al quale i linfociti sono sensibilizzati. Se un innesto di tessuto estraneo agisce come una sostanza antigenica che stimola l'ipersensibilità di tipo ritardato, viene distrutto e rifiutato. Una reazione di tipo ritardato si sviluppa in un organismo sensibilizzato, solitamente 24-48 ore dopo il contatto con l'allergene. La reazione di tipo cellulare è alla base dello sviluppo della maggior parte delle infezioni virali e di alcune infezioni batteriche (tubercolosi, sifilide, lebbra, brucellosi, tularemia), alcune forme di asma bronchiale infettivo-allergica, rinite, trapianto e immunità antitumorale.
Il tipo di sviluppo di una reazione allergica è determinato dalla natura e dalle proprietà degli antigeni, nonché dallo stato di reattività del corpo.
Sintomi delle malattie orali allergiche:
Diagnostica specifica Le malattie allergiche consiste nel raccogliere una storia allergica, condurre test diagnostici e test di laboratorio.
Quando si raccoglie un'anamnesi allergica, è necessario concentrarsi sull'identificazione della totalità dei contatti domestici e industriali con varie sostanze che possono agire come allergeni. Insieme a ciò, l'anamnesi consente di stabilire la presenza di una predisposizione allergica (ereditaria o acquisita), nonché eventuali fattori esogeni ed endogeni che influenzano il decorso della malattia (climatici, endocrini, mentali, ecc.). Quando si raccoglie l'anamnesi, è necessario scoprire come il paziente reagisce alla somministrazione di vaccini, sieri, farmaci e le circostanze della riacutizzazione, nonché le condizioni di vita e di lavoro.
È molto importante identificare le esposizioni professionali a varie sostanze. È noto che il contatto con sostanze chimiche semplici provoca più spesso reazioni allergiche di tipo ritardato (dermatite da contatto). Le sostanze organiche complesse possono causare reazioni allergiche immediate con lo sviluppo di malattie come l'edema di Quincke, l'orticaria, la rinite allergica, l'asma bronchiale, ecc.
Un'anamnesi accuratamente raccolta suggerisce il possibile tipo di reazione allergica e il probabile allergene. L'allergene specifico che causa lo sviluppo della malattia viene determinato utilizzando speciali test diagnostici e test di laboratorio.
I test diagnostici cutanei sono un metodo per identificare la sensibilizzazione specifica del corpo.
I test diagnostici allergologici vengono eseguiti al di fuori della fase di esacerbazione della malattia, 2-3 settimane dopo una reazione allergica acuta, durante un periodo in cui diminuisce la sensibilità del corpo all'allergene.
I test cutanei si basano sull'identificazione di una sensibilizzazione specifica del corpo introducendo un allergene attraverso la pelle e valutando la natura della reazione infiammatoria in via di sviluppo. Esistono i seguenti metodi per eseguire i test cutanei: applicazione, scarificazione e intradermica. La scelta del metodo di test cutaneo è determinata dalla natura della malattia, dal tipo di reazione allergica e dal gruppo di allergeni da testare. Pertanto, i patch test sono più convenienti per diagnosticare le allergie ai farmaci. La determinazione dell'ipersensibilità agli allergeni di origine batterica e fungina viene effettuata mediante test intradermico.
I test provocatori vengono eseguiti nei casi in cui i dati dell'anamnesi allergica non corrispondono ai risultati dei test cutanei. I test provocatori si basano sulla riproduzione di una reazione allergica introducendo un allergene in un organo o tessuto, il cui danno porta nel quadro clinico della malattia. Esistono test provocativi nasali, congiuntivali e inalatori. I test provocatori includono anche i test del freddo e del caldo, utilizzati per l'orticaria da freddo e da caldo.
La diagnosi specifica delle reazioni allergiche viene effettuata anche utilizzando metodi di ricerca di laboratorio: la reazione di degranulazione dei leucociti basofili (test di Shelley), la reazione di trasformazione blastica dei leucociti, la reazione del danno ai neutrofili, la reazione di leucocitolisi, ecc. Il vantaggio dei metodi per la diagnosi reazioni allergiche effettuate in vitro è che non vi è pericolo di shock anafilattico.
A quali medici rivolgersi se si soffre di Malattie allergiche del cavo orale:
Allergologo
Qualcosa ti preoccupa? Vuoi conoscere informazioni più dettagliate sulle malattie allergiche del cavo orale, le sue cause, i sintomi, i metodi di trattamento e prevenzione, il decorso della malattia e la dieta successiva? Oppure hai bisogno di un sopralluogo? Puoi fissare un appuntamento con un medico– clinica Eurolaboratorio sempre al tuo servizio! I migliori medici ti esamineranno, studieranno i segni esterni e ti aiuteranno a identificare la malattia dai sintomi, ti consiglieranno e forniranno l'assistenza necessaria e faranno una diagnosi. puoi anche tu chiamare un medico a casa. Clinica Eurolaboratorio aperto per te 24 ore su 24.
Come contattare la clinica:
Numero di telefono della nostra clinica a Kiev: (+38 044) 206-20-00 (multicanale). La segretaria della clinica selezionerà il giorno e l'ora convenienti per la visita dal medico. Sono indicate le nostre coordinate e indicazioni. Guarda più in dettaglio tutti i servizi della clinica su di esso.
(+38 044) 206-20-00
Se hai già effettuato delle ricerche in precedenza, Assicurati di portare i risultati a un medico per un consulto. Se gli studi non sono stati eseguiti, faremo tutto il necessario nella nostra clinica o con i nostri colleghi di altre cliniche.
Voi? È necessario adottare un approccio molto attento alla propria salute generale. Le persone non prestano abbastanza attenzione sintomi di malattie e non si rendono conto che queste malattie possono essere pericolose per la vita. Ci sono molte malattie che all'inizio non si manifestano nel nostro corpo, ma alla fine si scopre che, sfortunatamente, è troppo tardi per curarle. Ogni malattia ha i suoi segni specifici, manifestazioni esterne caratteristiche - le cosiddette sintomi della malattia. L’identificazione dei sintomi è il primo passo nella diagnosi delle malattie in generale. Per fare questo, devi solo farlo più volte all'anno. essere esaminato da un medico, al fine non solo di prevenire una terribile malattia, ma anche di mantenere uno spirito sano nel corpo e nell'organismo nel suo insieme.
Se vuoi fare una domanda a un medico, usa la sezione di consultazione online, forse lì troverai le risposte alle tue domande e leggi consigli per la cura di sé. Se sei interessato alle recensioni su cliniche e medici, prova a trovare le informazioni di cui hai bisogno nella sezione. Registrati anche sul portale medico Eurolaboratorio per tenerti aggiornato sulle ultime novità e aggiornamenti informativi sul sito, che ti verranno inviati automaticamente via email.
Altre malattie del gruppo Malattie dei denti e del cavo orale:
| Cheilite precancerosa abrasiva Manganotti |
| Ascesso nella zona del viso |
| Adenoflegmone |
| Edentia parziale o completa |
| Cheilite attinica e meteorologica |
| Actinomicosi della regione maxillo-facciale |
| Stomatite allergica |
| Alveolite |
| Shock anafilattico |
| Angioedema |
| Anomalie di sviluppo, dentizione, cambiamenti nel colore |
| Anomalie nella dimensione e nella forma dei denti (macrodentia e microdentia) |
| Artrosi dell'articolazione temporo-mandibolare |
| Cheilite atopica |
| La malattia della bocca di Behçet |
| La malattia di Bowen |
| Precanceroso verrucoso |
| Infezione da HIV nel cavo orale |
| L'effetto delle infezioni virali respiratorie acute sulla cavità orale |
| Infiammazione della polpa del dente |
| Infiltrato infiammatorio |
| Lussazioni della mascella inferiore |
| Galvanosi |
| Osteomielite ematogena |
| Dermatite erpetiforme di Dühring |
| Herpangina |
| Gengivite |
| Gynerodontia (affollamento. Denti decidui persistenti) |
| Iperestesia dentale |
| Osteomielite iperplastica |
| Ipovitaminosi del cavo orale |
| Ipoplasia |
| Cheilite ghiandolare |
| Overjet incisale profondo, morso profondo, morso traumatico profondo |
| Glossite desquamativa |
| Difetti della mascella superiore e del palato |
| Difetti e deformazioni delle labbra e del mento |
| Difetti del viso |
| Difetti della mascella inferiore |
| Diastema |
| Occlusione distale (macrognazia superiore, prognazia) |
| Malattia parodontale |
| Malattie dei tessuti dentali duri |
| Tumori maligni della mascella superiore |
| Tumori maligni della mascella inferiore |
| Tumori maligni della mucosa e degli organi del cavo orale |
| Placca |
| Placca dentale |
| Cambiamenti della mucosa orale nelle malattie diffuse del tessuto connettivo |
| Cambiamenti nella mucosa orale nelle malattie del tratto gastrointestinale |
| Cambiamenti della mucosa orale nelle malattie del sistema emopoietico |
| Cambiamenti nella mucosa orale nelle malattie del sistema nervoso |
| Cambiamenti della mucosa orale nelle malattie cardiovascolari |
| Cambiamenti della mucosa orale nelle malattie endocrine |
| Scialoadenite calcolitica (malattia dei calcoli salivari) |
| Candidosi |
| Candidosi orale |
| Carie dentale |
| Cheratoacantoma del labbro e della mucosa orale |
| Necrosi acida dei denti |
| Difetto a forma di cuneo (abrasione) |
| Corno cutaneo del labbro |
| Necrosi informatica |
| Contatta la cheilite allergica |
| lupus eritematoso |
| Lichen planus |
| Allergia al farmaco |
| Macrocheilite |
| Disturbi farmaco-indotti e tossici dello sviluppo dei tessuti dentali duri |
| Occlusione mesiale (vera e falsa progenie, rapporto progenico dei denti anteriori) |
| Eritema multiforme essudativo del cavo orale |
| Disturbi del gusto (disgeusia) |
| Violazione della salivazione (salivazione) |
| Necrosi dei tessuti dentali duri |
| Ipercheratosi precancerosa limitata del bordo rosso delle labbra |
| Sinusite odontogena nei bambini |
| Fuoco di Sant'Antonio |
| Tumori delle ghiandole salivari |
| Periostite acuta |
| Linfoadenite acuta purulenta (ascesso). |




