Kan testinde kistik katı oluşumu değişiklikleri. Tiroid bezinin kistik katı tümörü nedir ve nasıl tedavi edilir? Böbreklerde ve pelviste kistik-katı oluşumu
Sağlıklı bir insanın vücudunun işleyişi bir saat gibi sorunsuz bir şekilde çalışmaktadır. Ancak hiçbir insan vücudunda yeni oluşumların ortaya çıkmasından muaf değildir. Bazı neoplazmalar uzun süre kendini göstermeyebilir. Bu, kendi sağlığınıza daha dikkatli olmanız için ek bir teşvik sağlar.
Genellikle böyle bir neoplazm haline gelir. Nedir, türleri nelerdir, neden ortaya çıkabilir, vücutta kist varlığı nasıl teşhis edilir ve nasıl tedavi edilir?
Yunancadan tercüme edildiğinde "balon" anlamına gelir. Ve bu bir tesadüf değil. Sonuçta kist, doku ve organlarda oluşan ve normdan sapma olan bir boşluktur. Herhangi bir kistin boşluğu dolduran duvarları ve sıvısı vardır. Ayrıca kist kendisini çevreleyen her şeyden bir zar veya kapsülle ayrılır.
Bu tümör insan vücudundaki herhangi bir organı etkileyebilir. Deri, ağız ve burun boşlukları - tüm bu organ ve dokularda bir kist oluşabilir. Üstelik boyutu ve bileşenleri, oluştuğu zamana ve ortaya çıktığı yere göre değişecektir.
Kist doğuştan veya edinilmiş olabilir.
Kist doğuştan ise oluşumu bezin boşaltım kanalının tıkanmasından kaynaklanmaktadır, bu da bezin salgısının biriktiği anlamına gelir. Bir kist edinilirse, daha önce vücutta bulunmayan bileşenlerden oluşacaktır.
Kistlerin birkaç türü olduğundan, oluştukları organ ve dokular farklı olduğundan kistin ortaya çıkma nedenleri de bu faktörlere bağlı olacaktır. Ancak herhangi bir kistin oluşumunun ortak nedenlerini belirlemek mümkündür:


Bazen bir kişi kisti olduğunu bağımsız olarak anlayabilir. Bunun nedeni kistin anormal bir tümör gibi hissetmesidir.
Bir deri kisti hakkında konuşuyorsak, ek araştırma yapılmadan farkedilir hale gelir. Bir kist palpasyonla, yani hastayı hissederek belirlenir.
İç organları etkileyen bir kist ek araştırma yapılmadan tespit edilemez. Farklı organlardaki kistleri aşağıdakileri kullanarak teşhis edebilirsiniz:
Arttırmak
Tıbbi endokrinolojik uygulamada sıklıkla kistik katı oluşumları içeren tiroid bezinin çeşitli patolojileri vardır. Üstelik böyle bir anormallik çok geç fark edilirse çok tehlikelidir. Gerçek şu ki, tiroid nodüllerindeki olumsuz değişiklikler ancak araçsal tanı yöntemleri kullanılarak tanınabilmektedir.
Patolojik değişimin doğasına bağlı olarak tedavinin türü de bağlı olacaktır. Tedavi genellikle tıbbi veya cerrahidir. Katı oluşumların yanı sıra kistik (örneğin yumurtalık kisti) ve karışık oluşumlar da vardır.
Daha önce de belirtildiği gibi tiroid bezinde üç grup anormal oluşum vardır. Ultrason ve biyopsi sonuçlarına göre ayrılırlar. Tamamen sıvıdan oluşan bir patoloji tespit edildiğinde kistik olarak sınıflandırılır. Bu, böyle bir oluşuma giden kan akışının eksikliğini doğrulayabilir.
Katı anomalilerden bahsedersek, kistik patolojilerden farklı olarak tamamen doku içeriğidir ve içinde herhangi bir sıvı bileşen yoktur.
Bir ultrason görüntüsü hem net hem de bulanık konturlara sahip olabilir. Bu tür patolojiler genellikle yaklaşık 10 cm'lik bir boyuta ulaşır ve çoğu durumda malign bir forma sahiptir. Kistik-solid oluşumundan bahsedersek, ilk iki tipin karışık bir şeklidir.
Teşhis
Patolojik oluşumun tipini tanımlamak için kullanılan çeşitli yöntemler vardır.
 Çoğu zaman bunun için bazı donanım ve laboratuvar yöntemleri kullanılır:
Çoğu zaman bunun için bazı donanım ve laboratuvar yöntemleri kullanılır:
- . Öncelikle anomalinin yapısını ve içindeki içeriğin doğasını anlamak için kullanılır. Bu yöntem tiroid patolojilerini incelemek için en kanıtlanmış ve doğrudur. Ultrason kullanımı sayesinde doktor, sıvı bileşenin yanı sıra içerideki doku materyalinin varlığını da tespit edebilir. Buradan yola çıkarak karma bir eğitimin olduğu sonucuna varıyor. Ancak ultrason tek başına doğru tanı koymak ve hatta doğru tedaviyi reçete etmek için yeterli değildir;
- İnce iğne biyopsisi. Uzman, böyle bir çalışma yürüterek bunun ne tür bir patoloji olduğu hakkında bilgi alır ve sonuçlarına göre doğru tedaviyi önerebilir. Bu prosedürün özü, neoplazmın materyalini inceleme için almaktır. Bunun için, lokal anestezi kullanılmasını bile gerektirmeyen son derece ince bir iğne kullanılır;
- Kan tahlili. Tiroid bezinin işleyişindeki bozuklukların varlığını tespit etmek için gereklidir. Bunu yapmak için kandaki T3, T4 hormonlarının yanı sıra TSH seviyesi incelenir;
- BT. Yalnızca kanserin mevcut olduğu veya karışık tip patolojinin önemli boyutlara ulaştığı durumlarda kullanılır. Bu tip tanı, ameliyat başlamadan önce anomali hakkında daha doğru bilgi elde etmek için kullanılır.
Tedavi
Karışık patolojinin (kistik katı) nasıl tedavi edileceği doğrudan aşağıdaki faktörlerden birkaçına bağlıdır:
- Düğüm boyutu;
- Oluşumun doğası (kanserli bir tümör olup olmadığı).
Anomalinin boyutunun küçük olması (1 cm'yi geçmemesi) durumunda herhangi bir tedavi gerektirmez. İhtiyaç duyulacak tek şey, doktorun patolojinin gelişim dinamiklerini görebilmesi için düzenli muayenedir.
Boyutlar büyür ve 1 cm'yi aşarsa, uzman içeriği çıkarmak için bir delik açacaktır. Ancak böyle bir işlem, oluşumun doku kısmının kalacağı ve büyümeye devam edeceği için sorunu tek başına çözmeyecektir. Ayrıca iyi huylu patoloji türlerinin bile tekrarlama olasılığı vardır.
 Biyopsi
Biyopsi Bir delinme veya ince iğne biyopsisinden sonra, böyle bir neoplazmın kötü huylu bir formu tespit edildiğinde, tedavi olarak cerrahi müdahale önerilecektir. Bu durumda, çıkarma işlemi yalnızca etkilenen alanın kendisinden değil aynı zamanda yakındaki dokulardan da meydana gelir.
Çoğunlukla organın yarısını ve aşırı durumlarda bezin tamamını çıkarmaya çalışırlar. Bu, hastanın durumunun kötüleşmesini önlemek için gerekli olabilir. Ayrıca bu durumda hormon replasman tedavisi reçete edilir.
Tiroid bezinde benzer bir cerrahi operasyon planlanırken, bu tür prosedürlerin deneyimli endokrinologlar ve cerrahlar tarafından yapıldığı uzman merkezlere başvurmanız önerilir. Bunun nedeni ise her gün bu tür anormalliklerle uğraşmak zorunda olmalarıdır.
Bu, olumlu sonuç veren başarılı bir operasyonun şansını artırır. Tiroid kistlerinin halk ilaçları ile tedavisi hakkında bilgi edinin.
Tiroid kisti en önemlilerinden birinde kaviter neoplazmdır. Yapı olarak, değişen derecelerde viskoziteye sahip kolloidal sıvı ile dolu küçük bir tümördür. Genel olarak çapı 15 mm'ye kadar olan bir neoplazmın folikülün bir uzantısı olarak farklılaştığı kabul edilir.
Tiroid bezindeki büyük oluşumlar zaten patoloji belirtileri gösteriyor. Teorik endokrinoloji nodüller, kistler ve tiroid bezindekiler arasında net bir ayrım yapmasa da bu durumlar farklı yapılara sahiptir.
Patolojik sürecin en başında, hatta folikül genişlemesi aşamasında bile, hastalık sıklıkla asemptomatiktir ve tıbbi muayene veya başka bir hastalığın tanısı sırasında tesadüfen keşfedilir.
Tiroid kistlerinin en yaygın nedenleri arasında şunlar yer almaktadır:
- kalıtsal faktörler;
- konjenital organ patolojileri;
- bez travması: mekanik, sıcaklık (hipotermi, aşırı ısınma);
- artan bez aktivitesi, hormon üretiminin bozulması;
- vücudun hormonal dengesizliği;
- ciddi hastalıklardan sonra rehabilitasyon dönemi;
- Iyot eksikliği;
- toksik maddelerle zehirlenme, vücudun şiddetli zehirlenmesi;
- dengesiz beslenme, kimyasal katkı maddeleri ve GDO tüketimi dahil olmak üzere olumsuz çevresel faktörlerin etkisi;
- psiko-duygusal istikrarın ihlali, kronik yorgunluk sendromu, sürekli stres.

Bazı nedenler tamamen özneldir ve doğrudan kişinin yaşam tarzına bağlıdır. Patolojinin gelişmesini önlemek için dışlanabilecek bu faktörlerdir.
Hastalık türleri
Tiroid kistinin ne olduğunu ve ortaya çıkmasının nedenlerinin neler olduğunu zaten öğrendik. Artık sürecin lokalizasyon derecesine, boşluk oluşumlarının sayısına, toksisitesine veya toksisitesine, iyi huylu ve kötü huylu seyrine bağlı olan farklı patoloji türlerini anlamanız gerekir.

Tiroid bezinin her iki lobunda patolojik hasar oldukça nadirdir.
- Çoklu tiroid kistleri tanıdan ziyade test sonucudur. ilk aşama olarak kabul edilen patolojik değişikliklerin varlığını gösterir.
- Tiroid bezinin kolloid kisti, eğer doku yapısında bir değişiklik yoksa, bir veya daha fazla düğüm içeren nodüler, toksik olmayan bir guatrın sonucudur. Parankimde morfolojik değişiklikler varsa teşhis konur. Çoğunlukla hastalık iyi huyludur (tüm vakaların %95'i). Az sayıda düğüm ve küçük boyutları nedeniyle yalnızca klinik gözlem gereklidir. Vakaların sadece %5'inde tiroid bezinin kolloid kistleri dejenere olur.

- Tiroid bezinin foliküler kisti yoğun bir yapıya sahiptir. Kolloidle dolu neredeyse hiç boşluk yoktur. Ultrason muayenesi, düğümler tamamen epitel dokusundan oluştuğunda tiroid bezinin katı bir oluşumunu ortaya çıkarır. Bu tip kist ile, tiroid bezinin kistik-katı oluşumunun varlığı da teşhis edilebilir - tümör değişen yüzdelerde hem katı (yoğun) hem de kistik (kolloid) bileşen içerdiğinde. Böyle bir kist genellikle çözülmez ve boyutu azalmaz. Kansere dönüşebilen bu tümördür. Çoğu durumda kadınlarda görülür.
- Tiroid bezinin sağ lobunun kisti çok daha yaygındır, çünkü intrauterin gelişim sırasında ilk oluşan sağ lobdur ve boyutu soldan biraz daha büyüktür. Hastalığın karakteristik bir belirtisi aşırı sinirlilik ve şişkin gözbebekleri olacaktır. Erken aşamalarda pratik olarak asemptomatiktir ve doğası gereği iyi huyludur.

- Tiroid bezinin sol lobunun kistleri daha az yaygındır. Boyutu 1 cm'den küçükse tedavi gerektirmez, sadece dinamik gözlem gerektirir. Büyük boyutlar için, genellikle kolloidal sıvı boşluktan dışarı pompalandığında ve folikülü "yapıştıran" ve yeni sıvının kazanmasını önleyen bir sklerozan enjekte edildiğinde gerçekleştirilir.
- Tiroid bezinin isthmus kisti en tehlikeli hastalıktır, çünkü malign bir neoplazma dönüşmeye duyarlı olan bu tip bir patolojidir. Kıstak loblardan farklı olarak çok iyi palpe edildiğinden ve hastalığın ilk belirtileri ortaya çıktığında boğazda sıkışma, ağrı ve oldukça kuvvetli bir hisle “kendini belli ettiğinden” hastalık erken evrelerde teşhis edilir. larinkste rahatsızlık.
- Çocuklarda tiroid kistleri son zamanlarda giderek daha sık teşhis edilmektedir. Oluşumu olumsuz çevresel faktörlerden, hamilelik patolojilerinden ve daha birçok nedenden etkilenir. Bir çocukta tiroid kisti genellikle rahimde gelişir, ancak bu patoloji oldukça nadirdir.

Tümörün boyutu 1 cm'yi aşarsa tiroid kisti tanısı ponksiyonla konur. Bu yöntem, malign bir süreci dışlamak ve tiroid nodülleri ve kistleri için tedavi taktiklerini belirlemek için kullanılır.
Tedavi yöntemleri
Tiroid bezindeki bir kistin nasıl tedavi edileceği, teşhisini zaten bilenlerin ilgisini çekecektir. Ve elbette, bariz semptomları keşfeden ve bir uzmana başvurmayı planlayanlar.
Tedavi yöntemleri doğrudan hastalığın derecesine, tümörün boyutuna ve patolojinin gelişim dinamiklerine bağlıdır. Sağlam bir prensip, hastalığın kontrolsüz gelişmesini ve dejenerasyonunu önlemek için mümkün olduğu kadar erken tedavidir.
- Herhangi bir ilaç kullanmadan gelişim dinamiklerini izlemek, sürecin erken tespiti, tümörün küçük boyutu ve belirgin rahatsız edici semptomların olmaması durumunda mümkündür. Klinik gözlemi yürüten uzman doktor bu gerçeği not edecek ve bir takip muayenesi programı hazırlayacaktır.
- Konservatif yöntem, tümörün önemli boyutta olduğu, ancak hastanın yaşam kalitesini önemli ölçüde etkilemediği ve ilaç tedavisine uygun olduğu durumlarda kullanılır. Bazı kist türleri ilaçlar, diyet ayarlamaları ve fizyoterapötik prosedürlerin yardımıyla tamamen tedavi edilebilir.
- Cerrahi yöntem, kolloidin düğümü oluşturan boşluktan dışarı pompalandığı ve sklerozan bir maddenin enjekte edildiği bir delinmeyi içerebilir. Bu, belirli kist türleri ve küçük tümörler için kullanılan yenilikçi bir yöntemdir. Rezeksiyon (etkilenen organın küçük bir kısmının çıkarılması), tiroid bezinin bir lobunun çıkarılması veya.

Tam bir muayeneden sonra yalnızca bir uzman size tiroid kistinin nasıl tedavi edileceğini söyleyebilir. Tedavinin kesin sonuçlar vermemesi veya kistin ilaçların etkisi altında çözülmesi durumunda tedavi yöntemini değiştirme olasılığı göz ardı edilemez.
Tiroid kistlerinin halk ilaçlarıyla tedavisi, bir uzman tarafından reçete edilen tedaviye ek bir tedavi olarak mümkündür. Hastalığın ilerleyici seyri ile geleneksel yöntemlerin pratikte hiçbir etkisi yoktur. Hasta zaman kaybeder ve patoloji kontrolsüz bir şekilde gelişir. Oldukça ciddi bir hastalığa karşı bu tutum, sonuçlarla doludur - tümör kötü huylu hale gelebilir.
Tiroid kistinin sonuçları, teşhis edilen hastalığın türü ve tedavinin sonuçlarıyla güçlü bir şekilde ilişkilidir. İyi huylu bir süreç tespit edilirse, vakaların% 100'ünde prognoz olumludur. Sadece tam bir tedavi durumunda bile hastalığın tekrarlaması mümkün olduğundan takip muayenelerinin yapılması gerektiğini dikkate almanız gerekir.
Kaynakça
- Tiroid bezinin restorasyonu - Ushakov A.V. - Hasta Rehberi
- Tiroid bezinin hastalıkları - Valdina E.A. - Pratik rehber
- Tiroid hastalıkları. - Moskova: Makine Mühendisliği, 2007. - 432 s.
- Tiroid hastalıkları. Hatasız tedavi. - M .: AST, Sova, VKT, 2007. - 128 s.
- Henry, M. Kronenberg Tiroid bezi hastalıkları / Henry M. Kronenberg ve ark. - M.: Reed Elsiver, 2010. - 392 s.
⚕️Melikhova Olga Aleksandrovna - endokrinolog, 2 yıllık deneyim.
Endokrin sistemi hastalıklarının önlenmesi, teşhisi ve tedavisi ile ilgilenir: tiroid bezi, pankreas, adrenal bezler, hipofiz bezi, gonadlar, paratiroid bezleri, timus bezi vb.
Günümüzde tiroid bezi hastalık sıklığı açısından diyabetten sonra ikinci sırada yer almaktadır. Üstelik patolojilerinde de artış var. Bu özellikle kural olarak iyot eksikliğinin, zayıf ekolojinin vb. mevcut olduğu büyük sanayi merkezlerinde hissedilir.
Kadınlarda nodülasyon 4-8 kat daha sık görülür, bunun nedeni sık hormonal değişikliklerdir. Ancak 55 yaş üstü yaşlı hastalar nodül oluşumuna en duyarlı olanlardır.
En yaygın nedenler şunlardır:
- iyot eksikliği, selenyum eksikliği; kötü ekoloji; tiroid bezinin oldukça duyarlı olduğu radyasyon kaynaklarıyla çalışmak;
- yeme bozuklukları;
- stres;
- iltihaplanma, yaralanmalar, tümörler şeklinde bezin patolojileri;
- kronik enfeksiyonlar;
- kalıtsal yatkınlık;
- hipotermi ve aşırı ısınma;
- aşırı güneşlenme;
- kafaya radyasyon tedavisi;
- psikostres;
- boya ve vernik üretiminde çalışmak;
- solventler, ağır metaller vb. ile
Düğüm ve kist oluşumu
Bazı patolojik nedenlerden dolayı bazı tiroid hücreleri artan miktarlarda kolloid üretmeye başlar. Kolloid, bezin foliküllerini dolduran ve hormonlarının prototipini (tiroglobulin proteini) içeren viskoz bir sıvıdır.
Aynı zamanda folikül esnemeye ve büyümeye başlar, bezin bu kısmı büyümeye başlar ancak bezin kendisi değişmez. Bir düğüm, bezin belirli bir bölgesinde böyle dengesiz bir artıştır; bunlar bezin kendi dokularından oluşan yuvarlak oluşumlardır.

Kolloidin kana çıkışı bozulursa, folikülde birikir ve sıvı içerikli bir boşluk oluşur - bir kist. Kistik oluşum sıklıkla mikrohemorajiler, distrofi ve bezin hiperplazisi ile ortaya çıkar. Hem düğüm hem de kist yoğun bir kabuğa sahiptir - bir kapsül.
Düğüm oluşum türleri
Tiroid bezinin tüm neoplazmaları seyirlerine göre iyi huylu ve kötü huylu olarak ayrılır; miktara göre tek (tek) ve çoklu olarak. Yaygın guatrda olduğu gibi tek düğümler birden fazla küçük düğümden daha tehlikelidir.
Hormonların aktivitesine göre: toksik ve sakin, toksik değildir. Düğümlerin görünümü yaşla birlikte artar. İyi huylu düğümler vakaların %95'ini oluşturur. Bu, içinizde düğümler keşfedildiğinde hemen ölüme hazırlanmanıza gerek olmadığını gösterir. Nodüllerin yapısına göre kistik (sıvı), katı ve karışık olarak ayrılırlar:
- kistik bileşen ≤%10'u kaplıyorsa katı bir düğümdür;
- % 11 ila 50 arasında ise - çoğunlukla katı;
- ağırlıklı olarak kistik - kistik bileşen% 51 ila 90 arasında yer alır;
- tamamen kistik – kistisite %90'ın üzerindeyse, gerçekten kistik düğümler nadirdir; onlar her zaman iyi niyetlidirler.
Kist ne kadar büyük olursa o kadar yumuşak olur. Bu yankısız bir oluşumdur. Katı ve ağırlıklı olarak katı olanlar daha yaygındır.
Tiroid bezinin kistik-katı oluşumu
Bu kapsüllenmiş bir boşluktur ve bezin kendi hücreleriyle doludur; içinde sıvı ortam yoktur. Vakaların %90'ında bu oluşum da iyi huyludur. Ancak vakanın ihmal edilmesi ve herhangi bir tedavi yapılmaması durumunda böyle bir oluşum çoğu zaman prognoz açısından tehlikeli hale gelir.
Bu durumda tümör kötü huylu bir tümöre dönüşmez. Bu %10'a en başından itibaren malignite tanısı konulur. Katı kistik düğümün yapısı, dejenerasyon veya kanama alanlarıyla birlikte yankısızlık bölgeleriyle temsil edilir.
Kistler farklı loblarda, isthmusta veya her iki tarafta lokalize olabilir. Bilateral tutulum nadirdir. Sağ taraftaki kist büyüktür, daha sık görülür ve morfoloji olarak daha karmaşıktır.
Sol lobun kisti daha az yaygındır, yapısı daha küçüktür ve daha basittir. Kıstak kistleri özellikle tehlikelidir çünkü maligniteye diğerlerine göre daha yatkındırlar. Kompartman sendromunu diğerlerine göre daha erken verir.
İçeriğine göre kolloid kist diğerlerine göre daha sık görülür; foliküler; kistadenom ve kanser.
- Tiroid bezinin kolloid kisti, toksik olmayan nodüler guatrın bir sonucudur. Düğümlerin düzgün büyümesiyle yaygın bir guatr meydana gelir. Kolloid kistler tedavi edilmeden sadece gözlem gerektirir.
- Foliküler kist veya foliküler adenom - burada kolloidli boşluk yoktur. Yapı, bir kapsül ile yoğundur.
- Katı düğüm - tamamen epitel dokusundan oluşur. Karışık katı-kistik oluşum çözülmez veya küçülmez. Çoğu zaman kanla doludur. Diğerlerine göre kansere dönüşme olasılığı daha yüksek olan bu tümörlerdir. Sağ taraftaki kistler, şişkin gözler ve belirgin sinirlilik ile karakterize edilir. Erken evrelerde semptom görülmez.
- Kistadenom - dolaşım bozuklukları nedeniyle mevcut düğümler kiste dönüşür. Bu nedenle düğümün dokusu nekrotik hale gelir. Burası bir boşluğun ortaya çıktığı yer. Bu dönüşüm vakaların %35'inde görülür. Bu durumda fonksiyonda azalma olur ve hipotiroidi gelişir.

- Kistik olanlar en güvenli ve tedavisi en kolay olanlardır. Sadece büyüyemezler, aynı zamanda küçülüp yok olabilirler. Ancak doktorlar hala güvenliği belirlemek için hastayı TAB'ye yönlendiriyor.
- Katı olanlar ihmal edildiğinde tehlikelidir; neredeyse her zaman kötü huyludurlar. Kabukları serttir, şekil ve büyüklükleri değişmez, kaybolmazlar. İçlerinde doku parçaları bulunur ve sıvı bileşen içermezler. Onlarca cm boyuta ulaşabilirler.
- Tiroid bezinin kistik-katı oluşumu (tiroid nodülü + kist) - her yaşta ortaya çıkabilir; Hem doku hem de sıvı içerir.
- Katı - boyut anlamına gelmez, içerik anlamına gelir; vurgu ilk hecededir.
Kistin patogenezi
3 aşamada gerçekleşir: İlk olarak sıvının çıkışı bozulur; kolloid birikimi meydana gelir; folikülün duvarları gerilir ve kist büyür.
Kistlerin kendisi bezin işleyişini bozmaz, diğer hastalıklar nedeniyle bozulur.
Tiroid nodüllerinin gelişiminin belirtileri
Varlıklarının ilk aşamalarında tiroid bezindeki nodüller ve kistler hiçbir şekilde kendini göstermez. Yüzeyleri pürüzsüzdür, elastiktir ve parmaklarınızın altında yuvarlanır. Komşu dokular değişmez.
Hasta, düğümün boyutu 3 cm'ye çıktığında doktorları ziyaret etmeye başlar ve konservatif tedavi fırsatı çoktan kaçırılmıştır.
Daha sonra kompartman sendromu kendini göstermeye başlar. Buna şunlar dahildir: nefes almada zorluk, lokal ağrı, yutma güçlüğü, şişlik ve boğaz ağrısı, boğuk ses.
Süreç kötü huylu olduğunda lenf düğümleri büyür. Hiperfonksiyonlu toksik düğüm ile semptomlar şunlardır: duygusal dengesizlik, ekzoftalmi, taşikardi, ısıya karşı toleranssızlık, ajitasyon, uykusuzluk.
Kistik-solid düğümün belirtileri
Yutma güçlüğü yaşamak; yürürken nefes darlığı; ses kısıklığı; acı gerekli değildir. Her iki lobda da bu tür düğümlerin ortaya çıkması eşit derecede muhtemeldir; genellikle boyutları küçüktür - 1 cm'ye kadar. Ancak nadiren de olsa büyük hacimler meydana gelebilir.
Kist ve düğüm komplikasyonları
Kistler iltihaplanabilir ve iltihaplanabilir. Daha sonra ateş, ağrı, lenfadenit, irin vb. İle birlikte iltihaplanma ve zehirlenmenin tüm karakteristik belirtileri ortaya çıkar. Malignite başka ama en korkunç komplikasyondur.
Teşhis önlemleri

Aşağıdaki teşhis yöntemleri gereklidir:
- Tiroid bezinin ultrasonu tiroid hastalıklarının teşhisinde ana yöntemdir. Mevcut lezyonun boyutu ve yapısı belirlenir.
- FNA, neoplazmların iyi huylu ve kötü huylu olup olmadığının belirlenmesine yardımcı olur. Biyopsi materyali histolojiye gönderilir. Kist içeriğinin delinmesi ve aspire edilmesinden sonra vakaların yarısında duvarlarının çöktüğü ve sıvı birikmesinin durduğu kaydedildi. Çok küçük oluşumlarda İİA yapmak zordur, dolayısıyla ek araştırma yöntemleri de vardır.
- Hormonlar için kan testi - T3, T4 ve TSH.
Sintigrafi, teknesyum ve iyotun radyoaktif izotopları kullanılarak gerçekleştirilen tiroid bezinin taranmasıdır. Yöntem, düğümdeki ve sağlıklı dokudaki hormon üretim düzeyini belirler. Sintigrafi yöntemine göre tüm düğümler izotop biriktirme yeteneğine göre 3 gruba ayrılır. Gerçek şu ki, düğümün dokularında (TU) ve komşu sağlıklı dokuda (HT) izotop birikimi gözlemlenebilir:
- Sıcak düğüm – TU=ZT. Düğüm çalışıyor.
- Sıcak düğüm - TU, ZT'den daha büyüktür - düğüm özerk olarak çalışır.
- Soğuk düğüm - TU yalnızca sağlıklı dokuda dağıtılır. Düğüm izotoplara tepki vermez. 10 düğümden biri her zaman kanserdir. Bilgisayarlı tomografi – düğümün büyüklüğünün ve malignitesinin açıklığa kavuşturulması.
Ek teşhis yöntemleri:
- Laringoskopi – gırtlak ve ses telleri değerlendirilir.
- Bronkoskopi veya floroskopi - trakeayı inceler.
- Pnömografi – akciğer dokusunda nodül filizlenmesinin varlığını belirler. Aynı amaçla yemek borusunun anjiyografisi ve floroskopisi de yapılır.
Tedavi prensipleri
Tiroid nodülleri ve kistlerinin çapı 10 mm'den küçükse sadece takip gerekir. Düğümler ve kistler küçükse ve genel sağlıkta herhangi bir rahatsızlık yoksa doktor semptomatik tedaviler yazacaktır. TSH aylık olarak izlenir, üç ayda bir ultrason yapılır ve bir ay ilaç aldıktan sonra tiroid bezine karşı antikor seviyesi belirlenir.

Kistin boyutu 10 cm'den büyükse delinir; oluşumun iyi huylu olması, iltihaplanması ve nüksetmesi durumunda tekrarlanan bir delme yapılır, sıvı emilir ve sklerozan (96 derecelik alkol) uygulanır.
Tiroid kisti iltihaplanırsa tedavi antibakteriyel olacaktır. Tümör kompresyon sendromu veya malignite ile birlikte büyürse cerrahi olarak çıkarılması endikedir. Bu aynı zamanda kist boşaldıktan sonra hızla tekrar sıvı kazandığında da belirtilir (bir haftadan az).
Bir düğüm veya kistin kalsifikasyonu olduğunda da ameliyat gereklidir. Bu durumlarda kalsiyum tuzları tirositlerin ölümüne ve dejenerasyonuna katkıda bulunur.
Ameliyatın bir başka endikasyonu da kistin sklerozu sonrası komplikasyonların ortaya çıkabilmesidir; oluşumun hacmi büyüktür ve kozmetik bir kusur yaratır.
Ameliyat sırasında tiroid bezinin etkilenen lobu çıkarılır (hemistrumektomi) ve bezin işlevselliği korunur.
Eğer bezin tamamı etkilenmişse subtotal çıkarma işlemi gerçekleştirilir. Bezin büyük bir kısmı kaybolur ve hastanın ömür boyu hormon replasman tedavisi alması gerekir.
Ayrıca ameliyat sırasında paratiroid bezlerinin de alınması nedeniyle kalsiyum takviyesi alınması zorunlu hale gelir.
Operasyon sırasında çıkarılan doku histoloji açısından incelenir. Kanser durumunda operasyon radikal hale gelir; Yağ dokusu içeren tüm bölgesel lenf düğümleri de çıkarılır - total strumektomi.
Kistik-katı oluşumlarda tedavi daha karmaşıktır çünkü delinme kistin sıvı kısmını çıkarabilir, ancak doku içeriği kalır ve nüksetmeye neden olur. Bu nedenle düğümün 10 mm'den büyük olması durumunda lezyon tamamen ortadan kaldırılır.
Prognoz ve önleme
İyi huylu bir kist ile nüksetmeler olsa bile mutlak iyileşme mümkündür. Orta derecede kötü huylu, metastazsız bir süreçle 10 kişiden 7-8'i iyileşiyor.
Kötü huylu bir tümör komşu dokulara büyüdüğünde ve metastaz yaptığında prognoz olumsuzdur.
Düğümlerin ortaya çıkmasını önlemek için diyet yeterli miktarda vitamin ve mineralle dengelenmelidir.
İyot eksikliğinden bahsediyorsak, vücuda günlük alımı normu içermelidir. Ayrıca boynunuz açık şekilde güneşte yürümekten kaçınmalısınız; boyun bölgesi için fizyoterapi; ışınlama.
Konjenital anomaliler elbette bundan kaybolmayacaktır, ancak sağlıklı bir insanda büyüme riski önemli ölçüde daha düşük olacaktır.
Kistik-solid nodül de çoğunlukla başarıyla tedavi edilir. Tedavi türü düğümün boyutuna göre belirlenir. 1 cm'ye kadar olan nodüller tabletlerle tedavi edilir. Daha büyük değişiklikler için, düğümün delinmesi ve ardından rezeksiyonu gerçekleştirilir.
Kistik-solid düğümlerin sayısı 2-3 yıldan sonra artabilir. Veya daha önce orada olmadıkları bir yerde görünebilirler. Bu gibi durumlar özel bir yaklaşım ve çözüm gerektirir.
Eğer oluşum iyi huyluysa, düğümün işlevini eski haline getirmek önemli bir görev haline gelir. Fonksiyon normal ise sadece gözlem yapılır. Diğer durumlarda L-tiroksin reçete edilir. Tiroid bezinin işleyişini düzeltmeden düğümler yeniden ortaya çıkabilir. Sonuçta, düğümler aslında telafi edici bir reaksiyondur - hormon eksikliğine yanıt olarak bez dokusunun uyarlanabilir bir yeniden yapılanması.
Böbrek tümörlerinin çoğu pratikte rastlantısal bulgular olarak karşımıza çıkmakta, bunların bir kısmı böbrek hücreli karsinomdur. Tanının amacı iyi huylu ve kötü huylu böbrek tümörlerini ayırt etmektir, ancak çoğu durumda bu mümkün değildir.
Bu makalede benign ve malign böbrek tümörlerinin karakteristik radyolojik bulguları tartışılmaktadır.
Böbrek oluşumunu tespit etmek için analiz algoritması:
- Kistik oluşumu belirleyip belirleyemiyor musunuz?
- bu oluşum kistik değilse, anjiyomiyolipomla daha tutarlı olan makroskopik yağ kalıntılarının olup olmadığını belirleyin.
- Çeşitli klinik belirtileri olan hastalarda kalp krizi veya enfeksiyon gibi görünen böbrek kanserini dışlayın.
- Lenfoma veya metastatik böbrek hastalığını dışlayın. Böbreklere metastaz (%1'den az) ve lenfomada böbrek hasarı (%0,3) nadirdir ve hastalığın tamamen yayıldığını gösterir.
Çoğu zaman, bu algoritmayı uyguladıktan sonra kesin bir tanıya varamayacağınız, ancak ayırıcı serinin ilk sırasında renal hücreli karsinomun olduğu gerçeğiyle karşı karşıya kalacaksınız.
Daha sonra BT ve MR görüntülerini değerlendirin ve düşük dereceli bir tümör ve yüksek dereceli renal hücreli karsinomun belirtilerini bu gruptan ayırarak neyin iyi huylu bir böbrek kitlesiyle ve neyin kötü huylu bir böbrek kitlesiyle daha tutarlı olduğu sorusunu yanıtlayın.

Kontrastsız BT'de hiperdens oluşum.
Doğal (kontrastsız) BT görüntüsünde yoğunluğu 70HU'dan yüksek olan oluşum hemorajik kisttir. Hemorajik kistler 70HU'dan daha düşük yoğunluğa da sahip olabilir ancak bu durumda oluşumların kontrast sonrası görüntülerde izlenmesi gerekir. Kontrast sonrası görüntülerde kontrastlanma yoksa oluşumun kistik kökeni doğrulanır.
Yağ kapanımları.
Böbrek oluşumunda makroskobik olarak 20HU yoğunlukta yağ bulunması, anjiyomiyolipomun açık bir işaretidir. İnce kesitler yoğunluk çalışmaları için daha iyidir. Ne yazık ki anjiomyolipomların %5'i makroskobik yağ içermez. Bu anjiyomiyolipomların BT görünümü renal hücreli karsinomdan ayırt edilemez. İşin garibi, bazı durumlarda böbrek hücreli karsinom da yağ içerir. Böbrek kitlesine yağ ve kalsifikasyonlar da eklendiğinde ayırıcı tanıda renal hücreli karsinom düşünülmelidir.
Şüpheli kazanç
Radyasyon sertliğinin artmasının bir sonucu olarak kistteki 10-20HU yalancı kontrastlanmanın şüpheli artışı. Bu vakalarda MR ayırıcı tanıda mükemmel bir yöntemdir. Şüpheli gelişme aynı zamanda düşük kontrastlanma gösteren ve berrak hücreli karsinomdan daha az agresif bir tümör olan papiller renal hücreli karsinomun da karakteristiğidir.
Homojen takviye
Doğal filmlerde homojen kontrastlanma ve zayıflama (>40 HU), düşük yağlı anjiyomiyolipomun daha karakteristik özelliğidir, ancak renal hücreli karsinom da dışlanamaz.
Güçlü kazanç
Berrak hücreli karsinomda, az yağlı anjiyomiyolipomlarda ve onkositomalarda güçlü bir iyileşme görülür. Berrak hücreli karsinom, düşük yağ içeriğine sahip onkositoma ve anjiyomiyolipomadan daha sık görülür, bu nedenle özellikle oluşumun heterojen ve büyük boyutlu olduğu durumlarda karsinom tanısı daha sık konur.
Böbrek kitleleri için MR
T1 ağırlıklı görüntülerde hiperintens sinyal genellikle hemorajik kistlerde veya protein içerikli kistlerde ve ayrıca makroskobik hücre dışı yağ içeren anjiyomiyolipomlarda görüntülenir.
Yağ hücrenin içindeyse, T1 görüntülerde hiperintens sinyal olmayacak, faz dışı görüntülerde sinyal azalacaktır; bu, anjiyomiyolipom için tipik değildir, ancak berrak hücreli renal hücreli karsinom için daha tipiktir.
MRI, belirlemede BT'den daha duyarlıdır. kistik oluşum ve BT'de yalancı kontrastlanma tespit edilirse farklılaşma için MR endikedir.
T2'de hipointens sinyal daha çok papiller böbrek karsinomunun ve daha az oranda da düşük yağlı anjiolipomun karakteristiğidir.
T2'de hiperintens bir sinyal berrak hücreli karsinomun karakteristiğidir, ancak belirti spesifik değildir çünkü benzer değişiklikler onkositomalarda da meydana gelir.
MRI görüntülerine dayanarak, sürecin iyi huylu ve kötü huylu olduğunu kesin olarak söylemek, BT görüntülerine dayanarak olduğu kadar zordur.

Formasyonun boyutu ve şekli.
Katı böbrek oluşumlarını değerlendirmenin bir diğer yolu da oluşumun formunu değerlendirmektir. Katı oluşumlar küresel ve fasulye şeklindeki oluşumlara ayrılır.
Top şeklindeki oluşumlar böbreğin en sık görülen oluşumlarıdır. Bu oluşumlar genellikle geniştir ve organın dış hatlarını deforme eder. Küresel oluşumların tipik temsilcileri onkositoma ve renal hücreli karsinomdur.
Fasulye şeklindeki oluşumlar böbreğin konturunu deforme etmez ve organın parankimine “gömülüdür”.
Fasulye şeklindeki lezyonların tespit edilmesi daha zordur ve genellikle kontrast olmadan BT'de görüntülenemez.
Küresel ve fasulye şeklindeki oluşumların ayırıcı tanısında birçok tuzak bulunduğunu lütfen unutmayın.

Fasulye şeklindeki oluşumlar.
Fasulye şeklindeki lezyonların radyolojik bulguları genellikle spesifik değildir. Şekilde sunulan oluşumların benzerliğine dikkat ederseniz bu fenomen fark edilir. Ayırıcı tanı genellikle klinik verilere ve buna bağlı olarak görüntüleme verilerine dayanır.
Yaşlı bir hastada böbreği infiltre eden merkezdeki oluşum böbreğin transizyonel hücreli karsinomuna karşılık gelir. İçinde hilal şeklinde septum bulunan genç bir hastada merkezi olarak infiltre olmuş böbrek kitlesi medüller böbrek karsinomu ile daha uyumludur. Lenfadenopati ile birlikte böbreğin multifokal ve iki taraflı veya yaygın oluşumları ve diğer organların patolojik sürece dahil edilmesi lenfomanın karakteristiğidir.
Multifokal ve iki taraflı böbrek lezyonları, özellikle metastaz olmak üzere malign tümörlerin karakteristiğidir. Bir enfeksiyonun klinik tablosuna sahip hastalarda elbette ilk önce piyelonefritten şüphelenilmelidir. Böbrek enfarktüsü, böbreğin kama şeklinde bir lezyonu ile karakterizedir.

Eğitim boyutu.
Tümör boyutu, tümör farklılaşmasının histolojik değerlendirmesiyle birlikte tümör malignitesinin en önemli göstergesidir.
Metastaz riski tümörün boyutuna bağlıdır.
Tümör boyutu 3 cm'den küçükse metastaz riski yok denecek kadar azdır.
Çoğu böbrek tümörünün boyutu genellikle 4 cm'den küçüktür. Bu tümörlerin çoğu, az farklılaşmış renal hücreli karsinom, ağrısız kötü huylu veya iyi huylu tümörlerdir.
Cerrahi olarak çıkarılan, boyutları 1 ile 2 cm arasında değişen oluşumların %56'sı iyi huyluydu. 6 ila 7 cm arasındaki oluşumların %13'ü sadece iyi huyludur.
Böbrek hücreli karsinom. Böbreğin berrak hücreli karsinomu.
Böbrek hücreli karsinom tipik bir küresel lezyondur. Böbrek hücreli karsinom, üriner sistem patolojisine bağlı olmayan şikayetlerle başvuran hastalarda saptanan rastgele bir bulgudur.
Zirve görülme sıklığı 60-70 yıldır. Böbrek hücreli karsinom, Hippel-Lindau sendromu, tüberoz skleroz ve Birt-Hogg-Dubet gibi kalıtsal sendromlarla ilişkilidir.
Renal hücreli karsinomun en sık görülen alt tipi berrak hücreli renal karsinom olup, bunu papiller ve kromofob renal hücreli karsinom takip etmektedir. Medüller ve kistik multiloküler renal hücreli karsinom oldukça nadirdir.

Şeffaf hücreli karsinom.
Berrak hücreli böbrek kanseri, böbrek kanserlerinin %70'ini oluşturur.
Bu tümör genellikle büyüktür ve böbrek korteksinden büyür. Berrak hücreli karsinom, nekroz, kanama, kalsifikasyon veya kist içindeki oluşumlardan kaynaklanan, heterojen içeriğe sahip hipervasküler bir lezyondur. Nadir durumlarda böbrek hücreli karsinom hücre dışı yağ içerir; bu nedenle yağ ve kalsifikasyon içeren bir lezyon böbrek hücreli karsinom olarak değerlendirilmelidir.

Berrak hücreli karsinomun karakteristik bir özelliği kortikomedüller fazda belirgin bir artıştır.
Her ne kadar formasyon küçük olduğunda ve renal kortekste lokalize olduğunda zorluklar ortaya çıksa da, bu da iyi bir kontrasttır.
Bu nedenle, bu tür lokalizasyon ve büyüklükteki oluşumların nefrografik aşaması, değerlendirme için en önemli aşamadır, çünkü parankim, aşağıdaki resimlerde açıkça görülebileceği üzere tümörden daha homojen ve daha güçlü bir kontrast oluşturur.
MRI'da berrak hücreli karsinom, T1'de hipointens, T2'de hiperintens lezyon olarak görüntülenir. Kural olarak, renal hücreli karsinomda hücre dışı yağ bulunmaz, bu da onu anjiyomiyolipomdan ayırır. Berrak hücreli karsinom vakalarının %80'inde hücre içi yağ bulunmasına rağmen, bu durum, faz içi görüntülerle karşılaştırıldığında T1 karşı fazdaki sinyalde bir azalmaya yol açar. Bu durumlarda, yağın hücre dışı olduğu sonucuna varılmamalıdır ki bu, anjiyomiyolipom için daha tipiktir. Von-Hippel-Lindau hastalığı, sıklıkla multifokal ve iki taraflı olan berrak hücreli böbrek karsinomunun gelişimi ile ilişkilidir. Berrak hücreli karsinomlu hastaların 5 yıllık hayatta kalma oranı vardır; bu, papiller ve kromofob karsinomlu hastalara göre daha kötü bir prognozdur.

Tüm berrak hücreli karsinomların yaklaşık %5'i, sızıntılı bir büyüme düzenine sahiptir. Bunun tüm renal hücreli karsinomların sadece küçük bir kısmı olmasına rağmen, sızıntılı bir büyüme tipine sahip farklı bir fasulye şeklindeki böbrek oluşumları serisini oluştururken bunları unutmamalıyız. İnfiltratif renal hücreli karsinomlar agresif ve hipervaskülerdir, böbreğin iç yapısını değiştirir ancak dış hatlarını değiştirmez ve pelvisteki değişiklikler böbreğin transizyonel hücreli karsinomuna benzerdir.

Papiller renal hücreli karsinom
Papiller renal hücreli karsinom, tüm renal hücreli karsinom vakalarının %10-15'inde görülür. Bu oluşumlar sıklıkla homojen ve hipovasküler olduğundan kistlere benzerler. Kontrastlı berrak hücreli karsinomun aksine, kontrast öncesi ve sonrası tümör yoğunluğundaki fark sadece 10-20HU'dur. Büyük papiller renal hücreli karsinomlar heterojen olabilir ve kanama, nekroz ve kalsifikasyonlarla sonuçlanabilir.
MR'da bu oluşumlar T1'de izo-hipointens sinyal, T2'de ise hipointens sinyal verir. Makroskobik yağ kapanımları kalsifikasyonlarda daha sık görülür.
Lezyonlar genellikle iki taraflı ve multifokaldir ve diğer renal hücreli karsinomlarla karşılaştırıldığında çok daha yaygındır. 5 yıllık hayatta kalma oranı %80-90'dır.

Kromofob renal hücreli karsinom
Kromofob tipi RCC'nin renal hücreli karsinomlarının %5'i.
Bu katı, keskin bir şekilde sınırlı ve bazen loblu bir oluşumdur.
Bu oluşum, merkezde radyal yapıya sahip bir septum veya desenin görüntülenmesi nedeniyle onkositoma benzer bir yapıya sahiptir, bu nedenle onkositomdan histoloji ile ayırt edilmesi zor olsa da, görselleştirme ile onkositomdan ayırt edilemez.
Bunun tersine, kromofob böbrek hücreli karsinom genellikle homojendir ve berrak hücreli böbrek karsinomundan daha az yoğundur.
Kromofob SCC'nin prognozu papiller SCC'ye benzer ve vakaların %80-90'ında 5 yıllık sağ kalıma eşittir.

Birt-Hogg-Dubé sendromu, FLCN genindeki bir mutasyonun neden olduğu ve iyi huylu kıl folikülü tümörlerinin (fibrofoliküller), akciğerlerdeki kistlerin ve böbrek kanseri riskinin artmasıyla (kromofob böbrek) ortaya çıkan nadir otozomal dominant bir genetik hastalıktır. karsinom) ve kolon kanseri.

Renal hücreli karsinomun evrelemesi.
Renal hücreli karsinom renal fasya ve adrenal bezlere, renal vene ve vena kavaya yayılabilir.
Ameliyat planlanırken cerrahın, vena kava alt kısmında trombüs olup olmadığını bilmesi önemlidir. Bu, trombüsün diyaframın üzerine çıktığı durumlarda önemlidir, bu durumda göğüs cerrahı ile birlikte manipülasyonların planlanması gerekir.

Aşağıda evre T4 böbrek hücreli karsinomu olan bir hasta görülmektedir.





Ven trombozu
Koronal MR, alt vena kavaya uzanan tümör trombozunu gösterir. Bu durumda göğüs cerrahının yardımına ihtiyacınız olacaktır.

Metastazlar
Renal hücreli karsinomlu hastaların %25'inde metastaz vardır.
Tipik yerler akciğerler, karaciğer, lenf düğümleri ve kemiklerdir.
Daha az görülen yerler arasında pankreas, adrenal bezler, kontralateral böbrek, ince bağırsağın mezenterisi, karın duvarı ve beyin bulunur.

Resim pankreasta metastazı olan bir hastayı göstermektedir.
Anjiyomiyolipom
Renal anjiyomiyolipom, yağ ve düz kas dokusunun yanı sıra epitel hücreleri ve kan damarlarından oluşan mezenkimal tümörler grubuna ait olan böbreğin en sık görülen iyi huylu katı tümörüdür. BT ve MR'da anjiyomiyolipomun ana özelliği makroskobik yağın dahil edilmesidir. BT'de anjiyomiyolipom, belirgin konturlu, heterojen yapılı, böbrek korteksinde lokalize olan ve 20HU veya daha az yağ kapanımları içeren bir oluşum olarak görüntülenir. Anjiyolipomda kalsifikasyon ve nekroz son derece nadirdir. Kitledeki kalsifikasyonlarla birlikte yağ varlığı renal hücreli karsinomu düşündürmelidir. Formasyonun damarları ve kas bileşeni genellikle kontrastlıdır.

Çoklu anjiyomiyolipom
Tipik olarak anjiyomiyolipom, klinik olarak kendini göstermeyen ve çoğunlukla tesadüfi bir bulgu olan, tek taraflı küçük bir oluşumdur.
Vakaların %10-20'sinde anjiyomiyolipomlar multipl ve iki taraflıdır; bu durum tüberoz sklerozlu hastalarda daha sık görülür.

Anjiyomiyolipoma kanama.
Anjiyomiyolipomda kanama eğilimi, klinik olarak akut ağrı ile kendini gösteren çok sayıda patolojik damarla açıklanmaktadır. Lezyonun boyutu arttıkça kanama riski de artar.

Kanamayı durdurmak için embolizasyon yapıldı.

Preemptif embolizasyon önerilir tümörler için daha fazla 4 cm, eşit tümörü klinik olarak kendini göstermeyen hastalar. Sol böbreğin genişlemiş damarlarına dikkat edin.

Anjiyomiyolipomların %5'inde BT'de yağ görülmez. Organdaki kanama nedeniyle yağ bulmak zordur veya oluşum minimum miktarda yağ içerir. MRI'da makroskobik yağ, yağ baskılanmış görüntülerde düşük sinyal üretir. Mikroskobik veya hücre içi yağ, T1 faz içi görüntülerle karşılaştırıldığında T1 zıt fazdaki sinyalde bir azalma ile kendini gösterir; bu, yalnızca anjiyomiyolipoma için değil, aynı zamanda berrak hücreli karsinom için de spesifiktir. Renal hücreli karsinomda yağ genellikle hücre içidir ve bu nedenle BT'de görülmesi pek olası değildir.
Onkositoma
Onkositoma ikinci en sık görülen iyi huylu tuz tabanı böbrek oluşumu. Tüm katı böbrek tümörlerinin %3-7'si onkositomalardır.
Onkositoma, net konturları olan bir tümördür, homojen kontrast sonrası gelişme ve orta kısmında renal hücreli karsinomun merkezi nekrozundan farklı olmayan bir septum ile karakterize edilir, bu nedenle onkositoma en sık çıkarılan iyi huylu böbrektir. tümör.

Onkositomada kalsifikasyonnadiren görselleştirildi.
Tümör genellikle tektir, çapı 2-12 cm'dir, ancak bazen çok odaklı ve iki taraflı.
Vakaların %10'undan azında onkositoma ve kromofob böbrek hücreli karsinom aynı anda meydana gelmek.

Geçiş hücreli karsinom
Ürotelyal karsinom olarak da bilinen geçiş hücreli karsinom (TCC), idrar yolunu kaplayan epitelyal hücrelerden kaynaklanır.
Böbreğin transizyonel hücreli karsinomunun en yaygın lokalizasyonu renal pelviste olup, renal pelviste fokal olarak intralüminal olarak büyüyen, az farklılaşmış ve yüzeysel bir tümördür.
Geçiş hücreli karsinomların yaklaşık %15'i daha agresif bir infiltre edici büyüme paternine sahiptir ve renal konturu değiştirmeden organın mimarisinde, komşu renal sinüste ve renal parankimde değişiklikleri teşvik eder.
TCC tipik fasulye şeklindeki bir oluşumdur.
Görülme sıklığı 60-70 yaş grubunda pik yapar ve erkeklerde kadınlara göre iki kat daha sık görülür.
Risk faktörleri arasında sigara içmek, kimyasal kanserojenler, siklofosfamid ve özellikle uzun süreli fenasetin kullanımıyla birlikte ağrı kesici ilaçların aşırı kullanımı yer alır. 
Geçiş hücreli karsinomun doğal BT'de tespit edilmesi zordur.
Nefrografik faz, normal renal parankimi ve transizyonel hücreli karsinom arasında ayrım yapmak için en uygun fazdır.
Boşaltım aşamasında, pelvisteki patolojik değişiklikler açıkça görselleştirilir: kapların genişlemesi, kabın tümör tarafından gerilmesi. Böbreğin geçiş hücreli karsinomu sıklıkla retroperitona doğru büyür ve ayrıca bölgesel lenf düğümlerine, akciğerlere ve kemiklere metastaz yapar.
Transizyonel hücreli karsinom, nüks oranı yüksek olan ve bu nedenle dikkatli takip gerektiren bir tümördür. Geçiş hücreli karsinom için yayılma riski olduğundan perkütan biyopsi önerilmez.
Lenfoma
Böbrek, lenfoma, özellikle Hodgkin dışı lenfoma için en yaygın ekstranodal bölgedir. Birincil yerleşim yeri olan böbrekler son derece nadiren etkilenir.
Renal lenfoma, çok sayıda zayıf kontrastlı oluşumlar olarak görüntülenir, ancak aynı zamanda böbreklere ve/veya böbrekleri çevreleyen yumuşak dokulara doğru büyüyen retroperitoneal bir tümör olarak da görüntülenir.
Nefromegali, çoğunlukla Burkitt lenfomada (B lenfositlerden kaynaklanan ve lenfatik sistemin dışına yayılma eğiliminde olan, çok yüksek dereceli bir Hodgkin olmayan lenfoma) bulunan böbrek interstisyumuna yaygın infiltrasyonun sonucudur.

Resimde B hücreli lenfomalı bir hastada iki taraflı böbrek tutulumu ve kemik tutulumu gösterilmektedir.
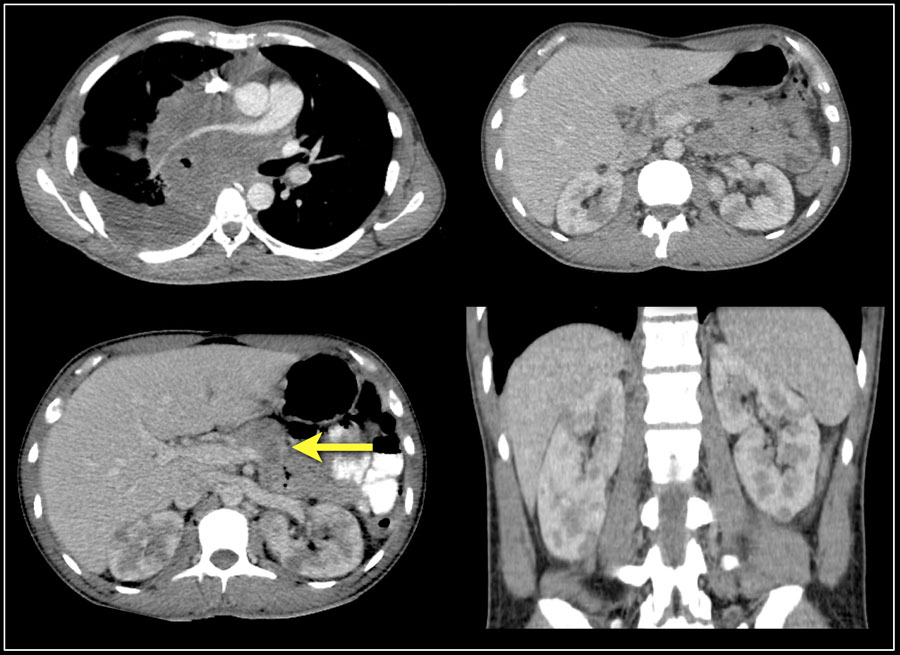
Burada mediasten, pankreas (ok) ve her iki böbrekte yerleşmiş lenfomalı başka bir hasta var.
Lenfomalı bir hastada her iki böbreğin yaygın genişlemesi.
PET-CT'yi görüntülemeye devam edin.

PET-BT yaygın böbrek hasarını ve periaortik lenf düğümlerinin tutulumunu gösteriyor (oklar).

Metastaz
Aşağıdaki primer tümörler çoğunlukla böbreklere metastaz yapar: akciğer, meme, gastrointestinal sistem ve melanom tümörleri. Yukarıdaki tümörler genellikle geç aşamalarda böbreklere metastaz yapar. Çoğunlukla böbreklere metastaz tek bir oluşum olarak görüntülenir ve bunu renal hücreli karsinomdan ayırmak zordur. Bu durumlarda perkütan biyopsi imdadımıza yetişiyor.

Renal metastazlar genellikle küçük, iki taraflı multifokal lezyonlardır ve sızıntılı büyüme paternine sahiptir. Lezyonlar orta derecede kontrastlanma gösterir ve normal böbrek parankiminden çok daha büyüktür. Metastazlar melanomda ve bazen meme kanserinde de "hipervasküler" olabilir.
Hastanın görüntüsünde birçok böbrek metastazı görülüyor.

Sol böbrek toplardamarındaki tümör trombüsüne dikkat edin.
Akciğer kanseri olan bir hasta sunulmaktadır.
Sol böbreğe metastaz ve lenf düğümlerine çok sayıda metastaz (oklar).
Öykü olmasaydı lenf nodlarına metastaz yapan renal hücreli karsinomdan ayırt etmek zor olurdu.

Enfeksiyon
Görüntülemede piyelonefrit veya böbrek apsesinin görüntüsü tümörünkine benzer, bu nedenle öykü, muayene ve diğer klinik verilerin sonuçları radyoloğun doğru tanıyı koymasına yardımcı olur. Sunulan olguda her iki böbrekte de hipodens oluşumlar görülmektedir. Tanı yalnızca görüntü verilerine dayanıyorsa, aşağıdaki ayırıcı seri kendini gösterir: piyelonefrit, lenfoma veya metastaz.
Bu hasta yan ağrısı şikayeti ve idrar yollarında iltihabi lezyon öyküsü ile başvurdu; hastanın kanser öyküsü de negatif olduğundan piyelonefrit tanısı konuldu.
4 ay sonraki BT taraması normal böbrekleri gösteriyor. İlk görüntüde patolojik tablo multifokal piyelonefrite aittir.

Böbrek apsesi akut piyelonefritin bir komplikasyonudur. Bu hastalarda tipik olarak ateş, ağrı ve idrar yolu enfeksiyonu öyküsü vardır.
BT'de apse, spesifik olmayan homojen hipodens bir oluşum veya kistik oluşumların bir kompleksi olarak görüntülenir.

Böbrek apsesi, perinefrik dokudaki çimlenmeyle eşit olmayan bir kontrast oluşturan kalınlaşmış duvarlı bir oluşum olarak da görüntülenebilir.
Atipik klinik tablo ve perinefrik dokuya invazyonlu kistik kompleks oluşumu olan hastalarda ayırıcı listeye renal hücreli karsinom dahil edilmelidir.

Bu hasta tipik olarak sağ yan ağrısı ve idrar yolu enfeksiyonu ile uyumlu laboratuvar değişiklikleri ile başvurdu.
Ultrason görüntüsü, sıvı katılımına karşılık gelen hiperekoik bir katılımla hipoekoik bir odağı görselleştirir.
Tanı apsedir.

Ksantogranülomatöz piyelonefrit.
Ksantogranülomatöz piyelonefrit (XP), granülomatöz doku oluşumu ile böbrekte pürülan-yıkıcı ve proliferatif süreçleri içeren agresif bir interstisyel nefrit şeklidir. Genellikle patoloji, kabın ilave dilatasyonuna yol açan ürolitiyazis ile ilişkilidir. Bu gibi durumlarda, böbrek sıklıkla diffüz olarak, daha az sıklıkla segmental olarak genişler.

Tüm ksantogranülomatöz piyelonefrit vakalarında genişlemiş böbrekler mevcuttur ve makroskopik incelemede yağ kapanımları ortaya çıkar. Aşağıda başka bir ksantogranülomatöz piyelonefrit vakası bulunmaktadır. Hastanın sağ böbreğinde tahribat, çok sayıda taş ve fibröz ve yağ dokusunun çoğalması var. Bu CT taraması liposarkoma çok benzer.

Kalp krizi
Böbrek enfarktüsü genellikle tromboembolizmin bir sonucu olarak ortaya çıkar.
Yaygın klinik belirtiler akut yan ağrısı ve hematüridir.
Akut dönemde BT'de atrofinin geç evresine karşılık gelen zayıf kontrastlı kama şeklinde bir alan görüntülenir.
Böbrek tamamen iskemik olduğunda, organın boyutu büyümüş ve kontrastı zayıf olarak görüntülenir. Her ne kadar böbreğe kollateraller yoluyla kan temini nedeniyle organın dış çevresi boyunca zayıf kontrast mümkün olsa da. Bu olguya jant semptomu denir.

Başka bir böbrek enfarktüsü vakası sunulmaktadır.

Çoklu sistemik embolizasyon sonucu böbrek ve dalak enfarktüsü geçiren hasta.

Böbrekleri incelerken karşılaşılan tuzaklar
Sözde Kazanç.
Kontrast sonrasında psödo kontrastlanma gözlenebilir, bu da renal kitleleri değerlendirirken karşılaşılan tuzaklardan biridir. Daha önce de belirtildiği gibi, doğal ve kontrast sonrası görüntüler arasındaki oluşumun yoğunluk farkı 20HU'ya kadar çıkmaktadır ve bu, artan radyasyon sertliğinin etkisi nedeniyle kist olarak algılanabilmektedir. Aşağıda BT'de yalancı kontrastlanma bulunan bir böbrek kitlesi vakası görülmektedir, ancak MR'da bu kitle bir kistin tüm belirtilerini taşımaktadır.

Deve kamburu
Bertini'nin hiperplastik kolonları parankimden çıkıntı yapabilir ve ultrason, nativ BT görüntüleri ve nefrografik faz böbrek tümörü şüphesini artırır.
Kortikomedüller aşamada bu şüpheler çürütülebilir. Aşağıda ultrason ve CT taramasında bir deve kamburluğu vakası görülmektedir.

Başka bir vaka sunulmuştur: Nefrografik fazdaki BT görüntülerinde bunun bir tümör olduğuna dair kanıtlar vardır, ancak kortikomedüller fazda bunun bir psödotümör olduğu açıkça ortaya çıkar. 
BT protokolü
- Arteriyel faz. Yağ kalıntılarının, kalsifikasyonların, kanamaların, protein açısından zengin sıvı birikiminin tespiti.
- Nefrografik aşama. Kontrast artışı olan oluşumlarda hipervaskülarizasyonun tespiti. Tümörün psödotümörden ayrımı.
- Kortikomedüller faz. Kanser ve trombozun tespiti.
- Boşaltım aşaması. Böbreğin geçiş hücreli karsinomunun ek farklılaşması.
BT için tercih edilen yöntemdir böbrek değerlendirmesi kütle ve aynı zamanda sahne sahneleme.
Çalışma protokolü en azından oluşmalıdır itibaren arteriyel ve nefrojenik aşamalar.
Enjeksiyondan 25-40 saniye sonra kortikomedüller fazın kesinlikle uygulanması tavsiye edilir. Bu aşamada, bir tümörü psödotümörden ayırt etmenin yanı sıra kontrast geliştirmenin oluşum üzerindeki etkisini değerlendirmek uygundur. Aşağıdaki görüntü, tümörün medüller bölgede yer almasına rağmen çevre parankimi ile benzer zayıflamaya sahip olduğunu göstermektedir. 
Bu nedenle nefrografik fazın (intravenöz kontrast uygulamasından 100 saniye sonra) bir tümörün tanımlanmasında en bilgilendirici aşama olduğuna inanılmaktadır. Ayrıca bu aşamada anjiyogenezi değerlendirmek ve tümör trombüsünü tanımlamak mümkündür.
Boşaltım aşaması (intravenöz kontrast uygulamasından 8 dakika sonra) toplama sistemi, üreterler ve mesanenin değerlendirilmesi için mükemmeldir.
Ayırıcı tanının böbreğin geçiş hücreli karsinomu olduğu durumlar dışında, böbrek korteksinin oluşması durumunda boşaltım fazından vazgeçilebilir.
Kullanılmış Kitaplar.
- Radyoloji Asistanı
- Katı Böbrek Kitleleri: Sayılar Bize Ne Anlatıyor AJR 2014; 202:1196-1206Erişkinlerde Katı Böbrek Kitlesinin Değerlendirilmesine Yönelik Basitleştirilmiş Görüntüleme Yaklaşımı, Ray Dyer, MD, David J. DiSantis, MD Bruce L. McClennan, MD.
Radyoloji: Cilt 247: Sayı 2-Mayıs 2008




