Ciężkie zwężenie. Stenoza aortalna jest poważną chorobą wymagającą szybkiej diagnostyki i leczenia.
Istnieją trzy główne postacie zwężenia aorty:
- zastawka (wrodzona lub nabyta);
- podzastawkowy (wrodzony lub nabyty);
- nadzastawkowe (wrodzone).
Może wystąpić zwężenie zastawki jamy ustnej aorty wrodzony I nabyty.
Przyczynami nabytego zwężenia aorty są:
- reumatyczne uszkodzenie płatków zastawki (najczęstsza przyczyna);
- miażdżyca aorty;
- infekcyjne zapalenie wsierdzia i niektóre inne;
- pierwotne zmiany zwyrodnieniowe zastawek z późniejszym zwapnieniem.
W przypadku reumatycznego zapalenia wsierdzia płatki zastawki zrastają się, stają się gęstsze i sztywniejsze, co jest przyczyną zwężenia otworu zastawki.
Często obserwuje się zwapnienie (zwapnienie) zastawki aortalnej, co dodatkowo zmniejsza ruchomość zastawek i zwęża pierścień zastawki.
Podobne zmiany obserwuje się w infekcyjnym zapaleniu wsierdzia i niektórych innych chorobach prowadzących do powstania zwężenia aorty ( reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy itp.)
Miażdżycy aorty towarzyszy ciężkie stwardnienie, procesy zwyrodnieniowe, zwapnienie i sztywność płatków oraz włóknistego pierścienia zastawki, co również prowadzi do trudności w odpływie krwi z LV.
Czasami u osób starszych i starczych tak zwane pierwotne zmiany zwyrodnieniowe zastawki z późniejszym zwapnieniem są identyfikowane jako przyczyna zwężenia aorty, zwanego „idiopatycznym zwapnieniem ujścia aorty”. Jednak tę postać zwężenia, której niezależność jest wątpliwa, bardzo trudno odróżnić od zwapnienia zastawki aortalnej, która rozwinęła się na tle procesu miażdżycowego lub reumatycznego w zastawce.
Wreszcie wrodzone zwężenie zastawki aortalnej wiąże się z nieprawidłowościami w rozwoju płatków zastawki, takimi jak tworzenie dwupłatkowej zastawki aortalnej. W późniejszych stadiach rozwoju choroby do wrodzonych zaburzeń budowy zastawki aortalnej dołącza się także ciężkie zwapnienie, które przyczynia się do jeszcze większego zwężenia otworu aorty.
Tak więc na pewnym etapie rozwoju choroby u pacjentów ze zwężeniem aorty dowolnego pochodzenia wykrywa się wyraźne zwapnienie i deformację zastawki aortalnej, co nie zawsze pozwala nam z całą pewnością mówić o etiologii tej wady (reumatyzm , miażdżyca, wada wrodzona).
Należy jednak pamiętać, że reumatyczne zwężenie ujścia aorty w wielu przypadkach łączy się z reumatycznym uszkodzeniem zastawki mitralnej lub ciężką niedomykalnością zastawki aortalnej.
W przypadku zwężenia aorty, które rozwija się w starszym wieku na tle miażdżycy aorty lub pierwotnych zmian zwyrodnieniowych płatków zastawki z jej zwapnieniem, niedrożność zastawki jest mniej wyraźna i zwykle nie towarzyszą jej istotne zaburzenia hemodynamiczne.
Zwężenie zastawki aortalnej
- Niezależnie od etiologii zwężenia aorty, na pewnym etapie powstawania wady dochodzi do wyraźnego zwapnienia zastawki aortalnej, co często dodatkowo zwiększa niedrożność zastawki i utrudnia diagnostykę różnicową.
- Reumatyczne zwężenie ujścia aorty najczęściej łączy się z reumatycznym uszkodzeniem zastawki mitralnej lub ciężką niedomykalnością zastawki aortalnej.
- W przypadku zwężenia aorty, które rozwija się w starszym wieku na tle miażdżycy aorty lub pierwotnych zmian zwyrodnieniowych płatków zastawki z jej zwapnieniem, niedrożność zastawki jest mniej wyraźna i zwykle nie towarzyszą jej istotne zaburzenia hemodynamiczne.
Zmiany hemodynamiczne
Obraz kliniczny stenozy aortalnej wynika z charakterystycznych zaburzeń hemodynamicznych, jakie towarzyszą tej wadzie.
W przypadku zwężenia aorty przepływ krwi z lewej komory do aorty jest utrudniony, w wyniku czego znacznie wzrasta gradient ciśnienia skurczowego pomiędzy jamą lewej komory a aortą. Zwykle przekracza 20 mm Hg. Art., a czasami osiąga 100 mm Hg. Sztuka. i więcej.
W wyniku tego obciążenia ciśnieniowego zwiększa się funkcja lewej komory i następuje jej przerost, który zależy od stopnia zwężenia otworu aorty. Tak więc, jeśli normalny obszar otworu aorty wynosi około 3 cm2, wówczas jego zmniejszenie o połowę powoduje wyraźne zaburzenie hemodynamiczne.
Szczególnie poważne naruszenia występują, gdy powierzchnia otworu zmniejsza się do 0,5 cm?. Ciśnienie końcoworozkurczowe może pozostać w normie lub nieznacznie wzrosnąć (do 10-12 mm Hg) z powodu upośledzonej relaksacji lewej komory, co wiąże się z ciężkim przerostem. Ze względu na większe możliwości kompensacyjne przerośniętej lewej komory, pojemność minutowa serca przez długi czas pozostaje prawidłowa, chociaż podczas wysiłku wzrasta w mniejszym stopniu niż u osób zdrowych.
Gdy pojawiają się objawy dekompensacji, obserwuje się wyraźniejszy wzrost ciśnienia końcoworozkurczowego i poszerzenie lewej komory.
1. Koncentryczny przerost lewej komory
Zwężenie ujścia aorty i utrudnienie odpływu krwi z LV (tj. pojawienie się tzw. „trzeciej bariery” na drodze przepływu krwi) prowadzi do istotnego wzrostu gradientu ciśnienia skurczowego pomiędzy LV a aortą, który może osiągnąć 50 mm Hg. Sztuka. i więcej.
W rezultacie gwałtownie wzrasta ciśnienie skurczowe LV i napięcie śródmiąższowe. Znaczący i długotrwały wzrost obciążenia następczego prowadzi do rozwoju wyraźnego koncentrycznego przerostu mięśnia LV. W tym przypadku jama komorowa nie zwiększa się.
Przez długi czas (do 15–20 lat) wada pozostaje w pełni skompensowana: pomimo dużego gradientu ciśnienia przerośnięta LV zapewnia prawidłowy rzut serca i ciśnienie krwi (przynajmniej w spoczynku). Sprzyja temu także bradykardia i kompensacyjne wydłużenie skurczu LV, charakterystyczne dla zwężenia aorty.
2. Dysfunkcja rozkurczowa
Pomimo zachowania przez długi czas prawidłowej kurczliwości mięśnia sercowego i funkcji skurczowej LV, wyraźnemu przerostowi mięśnia sercowego towarzyszy dysfunkcja rozkurczowa LV, która występuje przede wszystkim na skutek upośledzenia podatności masy mięśniowej komór i zahamowania procesu aktywnej relaksacji mięśnia LV .
Zaburzeniu napełniania rozkurczowego komory towarzyszy wzrost EDP LV i ciśnienia napełniania. W efekcie następuje redystrybucja rozkurczowego przepływu krwi na korzyść lewego przedsionka, co nasila jego skurcze. Znacząco wzrasta udział przedsionka w tworzeniu objętości wyrzutowej. Jest to zasadniczo drugi ważny mechanizm kompensacyjny pozwalający na utrzymanie prawidłowego rzutu serca. Jeśli z jakiegoś powodu przedsionek „wypadnie” ze skurczu (na przykład z migotaniem przedsionków), następuje gwałtowne pogorszenie stanu pacjentów ze zwężeniem aorty.
Natomiast upośledzeniu funkcji rozkurczowej LV w naturalny sposób towarzyszy wzrost ciśnienia w lewym przedsionku, a także w żyłach krążenia płucnego. W tych warunkach wpływ jakichkolwiek niekorzystnych czynników (aktywność fizyczna, podwyższone ciśnienie krwi u pacjentów ze współistniejącym nadciśnieniem tętniczym, występowanie migotania przedsionków itp.) może prowadzić do zauważalnego wzrostu zastoju w płucach i pojawienia się klinicznych objawów choroby niewydolność lewej komory, w tym przypadku postać rozkurczowa.
3. Naprawiono objętość skoku
Pomimo tego, że pojemność minutowa serca u pacjentów ze zwężeniem zastawki aortalnej pozostaje przez długi czas niezmieniona, jej wzrost podczas wysiłku fizycznego jest zauważalnie zmniejszony. Tłumaczy się to głównie istnieniem „trzeciej bariery” na drodze przepływu krwi - niedrożności pierścienia zastawki aortalnej.
Niezdolność LV do odpowiedniego zwiększenia objętości wyrzutowej podczas wysiłku (stała objętość wyrzutowa) wyjaśnia częste występowanie u pacjentów ze zwężeniem zastawki aortalnej objawów zaburzenia perfuzji mózgowej (zawroty głowy, omdlenia), charakterystycznych dla tych pacjentów już na etapie kompensacji wada. Zaburzeniu perfuzji narządów i tkanek obwodowych sprzyjają reakcje naczyniowe zwężające naczynia, spowodowane m.in. aktywacją SAS, RAAS oraz czynników śródbłonkowych zwężających naczynia.
4. Zaburzenia perfuzji wieńcowej
Zaburzenia perfuzji wieńcowej w zwężeniu aorty występują dość wcześnie. Są one spowodowane następującymi czynnikami:
Ciężki przerost mięśnia sercowego LV i względna przewaga masy mięśniowej nad liczbą naczyń włosowatych (względna niewydolność wieńcowa);
Zwiększenie EDP w przerośniętej LV i odpowiednio zmniejszenie gradientu rozkurczowego między aortą a komorą, pod wpływem którego następuje przepływ krwi wieńcowej podczas rozkurczu;
Ucisk naczyń podwsierdziowych przez przerośnięty mięsień LV.
Zatem nawet przy braku towarzyszącego miażdżycowego zwężenia tętnic wieńcowych u pacjentów ze zwężeniem aorty w naturalny sposób wykazują objawy niewydolności wieńcowej na długo przed rozwojem dekompensacji serca.
5. Dekompensacja serca
Dekompensacja serca rozwija się zwykle w późnych stadiach choroby, gdy zmniejsza się kurczliwość przerośniętego mięśnia LV, zmniejsza się wartość EF i SV, następuje znaczne poszerzenie LV (poszerzenie miogenne) i gwałtowny wzrost ciśnienia końcoworozkurczowego w nim, tj. Występuje dysfunkcja skurczowa LV. Jednocześnie wzrasta ciśnienie w lewym przedsionku i żyłach krążenia płucnego i rozwija się obraz niewydolności lewej komory.
Czasami u pacjentów z ciężką niewydolnością lewej komory ze znacznym rozszerzeniem LV i włóknistego pierścienia zastawki dwupłatkowej rozwija się względna niedomykalność zastawki mitralnej („mitralizacja” choroby aorty), która dodatkowo nasila objawy zastoju krwi w płucach.
Wreszcie, jeśli śmierć nie nastąpi w ciągu 2–3 lat od wystąpienia niewydolności lewej komory, wysokie ciśnienie w tętnicy płucnej może prowadzić do rozwoju przerostu kompensacyjnego prawej komory, a następnie do jej niewydolności, choć zmiany te na ogół nie są widoczne. typowe dla pacjentów ze zwężeniem aorty. Z reguły mogą pojawić się w końcowym stadium rozwoju choroby, szczególnie w przypadku „mitralizacji” choroby aorty.
Objawy kliniczne
Pacjenci ze zwężeniem aorty przez długi czas nie odczuwają zauważalnego dyskomfortu, co świadczy o całkowitym wyrównaniu wady.
Objawy kliniczne zwężenia zastawki aortalnej
- Stenoza aortalna przez długi czas przebiega bezobjawowo.
- Przy znacznym zwężeniu ujścia zastawki najbardziej typowymi dolegliwościami są te spowodowane obecnością stałej objętości wyrzutowej, względną niewydolnością wieńcową i niewydolnością lewej komory:
- Dolegliwości związane z pojawieniem się objawów niewydolności prawej komory (obrzęk, uczucie ciężkości w prawym podżebrzu itp.) są stosunkowo rzadkie u pacjentów z izolowanym zwężeniem ujścia aorty i występują przy znacznym nadciśnieniu płucnym, w tym wywołanym kombinacją zwężenie i wady zastawki mitralnej.
Zawroty głowy, omdlenia podczas wysiłku lub gwałtowne zmiany pozycji ciała;
Zmęczenie, osłabienie podczas aktywności fizycznej;
Ataki typowej dławicy piersiowej;
Duszność podczas wysiłku, a następnie w spoczynku;
W ciężkich przypadkach - ataki uduszenia (astma sercowa lub obrzęk płuc).
Uskarżanie się
Pierwsze dolegliwości pojawiają się zwykle, gdy ujście aorty zwęża się do około 50% jej światła. Początkowo (na etapie kompensacji) skargi pacjentów odzwierciedlają oznaki ustalonego rzutu serca i względnej niewydolności wieńcowej. Pacjenci ze zwężeniem aorty charakteryzują się zawrotami głowy, nudnościami i stanami omdleń (omdlenia), które pojawiają się podczas wysiłku fizycznego lub szybkich zmian pozycji ciała. Objawy te tłumaczy się brakiem możliwości odpowiedniego zwiększenia rzutu serca podczas wysiłku i przejściową niewydolnością krążenia mózgowego.
Należy pamiętać, że czasami przyczyną omdleń może być nagłe wystąpienie zaburzeń przewodzenia AV (blok AV II i III stopnia), które na ogół są bardzo charakterystyczne dla pacjentów ze zwężeniem zastawki aortalnej.
Z biegiem czasu, na tle opisanych objawów klinicznych stałej objętości wyrzutowej, pojawia się szybkie zmęczenie i osłabienie podczas aktywności fizycznej (niewystarczająca perfuzja mięśni szkieletowych, w tym z powodu reakcji naczyniowych zwężających naczynia).
Typowe ataki dusznicy bolesnej lub spoczynku są bardzo typowe dla niektórych pacjentów ze zwężeniem aorty. Ból w okolicy serca pojawia się w okresie kompensacji wady na skutek względnej niewydolności wieńcowej, która pojawia się lub nasila podczas wysiłku fizycznego. Ból lokalizuje się zwykle za mostkiem (rzadko w koniuszku lub w 2–4 przestrzeni międzyżebrowej na lewo od mostka), promieniuje do lewego ramienia i barku i łagodzi go nitrogliceryna.
Duszność
Duszność jest bardzo częstą dolegliwością u pacjentów ze zwężeniem aorty. Początkowo ma charakter przerywany i pojawia się podczas wysiłku lub tachykardii dowolnego pochodzenia, wskazując głównie na obecność dysfunkcji rozkurczowej LV, prowadzącej do umiarkowanego wzrostu ciśnienia w lewym przedsionku i żyłach płucnych. Z biegiem czasu duszność staje się coraz bardziej uporczywa, pojawia się przy coraz mniejszym wysiłku fizycznym, a nawet w spoczynku, czasami przybierając charakter ortopnei. Wystąpienie napadów astmy (astma sercowa lub nawracający pęcherzykowy obrzęk płuc) z reguły wskazuje na dodanie zaburzeń w jej kurczliwości do dysfunkcji rozkurczowej lewej komory i wskazuje na wejście pacjenta w końcowy okres rozwoju choroby .
Obrzęk
Skargi dotyczące pojawienia się obrzęków nóg, uczucia ciężkości w prawym podżebrzu i innych objawów niewydolności prawej komory nie są zbyt typowe dla pacjentów z izolowanym zwężeniem ujścia aorty. Niewydolność prawej komory często rozwija się z wyraźnym zmniejszeniem kurczliwości LV, znacznym nadciśnieniem płucnym, a także z połączeniem zwężenia aorty i wad zastawki mitralnej (w tym „mitralizacji” choroby zastawki aortalnej).
Nagła śmierć sercowa występuje u 5–10% pacjentów ze zwężeniem zastawki aortalnej, głównie u pacjentów w podeszłym wieku i starczych z ciężką niedrożnością zastawki aortalnej.
Kontrola
W badaniu ogólnym zwraca się uwagę na charakterystyczną bladość skóry („bladość aorty”), spowodowaną zmniejszeniem rzutu serca i powstającą na tym tle tendencją naczyń obwodowych do odczynów zwężających naczynia.
Akrocyjanoza występuje w późniejszych stadiach choroby i zwykle nie jest tak wyraźny jak w przypadku wady mitralnej serca.
Obrzęk na nogach są wykrywane dość rzadko.
Palpacja i uderzenie serca
W etapy kompensacyjne Gdy dominuje wyraźny koncentryczny przerost mięśnia sercowego LV bez ekspansji jego jamy, obserwuje się gwałtownie wzmocniony skoncentrowany i lekko przesunięty impuls wierzchołkowy. Lokalizuje się zwykle w V przestrzeni międzyżebrowej, wzdłuż linii środkowo-obojczykowej. Granice względnego otępienia serca są praktycznie niezmienione. Czasami wykrywany jest „podwójny” impuls wierzchołkowy, spowodowany wzmożonym skurczem lewego przedsionka.
Należy jeszcze raz przypomnieć, że już w tym początkowym okresie choroby, umownie nazywanym etapem kompensacyjnym, pomimo braku poszerzenia lewej komory i zachowania funkcji pompującej (skurczowej) serca, u chorych mogą wystąpić pierwsze objawy kliniczne wada: zawroty głowy, omdlenia, dusznica bolesna, a nawet duszność. To ostatnie wynika z obecności ciężkiej dysfunkcji rozkurczowej LV.
W etapy dekompensacji, który charakteryzuje się nie tylko dysfunkcją rozkurczową, ale także zmniejszeniem kurczliwości mięśnia sercowego, obserwuje się poszerzenie jamy LV. Podczas badania palpacyjnego określa się wzmocniony impuls wierzchołkowy, zlokalizowany w przestrzeni międzyżebrowej V-VI na zewnątrz od lewej linii środkowo-obojczykowej. Lewa granica względnego otępienia serca przesuwa się w lewo. Przy wyraźnym poszerzeniu lewej komory projekcja otępienia serca na przednią ścianę klatki piersiowej przyjmuje postać „konfiguracji aorty” z uwydatnioną „talią” serca.
Ponadto, przy znacznym zwężeniu ujścia zastawki aortalnej i zachowanej funkcji LV u podstawy serca, drżenie skurczowe jest często określane przez badanie palpacyjne, spowodowane oscylacjami o niskiej częstotliwości powstającymi, gdy krew przepływa przez zwężony otwór zastawki. Drżenie skurczowe można również wykryć w wcięciu szyjnym i tętnicach szyjnych.
Osłuchiwanie serca
W typowych przypadkach zwężenie ujścia aorty charakteryzuje się szorstkim, intensywnym szmerem skurczowym w strefie osłuchowej aorty oraz różnymi zmianami w tonach II i I, najczęściej ich osłabieniem.
Podczas słuchania wykrywa się wyraźny szmer skurczowy, który słabnie w kierunku wierzchołka serca i wyraźnie rozciąga się na naczynia szyi; Drugi dźwięk na aorcie jest osłabiony.
W przypadku fonokardiografii, oprócz zmian opisanych powyżej, czasami udaje się zarejestrować dźwięk wyrzutowy aorty 0,04-0,08 s po pierwszym dźwięku. Lepiej rejestruje się na lewym brzegu mostka.
Czasami szmer skurczowy nabiera charakteru „odległego”. Taki odległy hałas może mieć różną intensywność od słyszalnego za pomocą fonendoskopu umieszczonego w niewielkiej odległości od ściany klatki piersiowej, do słyszalnego bez fonendoskopu w odległości kilku kroków od pacjenta.
Tętno tętnicze i ciśnienie krwi
W początkowej fazie choroby tętno i ciśnienie krwi praktycznie nie ulegają zmianie. Przy znacznym zwężeniu zastawki aortalnej puls staje się mały, niski i rzadki (pulsus parvus, tardus et rarus). Spowolnienie akcji serca jest rodzajem mechanizmu kompensacyjnego, który zapewnia pełniejsze wydalenie krwi przez zwężony otwór zastawki aortalnej.
W przypadku ciężkiego zwężenia aorty obserwuje się spadek skurczowego i tętna ciśnienia krwi, co odzwierciedla zmiany hemodynamiczne charakterystyczne dla wady (zmniejszenie rzutu serca).
Zmiany w innych narządach
Wilgotne rzężenia w płucach wskazują, że u pacjenta wystąpiła niewydolność lewokomorowa i zastój krwi w krążeniu płucnym. Powiększenie wątroby, a także inne objawy niewydolności prawej komory, są rzadkie w izolowanym zwężeniu aorty.
Diagnostyka instrumentalna
EKG
EKG może pozostać stałe przez długi czas. Później wykrywa się odchylenia osi elektrycznej serca w lewo i inne oznaki przerostu lewej komory: wzrost załamka R, zmniejszenie odcinka ST, zmianę załamka T w lewych odprowadzeniach przedsercowych.
W przypadku zwężenia aorty EKG wykazuje:
- Ciężkie objawy przerostu LV z jej przeciążeniem skurczowym (obniżenie odcinka RS-T i dwufazowe lub ujemne załamki T w lewych odprowadzeniach przedsercowych).
- W przypadku ciężkiego zwężenia aorty, szczególnie w przypadku „mitralizacji” ubytku, zwiększa się amplituda i czas trwania załamków P w lewych odprowadzeniach przedsercowych.
- Oznaki całkowitej lub niepełnej blokady lewej gałęzi pęczka Hisa (nie zawsze).
Badanie rentgenowskie

Przez długi czas w okresie kompensacji wady wielkość serca pozostaje prawie niezmieniona, co tłumaczy się brakiem zauważalnego poszerzenia LV.
Wraz z dekompensacją serca i rozwojem miogennego poszerzenia komory obserwuje się typowe radiologiczne oznaki jej ekspansji, w szczególności wydłużenie dolnego łuku lewego konturu serca.
Przy znacznym przesunięciu wierzchołka w lewo kąt między wiązką naczyniową a konturem LV staje się mniej rozwarty, a „talia” serca staje się bardziej uwydatniona. Ta konfiguracja serca nazywana jest „aortą”, ponieważ najwyraźniej objawia się wadami serca aorty (niewydolność zastawki aortalnej i zwężenie aorty w fazie dekompensacji).
Ponadto wyraźne zwężenie ujścia aorty często prowadzi do poststenotycznego poszerzenia aorty, co tłumaczy się znacznym wzrostem prędkości skurczowego przepływu krwi przez zwężony otwór aorty i wysokim ciśnieniem strumienia krwi na ścianę aorty .
Wreszcie, gdy krew zatrzymuje się w krążeniu płucnym, zdjęcia rentgenowskie ujawniają opisane powyżej objawy żylnego i tętniczego nadciśnienia płucnego.
Echokardiografia
Echokardiografia ujawnia pogrubienie płatków zastawki aortalnej z wieloma sygnałami echa z nich oraz zmniejszenie rozbieżności skurczowej płatków zastawki podczas skurczu.
Wykrywa się także przerost przegrody międzykomorowej i tylnej ściany lewej komory; Średnica końcoworozkurczowa jamy lewej komory przez długi czas pozostaje prawidłowa.
Cewnikowanie serca
Cewnikowanie lewego serca wykonuje się w celu przedoperacyjnej weryfikacji rozpoznania i bezpośredniego pomiaru gradientu ciśnień pomiędzy LV a aortą, który pośrednio charakteryzuje stopień zwężenia ujścia aorty:
Na lekkie zwężenie(powierzchnia otworu aorty od 1,3 cm2 do 2 cm2) gradient ciśnienia nie przekracza 30 mm Hg. Sztuka.;
Na umiarkowane zwężenie(powierzchnia ujścia aorty od 0,75 cm2 do 1,3 cm2) gradient ciśnienia waha się od 30 do 50 mm Hg. Sztuka.;
Na ciężkie zwężenie(powierzchnia otworu mniejsza niż 0,75 cm2) gradient ciśnienia przekracza 50–60 mmHg. Sztuka.
Diagnostyka i diagnostyka różnicowa
Aby rozpoznać tę wadę, duże znaczenie ma wykrycie szmeru skurczowego w drugiej, a czasami w pierwszej i trzeciej przestrzeni międzyżebrowej po prawej stronie, przy brzegu mostka. Szczególnie charakterystyczne jest drżenie skurczowe w tym samym obszarze, które nie zawsze jest wykrywane; Drugi dźwięk na aorcie jest osłabiony.
Czasami maksymalny szmer skurczowy określa się na koniuszku lub na lewym brzegu mostka, co wymaga diagnostyki różnicowej z niedomykalnością zastawki mitralnej, zwężeniem tętnicy płucnej i ubytkiem przegrody międzykomorowej. W takich przypadkach pomaga dokładne osłuchiwanie serca i rejestracja fonokardiogramu.
W przeciwieństwie do niedomykalności mitralnej, przy zwężeniu aorty pierwszy ton na koniuszku zostaje zachowany, a drugi na aorcie osłabiony. Szmer skurczowy ma na fonokardiogramie bardziej szorstką barwę i kształt rombu, w przeciwieństwie do szmeru zmniejszającego się w przypadku niedomykalności mitralnej. Podczas wdychania azotynu amylu zwiększa się szmer skurczowy aorty, a przy niedomykalności mitralnej zmniejsza się.
Dzięki fluoroskopii u pacjentów z chorobą mitralną możliwe jest wczesne wykrycie odchylenia przełyku na poziomie lewego przedsionka.
W przeciwieństwie do zwężenia tętnicy płucnej, w chorobie aorty drugi ton jest osłabiony w aorcie, a nie w tętnicy płucnej. W badaniu RTG stwierdza się dominujące powiększenie lewej komory, a nie prawej.
W przeciwieństwie do ubytku przegrody międzykomorowej, w przypadku zwężenia aorty szmer skurczowy jest kierowany do naczyń szyi; Drugi dźwięk na aorcie jest osłabiony.
Skurczowy szmer nad aortą można usłyszeć w innych chorobach: jej miażdżycy, rozszerzeniu spowodowanym nadciśnieniem lub kiłą, niedomykalności zastawki aortalnej. W takich przypadkach szmer skurczowy nie jest szorstki ani zgrzytający, jest zwykle krótszy i nie wykazuje wzmocnienia w środkowym skurczu, charakterystycznego dla zwężenia aorty; Drugi ton zostaje zachowany, a nawet wzmocniony.
Czasami trudno jest wykluczyć zwężenie zastawki aortalnej, gdy w tętnicach podobojczykowych i szyjnych stwierdza się szmer skurczowy ze względu na ich częściową niedrożność. W tym przypadku maksymalny hałas określa się w szyi lub w dole nadobojczykowym. Szmer nie zajmuje całego skurczu i może zniknąć po całkowitym zamknięciu tętnicy; Drugi ton nad aortą zostaje zachowany.
Duże trudności stwarza diagnostyka różnicowa zwężenia aorty ze zwężeniem mięśniowym i błoniastym podaortalnym. Podobnie jak w przypadku zwężenia zastawki aortalnej współistniejącej z innymi wadami serca, ogromne znaczenie ma badanie echokardiograficzne.
Rzadką przyczyną zwężenia aorty jest ochronoza. Podczas sekcji zwłok: płatki zastawki światowej są pogrubione u podstawy, występują czarne obszary, podstawa zastawki i pierścień włóknisty są zwapnione. Podobne zmiany w zastawkach aortalnych. W błonie wewnętrznej aorty znajdują się czarne plamy, w obszarze których znajdują się włókniste blaszki z miażdżycą i zwapnieniem. W lewej tętnicy szyjnej występuje tętniak. W stawach i chrząstkach żeber znajduje się czarna błona maziowa.
Alkaptonuria- choroba dziedziczna charakteryzująca się brakiem enzymu oksydazy kwasu homogentyzynowego, a w rezultacie naruszeniem metabolizmu tyrozyny z gromadzeniem się w tkance łącznej i wydalaniem z moczem produktu pośredniego metabolizmu tyrozyny - kwasu homogentyzynowego (HGA).
Nadmiar powstałego HGA jest wydalany z moczem, co nadaje mu ciemną barwę (w wyniku utlenienia HGA). Podobne zabarwienie moczu występuje po dodaniu do niego roztworów zasad azotanu srebra i innych, co może powodować fałszywie dodatnią reakcję na obecność cukru w moczu. Do drugiej lub trzeciej dekady życia jedynym objawem klinicznym alkoptonurii jest ciemne zabarwienie moczu i potu. Następnie, gdy HHA i jego polimery gromadzą się w tkance łącznej, następuje charakterystyczne czarno-niebieskie lub czarno-brązowe zabarwienie chrząstki, więzadeł i twardówki. Odkładanie się barwnika jest możliwe w nerkach, nadnerczach, tarczycy, oskrzelach, sercu (na zastawkach), mięśniu sercowym, naczyniach sercowych, śródbłonku naczyń.
Ciemne zabarwienie skóry w okolicy pach, pachwin (miejsce dużego nagromadzenia gruczołów potowych), uszu, dłoni i czubka nosa (w miejscach, gdzie tkanka chrzęstna pokryta jest cienką warstwą skóry) pierwszy raz. Nagromadzenie HHA w stawach, chrząstkach i więzadłach prowadzi do stopniowych zmian zwyrodnieniowych wraz z rozwojem ciężkiej patologii stawów, w tym ankylozy.
Wspólna patologia dołącza się od trzeciej lub czwartej dekady życia pacjentów. Uszkodzenie serca w alkaptonurii jest spowodowane zmianami zwyrodnieniowymi mięśnia sercowego, które mogą prowadzić do zaburzeń rytmu. HHA i jego polimery odkładają się na zastawkach serca, co prowadzi do dalszego zwapnienia i rozwoju zwapnionych wad serca. Przede wszystkim wpływa to na zastawkę aortalną, a następnie rozwija się niewydolność krążenia. Uszkodzenie nerek objawia się nefropatią, skazą kwasu moczowego i kamicą moczową.
Nie ma specyficznego leczenia alkaptonurii. Uważa się, że podawanie kwasu askorbinowego w dużych dawkach nie ogranicza powstawania HGA, lecz hamuje jego wiązanie z tkanką łączną. Cechą naszej obserwacji był rozwój (oprócz zwężenia aorty) ciężkiej niedomykalności zastawki mitralnej.
Prognoza
Rokowanie zależy od ciężkości zwężenia. Głównymi objawami istotnymi prognostycznie są bóle serca, omdlenia, objawy niewydolności lewej komory.
Oczekiwana długość życia po wystąpieniu tych objawów wynosi średnio 5 lat, w 5% wszystkich przypadków wynosi 10-20 lat.
Pojemność minutowa serca jest początkowo utrzymywana dzięki stopniowo rosnącemu gradientowi ciśnienia lewa komora-aorta. Wraz z rozwojem niewydolności przepływu wieńcowego LV szybko ulega przerostowi, dlatego u pacjentów rozwija się dławica piersiowa nawet przy braku współistniejącej choroby wieńcowej. Stała niedrożność odpływu LV ogranicza możliwość zwiększenia rzutu serca podczas wysiłku, co może skutkować niedociśnieniem wysiłkowym lub omdleniem. Ponadto, gdy LV nie jest już w stanie pokonać niedrożności drogi odpływu, rozwija się obrzęk płuc. W przeciwieństwie do zwężenia mitralnego, które rozwija się powoli, pacjenci z ZA zwykle nie zgłaszają żadnych dolegliwości przez wiele lat, ale ich stan szybko się pogarsza wraz z pojawieniem się objawów; śmierć następuje 3-5 lat po wystąpieniu objawów.
Jej głównymi przyczynami są reumatyzm, zwapnienie zastawek (typowe dla osób starszych) oraz wrodzona zastawka dwupłatkowa. Proces patologiczny prowadzi do zrośnięcia płatków i zmniejszenia obszaru otwarcia zastawki aortalnej. Jednak oprócz utrudnienia przepływu krwi z lewej komory do aorty, utworzonego przez płatki zastawki aortalnej, istnieją inne przeszkody.
- Zwężenie podzastawkowe (podaortalne) - przeszkodę w przepływie krwi tworzy przerost mięśnia sercowego drogi odpływu LV (wada ta zaliczana jest do grupy kardiopatii idiopatycznej - „idiopatyczna kardiopatia przerostowa”), a także wrodzone zwężenie podzastawkowe błony lub typu muskularnego. W wariancie błoniastym błona z wąskim otworem znajduje się bezpośrednio przed zastawkami, w wariancie drugim dochodzi do przerostu i zwężenia najwyższej części drogi odpływu LV.
- Zwężenie nadzastawkowe jest patologią wrodzoną: zwężeniem aorty lub błony z otworem znajdującym się nad zastawkami aorty, dystalnie od ujścia tętnic wieńcowych.
Zatem termin zwężenie zastawki aortalnej nie jest pełny i wymaga doprecyzowania: zwężenie zastawkowe, podzastawkowe i nadzastawkowe.
W praktyce klinicznej lekarz często zajmuje się problemem zwężenia zastawki aortalnej (ASV). Do końca lat 60. - początku lat 70. XX wieku. główną przyczyną rozwoju SAH był ARF. Jednak wraz z powszechnym leczeniem antybakteryjnym jego rola osłabła, ale nie straciła wiodącej pozycji, a odsetek przyczyn inwolucyjnych zaczął wzrastać. Spadek liczby nowych przypadków SAH oraz postęp w leczeniu chirurgicznym doprowadziły z jednej strony do zmniejszenia ogólnej liczby chorych na zwężenie zastawki aortalnej, a z drugiej strony do starzenia się pacjentów cierpiących na tę chorobę. tę chorobę. Starzenie się pacjentów wymaga uwzględnienia wyraźnych chorób współistniejących charakterystycznych dla tej grupy wiekowej, które pogarszają przebieg choroby podstawowej i zwiększają ryzyko zgonu. Zwężenie aorty stanowi 25-30% wszystkich nabytych wad serca, przy czym mężczyźni chorują 4 razy częściej. Według amerykańskiego rejestru usług ambulatoryjnych SAH dowolnego stopnia występuje u 1 na 85 dorosłych mieszkańców.
Leczenie zwężenia zastawki aortalnej zmieniło się radykalnie w 1960 roku. Wcześniej średnia długość życia pacjenta z SAH z klasycznymi objawami zwężenia zastawki: bólem w klatce piersiowej, omdleniami lub objawami CHF wynosiła 26 miesięcy. Ponadto zastosowane leczenie zachowawcze miało charakter objawowy i nie wpływało na przeżycie chorych. W 1960 roku wykonano pierwszą wymianę zastawki aortalnej, co zmieniło rokowanie i strategię leczenia nabytego zwężenia zastawki aortalnej.
Przez wiele lat lekarz nie posiadał całościowego zrozumienia hemodynamiki wewnątrzsercowej u pacjenta ze zwężeniem zastawki aortalnej, gdyż ze względu na zwężenie cewnikowanie wsteczne LV jest niemożliwe. We wczesnych latach 80. XX wieku, wraz z pojawieniem się echokardiografii dopplerowskiej, gradient ciśnienia na zastawce mierzono nieinwazyjnie. Monitorowanie tego wskaźnika w codziennej praktyce pozwala ocenić skuteczność leczenia. Podążając za D.E. D.E. Harken, jako pierwszy wszczepił sztuczną zastawkę aortalną, podejmował liczne próby stworzenia takiej sztucznej zastawki, która optymalnie koreluje hemodynamikę wewnątrzsercową ze zwężeniem zastawki aortalnej. I tak w 1969 roku stworzono zastawkę z osierdzia bydlęcego, a następnie pojawiły się doskonałe sztuczne zastawki St. Jude, Medtronic-Hall i Carbomedis. Zastawki te stanowią podstawę do wymiany zastawki aortalnej.
W ten sposób w ostatniej tercji XX wieku uzyskano pomysły dotyczące hemodynamiki wewnątrzsercowej, gradientu ciśnienia przezaortalnego, optymalnego kształtu sztucznej zastawki i strategii postępowania z pacjentem.
Stenoza aortalna u osób starszych
Częstotliwość: Jest to najczęstsza postać choroby zastawek u osób w podeszłym wieku.
Badanie fizyczne: Ze względu na dużą sztywność tętnic centralnych, może nie występować niskie ciśnienie tętna i wolno rosnące tętno.
Leczenie chirurgiczne: z powodzeniem stosowany u osób po 80. roku życia, jeśli nie współistnieją patologie, z nieznacznie zwiększoną śmiertelnością operacyjną. W przypadku wystąpienia dolegliwości (duszność, ataki dusznicy bolesnej) rokowanie bez leczenia operacyjnego jest niekorzystne.
Rodzaje wymiany zaworu: Zastawka biologiczna jest preferowana w stosunku do zastawki mechanicznej, ponieważ eliminuje potrzebę leczenia przeciwzakrzepowego, a trwałość zastawek biologicznych zwykle przekracza oczekiwaną długość życia pacjenta.
Przyczyny zwężenia zastawki aortalnej
Niemowlęta, dzieci, nastolatki
- Wrodzony ZA.
- Wrodzona podzastawkowa AS.
- Wrodzona nadzastawkowa AS.
Dorośli młodzi i w średnim wieku
- Zwapnienie i zwłóknienie wrodzonej dwupłatkowej zastawki aorty.
- Reumatyczny AS
Wiek średni i starość
- Starczy zwyrodnieniowy AS.
- Zwapniona zastawka dwupłatkowa.
- Reumatyczny AS
Czynniki etiologiczne: reumatyzm, miażdżyca, infekcyjne zapalenie wsierdzia. Wada pozostaje kompensowana przez długi czas, pacjenci nie skarżą się w tym czasie, dlatego obiektywne dane nabierają szczególnego znaczenia diagnostycznego, a przede wszystkim dane osłuchowe serca: do naczyń przeprowadza się szorstki szmer skurczowy z epicentrum na aorcie szyi, zajmuje prawie cały skurcz, nie zlewa się z tonami; Pierwszy ton jest osłabiony, a drugi ton jest często osłabiony.
Charakterystyczne zmiany tętna: mała amplituda, powolne. Skurczowe ciśnienie krwi jest obniżone.
Wraz z rozwojem dekompensacji ujawnia się przerost lewej komory, który można określić za pomocą perkusji - granice serca przesuwają się w lewo i w dół. Logicznie rzecz biorąc, serce ma konfigurację aorty (z wyraźną „talią”) z powodu powiększenia lewej komory.
Palpując serce, można wykryć drżenie skurczowe w drugiej przestrzeni międzyżebrowej po prawej stronie mostka, wzmożony impuls sercowy, przesunięty w dół i w lewo.
Zwężenie zastawki aortalnej u dorosłych jest spowodowane trzema głównymi przyczynami: reumatyzmem, zmianami zwyrodnieniowymi płatków zastawki i ich zwapnieniem oraz zmianami wrodzonymi. 80% wszystkich wad zastawki aortalnej ma charakter reumatyczny.
Zmiany zwyrodnieniowe i zwapnienia płatków zastawki są przyczyną zwężenia zastawki aortalnej u pacjentów w podeszłym wieku i główną przyczyną nowych przypadków zwężenia zastawki aortalnej w krajach rozwiniętych w ciągu ostatnich 10-15 lat. Proces zwyrodnienia i zwapnienia rozwija się zarówno na dwupłatkowej, jak i trójdzielnej zastawce aorty. Prospektywne obserwacje 646 pacjentów z wrodzoną dwupłatkową zastawką aortalną wykazały, że u 30% z nich doszło do zwapnienia guzków. Hemodynamicznie wyraźne zwężenie zastawki dwupłatkowej aorty pojawia się w piątej lub szóstej dekadzie życia.
Zmiany w płatkach zastawki wynikają z szkodliwego działania strumienia krwi podczas skurczu oraz nadmiernego napięcia płatka zastawki w fazie izowolemicznej lewej komory. Stopień naprężenia zaworu zależy od liczby skrzydełek zaworowych blokujących drogę odpływową. Jest ona znacznie mniejsza w przypadku trójdzielnej zastawki aortalnej niż w przypadku dwupłatkowej zastawki aortalnej.
Reumatyczne zwężenie aorty prowadzi do klinicznie istotnego zwężenia już od pierwszych lat życia. Jeśli pacjent dożyje 30 lat, retrospektywnie można stwierdzić, że najbardziej wyraźne zmiany zwyrodnieniowe zastawek rozwinęły się w 1. - 2. dekadzie życia. Częstość występowania zwężenia zastawki aortalnej u osób, które urodziły się z prawidłową zastawką trójdzielną aorty, nie miały ARF w dzieciństwie i dożyły ponad 70 lat, nie jest znana. Przyjmuje się, że zmiany zwyrodnieniowe zastawek i ich zwapnienie prowadzą do zwężenia u 30% takich pacjentów. Z reguły rozwija się w nich hemodynamicznie i klinicznie istotne zwężenie po 70 latach, co zbiega się z maksymalnym zwyrodnieniem płatków.
Niezależnie od przyczyny choroby zastawki aortalnej, zwyrodnienie i zwapnienie zawsze rozpoczynają się od podśródbłonkowego zgrubienia płatka zastawki aortalnej. Komórki gromadzą lipidy, a przestrzeń zewnątrzkomórkowa gromadzi wapń. W badaniu histologicznym u takich pacjentów stwierdza się komórki piankowate, co pozwala na porównanie miażdżycy naczyń ze zmianami zwyrodnieniowymi płatków zastawki aortalnej.
Najważniejszą cechą zmian reumatycznych zastawki aortalnej jest początkowe zaangażowanie w ten proces zastawki mitralnej, co ma znaczenie w diagnostyce różnicowej. Dlatego założenie o reumatycznym charakterze zmiany zastawki aortalnej bez uszkodzenia zastawki mitralnej jest błędne. W krajach rozwiniętych rola reumatyzmu znacznie spadła, np. w USA i innych krajach reumatyzm stanowi 10-30% wszystkich przypadków zwężenia zastawki aortalnej. W Federacji Rosyjskiej poziom ten jest wyższy.
Wrodzone postacie zwężenia podaortalnego i nazastawkowego rozpoznawane są w dzieciństwie i jednocześnie leczone. Ważne jest, aby nie przegapić optymalnego momentu interwencji chirurgicznej u młodzieży i dorosłych, którzy nie byli operowani w dzieciństwie. Niezwykle rzadko zdarza się, aby lekarz rozwiązał problemy diagnostyczne u tych pacjentów.
Ze względu na rozwój wady w macicy charakterystyczną cechą tej wady jest wyraźny przerost LV już od pierwszych lat życia i wysoki poziom EF. Zmiany te prowadzą do wysokiego ryzyka nagłej śmierci u pacjentów we wczesnym dzieciństwie. Obowiązkowa jest wczesna identyfikacja takich pacjentów i monitorowanie gradientu ciśnienia na zastawce aortalnej. Nawet przy bezobjawowym przebiegu choroby osiągnięcie gradientu ciśnienia na zastawce aortalnej >50 mm Hg. - wskazanie do operacyjnego leczenia wady.
Identyfikacja przyczyny uszkodzenia zastawki aortalnej jest ważną częścią diagnozy, pozwalającą na ocenę rokowania choroby i dokonanie świadomego wyboru taktyki leczenia. W wielu sytuacjach, zwłaszcza u pacjentów w podeszłym wieku, z nasilonym zwapnieniem i zmianami miażdżycowymi, pooperacyjne badanie histologiczne nie pozwala na jednoznaczne stwierdzenie. W kardiologii nie ma wyjaśnienia, dlaczego u niektórych osób starszych rozwijają się zmiany zwyrodnieniowe zastawek, a u innych nie. Jednak pomimo tych trudności przeważa proces zwyrodnienia i zwapnienia zastawek, co powoduje coraz większe przesunięcie początku choroby do starszych grup wiekowych.
Charakter etiologii zależy od wieku pacjenta. W wrodzonym AS niedrożność istnieje od urodzenia lub pojawia się w dzieciństwie. W przypadku dwupłatkowej zastawki aortalnej ciężka niedrożność może rozwijać się przez wiele lat, ponieważ zastawka ulega zwłóknieniu i zwapnieniu proporcjonalnie do wieku pacjenta. Zastawka aortalna jest drugą najczęściej zajętą zastawką w ostrej gorączce reumatycznej. U osób starszych strukturalnie prawidłowa zastawka aortalna trójdzielna może ulec zwłóknieniu i zwapnieniu w procesie histologicznie identycznym z miażdżycą, gdy dotknięta jest ściana naczynia. Zwężenie o wyrazie hemodynamicznym rozwija się powoli, objawy pojawiają się zwykle po 30-60 latach z etiologią reumatyczną, po 50-60 latach z dwupłatkową zastawką aortalną i po 60-70 latach ze zmianami zwyrodnieniowymi zwapniającymi prawidłowej zastawki trójdzielnej aorty.
Patofizjologia głównych objawów zwężenia zastawki aortalnej
Wraz z SAH i jego postępem powierzchnia ujścia zmniejsza się, co powoduje powstanie gradientu ciśnienia na zastawce aortalnej, który wzrasta proporcjonalnie do zmniejszania się pola ujścia. Zwiększenie gradientu ciśnień pozwala na utrzymanie rzutu serca na niezmienionym poziomie.
Dwukrotne zwężenie ujścia aorty prowadzi do nieznacznego wzrostu gradientu ciśnienia. Późniejsze zmniejszenie powierzchni kryzy o 30% prowadzi do proporcjonalnego wzrostu gradientu ciśnienia o 50%. Zaczynając od obszaru otworu<1,0 см 2 пропорциональное увеличение градиента давления исчезает, ему на смену приходит скачкообразный его рост. Средний прирост градиента давления в год составляет 7-10 мм рт.ст. Контроль градиента давления - составная часть стандарта ведения больного с аортальным стенозом. В повседневной практике встречают больных с высокой скоростью роста градиента давления >20 mmHg/rok. Nie ma kryteriów, które przewidywałyby wzrost gradientu ciśnienia. Konieczne jest nauczenie pacjenta kontrolowania objawów (ból, duszność, omdlenie itp.), Ponieważ wzrostowi gradientu zawsze towarzyszy pogorszenie stanu pacjenta.
Zdecydowana większość pacjentów kierowanych na operację ma obszar ujścia aorty<0,7 см2. Чем больше степень стеноза и градиент давления, тем выше давление в ЛЖ. Повышение давления в ЛЖ приводит к симметричной гипертрофии ЛЖ, которая позволит длительное время сохранять сердечный выброс без дилатации ЛЖ. Напряжение стенки миокарда прямо пропорционально создаваемому в ЛЖ давлению и радиусу ЛЖ и обратно пропорционально толщине стенки миокарда. Долгое время давление в ЛЖ растет пропорционально увеличению толщины миокарда, что позволяет сохранить напряжение, развиваемое миокардом, в нормальных пределах. Однако с течением времени гипертрофия приобретает размеры, когда адекватное кровоснабжение увеличенной массы миокарда невозможно. Это приводит к усилению напряжения в миокарде, его ишемии и запуску процесса ремоделирования сердца. Начинается дилатация ЛЖ.
Przerost LV prowadzi do zmniejszenia rezerwy wieńcowej na skutek wzrostu rozkurczowego ciśnienia napełniania LV oraz na skutek rozbieżności pomiędzy liczbą funkcjonujących naczyń włosowatych a zwiększoną masą LV. U pacjenta z przerostem lewej komory występuje rozbieżność pomiędzy zapotrzebowaniem a rzeczywistym dostarczaniem tlenu, co objawia się typowymi napadami dusznicy bolesnej. Zapotrzebowanie na tlen zależy przede wszystkim od napięcia mięśnia sercowego podczas jego skurczu i liczby skurczów serca. Napięcie mięśnia sercowego podczas skurczu z jego wyraźnym przerostem gwałtownie wzrasta z powodu zmniejszonej rezerwy wieńcowej. Zmniejsza się tolerancja pacjenta na aktywność fizyczną. Podczas wysiłku fizycznego ogólny opór naczyniowy zmniejsza się w wyniku otwarcia naczyń krwionośnych w mięśniach poprzecznie prążkowanych. W tej chwili nie obserwuje się kompensacyjnego wzrostu pojemności minutowej serca z powodu ciężkiego zwężenia ujścia aorty i zmienionego mięśnia sercowego. W tej sytuacji u pacjenta zmniejsza się ciśnienie krwi i mózgowy przepływ krwi i dochodzi do omdlenia. Należy pamiętać, że zaburzenia rytmu również prowadzą do omdleń, szczególnie u pacjentów w podeszłym wieku. Omdlenie jest charakterystycznym, ale stosunkowo rzadkim objawem zwężenia zastawki aortalnej.
Przerost mięśnia sercowego prowadzi do znacznego zwiększenia jego sztywności i wzrostu ciśnienia niezbędnego do rozkurczowego wypełnienia LV. Rozwija się dysfunkcja rozkurczowa. Z czasem wzrost ciśnienia rozkurczowego w LV prowadzi do wzrostu ciśnienia w lewym przedsionku i żyłach płucnych – bierne nadciśnienie płucne Cechą SAH jest brak wyraźnego przerostu prawej komory u pacjentów ze zwężeniem zastawki aortalnej. Przez cały okres postępu zwężenia aorty w mięśniu sercowym, oprócz przerostu, dochodzi do akumulacji kolagenu, co pogłębia dysfunkcję rozkurczową i przyczynia się do wzrostu ciśnienia w lewym przedsionku. Wraz ze wzrostem zwężenia aorty rozpoczyna się okres, w którym występuje odpowiednia pojemność minutowa serca nie jest już utrzymywany, co prowadzi do wzrostu obciążenia następczego w celu utrzymania centralnej hemodynamiki. Rozwija się dysfunkcja skurczowa. Połączenie dysfunkcji rozkurczowej i skurczowej prowadzi do niewydolności krążenia, co znacznie pogarsza rokowanie, zwiększając ryzyko zgonu
Ilość krwi przepływającej z lewej komory do aorty jest zawsze proporcjonalna do powierzchni ujścia aorty i prędkości przepływu krwi. Jeśli powierzchnia ujścia jest zmniejszona, należy zachować objętość krwi przepływu, prędkość musi wzrosnąć. Z kolei prędkość przepływu zależy od gradientu ciśnienia na zastawce aortalnej, który jest proporcjonalny do kwadratu prędkości. Oznacza to, że mięsień sercowy wykorzystuje mechanizm zachodu słońca, aby utrzymać i zwiększyć prędkość. Zatem, aby zwiększyć natężenie przepływu o 50%, konieczne jest zwiększenie ciśnienia 2,25 razy. Ten wzrost gradientu wymaga jeszcze większego wzrostu masy mięśniowej LV. W konsekwencji stały wzrost prędkości przepływu krwi i wielkość gradientu ciśnienia stwarzają wszystkie warunki do mechanicznego uszkodzenia listków i rozwoju IZW.
Zatem zaburzenia hemodynamiczne prowadzą do wystąpienia i progresji objawów klinicznych. Pojawienie się objawów klinicznych oznacza krótką oczekiwaną długość życia. Dotyczy to wyłącznie pacjentów nieoperowanych. W przypadku pojawienia się dławicy piersiowej (co trzeci pacjent ze zwężeniem zastawki aortalnej) 5. przeżywalność wynosi 50%, w przypadku omdlenia (co siódmy pacjent) 3-letnie przeżycie wynosi 50%; z objawami CHF (co drugi pacjent z SAH) 2-letnie przeżycie wynosi 50%.
Objawy i oznaki zwężenia zastawki aortalnej
- Łagodna i umiarkowana AS zwykle przebiega bezobjawowo.
- Duszność podczas wysiłku.
- Angina pectoris.
- Omdlenie podczas ćwiczeń.
- Nagła śmierć.
- Epizody ostrego obrzęku płuc.
Zwężenie zastawki aortalnej charakteryzuje się bardzo długim okresem braku dolegliwości. Pacjenci czują się zadowalająco, uważają się za zdrowych i wykonują zwykłą ilość ćwiczeń, ponadto z łatwością tolerują obciążenia przekraczające zwykle. W tym okresie choroba zostaje odkryta przypadkowo. Niestety znaczna część pacjentów nie pamięta, że w dzieciństwie cierpiała na ARF, a naruszenia ciągłości leczenia nie pozwalają na obserwację ambulatoryjną.
U pacjentów ze zmianami zwyrodnieniowymi płatków zastawki analiza dolegliwości jest skomplikowana.
Z reguły dolegliwości pojawiają się po 70. roku życia, kiedy podłożem choroby jest nadciśnienie, ewentualnie choroba niedokrwienna serca i szereg innych chorób. W rezultacie dolegliwości spowodowane zwężeniem zastawki aortalnej równoważą choroby podstawowe i związane z nimi dolegliwości.
U pacjentów z wrodzonymi wadami pod- i nadzastawkowymi zastawki aortalnej z reguły nie ma okresu bezobjawowego; dolegliwości (lub zewnętrzne objawy choroby) pojawiają się w dzieciństwie.
Zatem w przypadku reumatycznego zastawkowego SA długi okres rozwoju choroby nie dostarcza żadnych informacji klinicznych przy przesłuchiwaniu pacjenta. Zmiany zwyrodnieniowe zastawek u pacjentów w podeszłym wieku nie pozwalają na wyodrębnienie informacji charakterystycznych dla zwężenia AV od dolegliwości towarzyszących. Początek dolegliwości oznacza, że powierzchnia ujścia aorty zmniejszyła się o co najmniej 50%, tj.<1,5 см2.
Wraz ze wzrostem stopnia zwężenia u pacjenta pojawiają się dolegliwości podczas intensywnych ćwiczeń. U pacjentów ze zwężeniem zastawki aortalnej objętość wyrzutowa nie zwiększa się proporcjonalnie do objętości wysiłku, co oznacza, że przy intensywnym (lub po prostu większym niż zwykle) wysiłku fizycznym zmniejsza się przepływ wieńcowy i mózgowy. Należy zapytać pacjenta o uczucie zawrotów głowy (omdlenia?) lub zawrotów głowy pojawiające się podczas wysiłku fizycznego (często pacjenci nie przywiązują do nich wagi, tłumacząc je z zupełnie innych powodów).
Pojawienie się przynajmniej jednej z dolegliwości oznacza, że u pacjenta występuje ciężkie zwężenie i gradient ciśnienia. Leczenie należy zaplanować z uwzględnieniem chirurgicznej korekcji SAH. W SAH, spowodowanym procesami zwyrodnieniowymi zastawek i zwapnieniem, niepokojące są epizody utraty przytomności; wszelkie inne dolegliwości z reguły tłumaczone są współistniejącymi chorobami. Nieuwaga podczas osłuchiwania serca i brak identyfikacji typowych osłuchowych objawów SAH prowadzą do niezwykle niskiej wykrywalności SAH w tej kategorii pacjentów.
W związku z tym pojawienie się dolegliwości u pacjenta ze zwężeniem zastawki aortalnej zawsze wskazuje na istotne hemodynamicznie zwężenie i wymaga szybkiej radykalnej korekty stanu.
W kolejnych okresach postępu choroby pacjent skarży się na uczucie braku powietrza, co oznacza nasilenie się nadciśnienia płucnego i wskazuje na rychłe wystąpienie zastoju w krążeniu ogólnoustrojowym. Pojawienie się dolegliwości w postaci obrzęków kończyn dolnych oznacza końcowy, krótki okres życia pacjenta, często liczony w miesiącach.
Zatem brak dolegliwości w początkowym okresie rozwoju choroby nie oznacza dobrego samopoczucia pacjenta i nie powinien wprowadzać lekarza w błąd, zwłaszcza jeśli znana jest historia reumatyczna.
AS jest zwykle wykrywany u pacjentów bez dolegliwości podczas rutynowego badania; Głównymi zagrażającymi objawami kardiologicznymi są dławica piersiowa, duszność i omdlenia. Duszność wysiłkowa wskazuje na dekompensację serca w wyniku nadmiernego przeciążenia ciśnieniowego LV. Omdlenie wysiłkowe występuje, gdy pojemność minutowa serca nie wzrasta do wymaganego poziomu, co powoduje spadek ciśnienia krwi. W przypadku ciężkiej AS charakterystycznymi objawami klinicznymi są powolny wzrost tętna na tętnicy szyjnej i niskie ciśnienie tętna. Hałas często przypomina proces piłowania drewna, a czasami ma ton muzyczny, jak dźwięk wydawany przez mewy. Ciężkość AS jest trudna do określenia klinicznego. Łagodny stopień zwężenia może być trudny do odróżnienia od stwardnienia aorty, w którym zastawka jest zwapniona, ale nie utrudnia przepływu krwi. Pacjenta należy dokładnie zbadać w celu wykrycia zmian w innych zastawkach, zwłaszcza w przypadku reumatycznych zmian zastawkowych (współistniejących zmian w MV).
Badanie i badanie fizykalne pacjenta
Badania instrumentalne w kierunku zwężenia aorty
- Przerost LV (często).
- Blok lewej odnogi pęczka Hisa
Badanie rentgenowskie klatki piersiowej
- Nie można wykryć żadnych zmian. Czasami w projekcji tylno-przedniej widoczne jest powiększona LV i poszerzenie aorty zstępującej, a w projekcji bocznej zwapniona zastawka.
EchoCG
- Zwapniona zastawka z ograniczonym otwarciem, przerost LV
Doppler
- Pomiar ciężkości zwężenia.
- Wykrycie współistniejącej niewydolności aorty (niedomykalność)
Cewnikowanie serca
- Głównie w celu wykrycia współistniejącej choroby niedokrwiennej serca.
W zaawansowanej chorobie objawy EKG przerostu LV są niezwykle wyraźne. W przypadku współistniejącej niewydolności aorty (niedomykalność) zwiększa się natężenie przepływu krwi. W tych stanach pole powierzchni zastawki aortalnej jest dokładniejszym parametrem w ocenie ciężkości i można je obliczyć za pomocą echokardiografii dopplerowskiej. CT i MRI są przydatne w określeniu stopnia zwapnienia i zwężenia, ale metody te stosuje się tylko u tych pacjentów, u których wykonanie echokardiografii dopplerowskiej jest trudne. Cewnikowanie serca pozwala zazwyczaj określić stan tętnic wieńcowych przed wymianą zastawki aortalnej.
Jednym z najważniejszych objawów ujawnianych podczas badania pacjenta jest bladość skóry, która pojawia się, gdy zmniejsza się wyrzut krwi z lewej komory i zwiększa się poziom obciążenia następczego. W rezultacie bladość skóry nie pojawia się na początku choroby, ale później. Wraz ze zmianą dopływu krwi do tętnic obwodowych, ze względu na zmniejszenie obszaru ujścia aorty, pojawia się mały i powolny puls, co odzwierciedla charakter powstawania fali tętna podczas SAH (u pacjentów w podeszłym wieku w przypadku miażdżycy naczyń objaw ten zanika). Przerost LV powoduje wzmożony, długotrwały (!) i z czasem rozległy impuls wierzchołkowy. Kiedy przebieg SAH ulega dekompensacji, impuls wierzchołkowy przesuwa się w lewo. Lekarze z początku XX wieku. zaproponowano identyfikację dwustopniowego pobudzenia wierzchołkowego. Kiedy pacjent jest ułożony na lewym boku, lekarz jest w stanie wyczuć najpierw skurcz lewego przedsionka, a następnie lewej komory. Zjawisko to wskazuje na gwałtowny wzrost ciśnienia w lewym przedsionku.
Najważniejszym objawem palpacyjnym w diagnostyce zwężenia zastawki aortalnej jest drżenie skurczowe wykrywane na poziomie podstawy serca lub w dole szyjnym, które znacznie łatwiej jest wyczuć, jeśli pacjent pochyli się do przodu lub wstrzymuje oddech na wydechu. Otyłość lub wzdęta klatka piersiowa spowodowana ciężką rozedmą płuc utrudniają badanie palpacyjne trzepotania skurczowego. Wyczuwalne drżenie skurczowe wskazuje na ciężkie zwężenie -<0,7 см2.
Ciśnienie krwi u pacjentów z SAH jest zwykle prawidłowe.
Wartość ciśnienia skurczowego i tętna ma znaczenie diagnostyczne. Wraz ze spadkiem pojemności minutowej serca następuje znaczny spadek ciśnienia skurczowego. Obserwacja kliniczna jest słuszna: wysokie ciśnienie skurczowe wyklucza ciężkie zwężenie zastawki aortalnej. W terminalnym stadium choroby pacjent może wyczuć gęstą, powiększoną wątrobę i gęsty, symetryczny, zimny, siniczy obrzęk. Objawy te wskazują na rychłą śmierć.
Klasycznymi osłuchowymi objawami zwężenia zastawki aortalnej są szmer skurczowy, zmiana tonu II i pojawienie się dodatkowego tonu skurczowego aorty. W terminalnym stadium choroby może pojawić się trzeci dźwięk - szmer skurczowy, który jest związany z niedrożnością na drodze krwi z LV do aorty. Szmer ma charakter mezosystoliczny, tj. rozpoczyna się bezpośrednio po pierwszym dźwięku i wzrasta w połowie okresu wydalania, następnie jego intensywność maleje i kończy się przed składową aortalną drugiego dźwięku. Hałas jest szorstki.
Jego objętość ma wartość diagnostyczną. Zmniejszenie objętościowego przepływu krwi przez otwór zastawki aortalnej prowadzi do zmniejszenia objętości szmeru. Niewyrażone zwężenie charakteryzuje się również niewyrażoną głośnością. Szmer przenosi się do naczyń szyi, czasami do koniuszka serca (nie mylić z niezależnym szmerem skurczowym w koniuszku) i jest postrzegany jako szmer niedomykalności mitralnej. Jednak nigdy nie jest to pansystolia.
Skurczowy ekstraton aorty częściej słychać u małych dzieci, rzadziej u młodzieży z wrodzonym zwężeniem zastawki aortalnej bez zwapnienia zastawek. Jest to spowodowane ruchem płatków zastawki aortalnej w momencie ich otwarcia. To rzadkie zjawisko dźwiękowe wskazuje na zachowaną ruchliwość zastawek aortalnych. Zwapnienie zastawek i zmniejszenie ich ruchomości prowadzi do zaniku tego dźwięku.
Osłabienie drugiego tonu jest charakterystyczne dla zwężenia zastawki aortalnej. Zwapnienie płatków zastawki i zwiększona sztywność prowadzą do ich słabej ruchliwości. W konsekwencji składowa aortalna drugiego tonu przestaje brać udział w powstawaniu drugiego tonu i prowadzi do jego osłabienia. W miarę postępu zwężenia AV wydłuża się czas trwania skurczu LV i zmienia się wygląd składowej aortalnej drugiego tonu (tj. czas zamknięcia zastawek AV). Zamknięcie zastawek może nastąpić nawet po zamknięciu zastawek płucnych, co prowadzi do powstania rozszczepienia drugiego tonu.
Pierwszy ton zmienia się dopiero na etapie dekompensacji wady i wskazuje na wzrost LV.
Ton IV pojawia się przy ciężkiej dysfunkcji rozkurczowej LV, co wskazuje na gwałtowny wzrost ciśnienia rozkurczowego w LV i wzrost ciśnienia w lewym przedsionku.
Pojawienie się trzeciego tonu jest możliwe tylko u pacjentów w fazie terminalnej i wskazuje na ostre poszerzenie LV.
Typowy przebieg zwężenia zastawki aortalnej
Pacjent przechodzi przez trzy nierówne okresy choroby. Pierwszy okres jest najdłuższy, trwa kilkadziesiąt lat i przebiega bezobjawowo. Pacjent prowadzi normalny tryb życia i często wykonuje dużą aktywność fizyczną. Jeśli wada zostanie wykryta w tym okresie, to albo przypadkowo, albo podczas badania echokardiograficznego, albo po pełnym osłuchaniu serca lekarz podejrzewa zwężenie zastawki aortalnej. Jednak u zdecydowanej większości pacjentów manifestacja choroby (pojawienie się dolegliwości) zbiega się z początkiem drugiego etapu choroby. W tym czasie zwężenie zastawki aortalnej osiągnęło znaczny stopień, nastąpił wyraźny przerost mięśnia LV i znaczny gradient ciśnień na zastawce aortalnej. U pacjenta występują dolegliwości związane z niemożnością zwiększenia rzutu serca podczas wysiłku z powodu zwężenia aorty - zawroty głowy, zawroty głowy, omdlenia i ból w klatce piersiowej. Pacjent nieoperowany w tym okresie ma złe rokowania i duże ryzyko zgonu. Ważne jest, aby lekarz pamiętał o przemijaniu choroby. Ponad 80% chorych na 4 lata przed śmiercią nie zgłasza żadnych dolegliwości, 70% chorych na SAH umiera z powodu niewydolności krążenia, 10-15% umiera nagle. Całkowita średnia długość życia pacjenta ze zwężeniem zastawki aortalnej wynosi 55–60 lat. Trzeci, terminalny etap choroby charakteryzuje się niewydolnością krążenia w dużym kole.
U pacjenta ze zwężeniem zastawki aortalnej od początku objawów klinicznych rozwijają się charakterystyczne powikłania spowodowane przede wszystkim upośledzoną kurczliwością LV, obszarem ujścia aorty i upośledzoną perfuzją mięśnia sercowego. Często występuje ciężka niewydolność krążenia - 60%, omdlenia lub ich odpowiedniki - 15-30%, infekcyjne zapalenie wsierdzia (zwykle z zastawką dwupłatkową) - 8-10%. AMI występuje u 20% pacjentów (liczonych razem z nagłymi zgonami).
W typowej sytuacji zwężenie zastawki aortalnej rozpoznaje się na podstawie obecności zmienionego otworu aortalnego, gradientu ciśnienia i zmienionych płatków zastawki. Rozpoznanie zwężenia ujścia aorty rozpoczyna się od osłuchania typowego szmeru skurczowego po prawej stronie mostka w 11. przestrzeni międzyżebrowej. Pozostałe objawy – przerost lewej komory, zmniejszenie przepływu mózgowego i wieńcowego – pozwalają interniście dokładniej wyobrazić sobie obraz kliniczny i stopień nasilenia zwężenia, ale nie stanowią podstawy do postawienia diagnozy.
Pacjenci zaczynają skarżyć się na zawroty głowy, omdlenia (z powodu zmniejszonego dopływu krwi do mózgu) i uciskowy ból w klatce piersiowej (z powodu zmniejszonego przepływu krwi wieńcowej).
Niewydolność serca w przebiegu zwężenia aorty zaczyna się od duszności podczas wysiłku, a następnie w spoczynku. Później rozwija się kaszel i ataki astmy sercowej. Na tym etapie można wykryć oznaki stagnacji w krążeniu płucnym: zastoinowy świszczący oddech w dolnych partiach płuc, z badaniem Rg-logicznym płuc, wzrost wzorca płucnego i ekspansję korzeni płucnych.
Występująca w późnych stadiach niewydolność serca ze zwężeniem aorty zaczyna szybko postępować; do objawów lewej komory dołączają się objawy zastoju w krążeniu ogólnoustrojowym.
Diagnostyka zwężenia zastawki aortalnej
Kryteria diagnostyczne
- Szmer skurczowy w drugiej przestrzeni międzyżebrowej po prawej stronie mostka.
- Osłabienie drugiego tonu.
- Drżenie skurczowe w aorcie.
- Objawy przerostu lewej komory.
- Zawroty głowy, omdlenia, bladość skóry, ból serca.
- Mały, wolny puls.
- Rg-logiczne: konfiguracja aorty serca, rozszerzenie aorty.
- EchoCG: pogrubienie płatków zastawki aortalnej.
- FCG: szmer w kształcie rombu na aorcie.
Rentgen klatki piersiowej
Przez długi czas na zdjęciu RTG klatki piersiowej nie można wykryć istotnych diagnostycznie zmian. Kiedy przerost LV (koncentryczny) staje się poważny, na radiogramie pojawia się zaokrąglenie wierzchołka serca. W miarę wzrostu zwężenia ujścia aorty powstaje poststenotyczne poszerzenie aorty wstępującej. Silny strumień krwi z LV uderzający w ścianę aorty wstępującej uszkadza jej strukturę, co objawia się utratą elastyczności, a w niektórych przypadkach pojawieniem się wybrzuszenia wyczuwalnego palpacyjnie w dole szyjnym. Fluoroskopia umożliwia identyfikację zwapnień płatków zastawki. Obecność zwapnień jest ważnym objawem diagnostycznym ciężkiego zwężenia zastawki aortalnej. Zmiana IV łuku lewego konturu serca wskazuje na poszerzenie LV: uwydatnia się talia serca, serce nabiera charakterystycznej konfiguracji.
U pacjenta w terminalnym stadium zwężenia zastawki aortalnej dochodzi do powiększenia II i III łuku konturu lewego serca. Charakterystyczną cechą SAH jest brak wyraźnego powiększenia prawej komory.
Elektrokardiografia
Istnieje szereg zasad uzyskiwania pełnej informacji klinicznej. Nie ma związku pomiędzy stopniem zwężenia a zmianami w EKG. Prawidłowe EKG nie wyklucza ciężkiego zwężenia; objawy powiększenia lewego przedsionka wskazują na współistniejącą chorobę mitralną. Rytm zatokowy u pacjenta ze zwężeniem zastawki aortalnej utrzymuje się bardzo długo, a jego zmiana w migotanie przedsionków wskazuje na chorobę mitralną. Wyraźne objawy przerostu LV w EKG wskazują na ciężkie zwężenie AC; Obniżenie ST i ujemny załamek T w odprowadzeniach V5, V6,1, avL wskazują nie tylko na przerost, ale także na powiększenie jamy LV i pojawienie się rozbieżności pomiędzy masą mięśnia LV a liczbą aktywnie funkcjonujących naczyń włosowatych, tj. o niedokrwieniu przerośniętego mięśnia sercowego.
Echokardiografia
Najcenniejsze informacje uzyskuje się z echokardiografii dopplerowskiej. Już na początkowych etapach określa się i mierzy gradient ciśnienia w zastawce aortalnej. Wielu ekspertów zaleca, aby w przypadku podejrzenia zwężenia aorty rozpocząć badanie pacjenta za pomocą tego badania
EchoCG w trybie 2D umożliwia identyfikację zwapnień płatków zastawki i zmniejszonej ruchomości.
Zwężenie zastawki aortalnej charakteryzuje się zazwyczaj przerostem LV, zwapnieniem płatków zastawki i poszerzeniem aorty wstępującej.
Dostęp przezprzełykowy za pomocą echokardiografii pozwala z dużą dokładnością określić obszar ujścia aorty i zbadać zastawki. Pomiar pola ujścia aorty jest również możliwy przy dostępie przezklatkowym
Badanie płatków zastawki aortalnej, a przede wszystkim ich liczby, pozwala na natychmiastowe rozpoznanie wrodzonej dwupłatkowej choroby serca aorty. Już przy pierwszym badaniu echokardiograficznym serca należy potwierdzić lub obalić symetryczny charakter przerostu. Przerost asymetryczny wskazuje na kardiopatię idiopatyczną.
Zatem obowiązkowymi informacjami, które lekarz musi mieć po echokardiogramie, jest obszar ujścia aorty, obecność (brak) i wielkość gradientu ciśnienia na zastawce aortalnej, stan aorty wstępującej, stan i charakter (obecność soli wapnia) zastawek, obecność (brak) i charakter (symetryczny lub asymetryczny) przerostu LV.
U pacjentów z chorobą bezobjawową wskazane jest wykonywanie echokardiografii raz na 2-4 lata. Kiedy pojawią się objawy, ważną informację o stanie pacjenta dostarcza gradient ciśnienia. Lekarz musi znać wielkość wzrostu tego wskaźnika w ciągu 1 godziny.
Cewnikowanie lewego serca
Doświadczenia lekarzy kilku pokoleń wskazują, że obecność lub brak bólu w klatce piersiowej u pacjentów z SAH nie pozwala na potwierdzenie ani zaprzeczenie patologii tętnic wieńcowych. U 25% pacjentów ze zwężeniem zastawki aortalnej, którzy nie skarżą się na ból w klatce piersiowej, koronarografia ujawnia patologię naczyń wieńcowych. Przy wymianie zastawki aortalnej uwzględnia się zwężenie tętnicy wieńcowej: wykonuje się jednoczesną korekcję zwężenia zastawki i zwężenia tętnicy wieńcowej.
Prawdopodobieństwo współistnienia patologii tętnic wieńcowych i SAH wzrasta wraz z wiekiem, dlatego cewnikowanie LV często wykonuje się u starszych pacjentów. Cewnikowanie LV u młodych pacjentów jest uzasadnione jedynie w przypadku podjęcia decyzji o celowości chirurgicznej korekcji zwężenia zastawki aortalnej. Podczas cewnikowania LV gradient ciśnienia na zastawce aortalnej jest zawsze mierzony bezpośrednio, a w przypadku kontrastu z jamą LV – ujścia aorty.
W codziennej praktyce klinicznej lekarz ma wystarczająco dużo informacji uzyskanych nieinwazyjnie z echokardiografii dopplerowskiej. Sondowanie LV jest obowiązkowe: jeśli istnieje podejrzenie wrodzonej podzastawkowej lub nadostawkowej choroby aorty serca lub współistnienia kilku wad serca. Pozwala to określić zakres leczenia operacyjnego pacjenta.
Diagnostyka różnicowa zwężenia zastawki aortalnej
W typowych sytuacjach zwężenie zastawki aortalnej rzadko powoduje trudności diagnostyczne, zwłaszcza jeśli badanie wykonuje doświadczony lekarz. Jednak najczęstszą przyczyną błędów jest nieuwaga podczas osłuchiwania serca. Zatem szmer skurczowy SAH jest mylony ze szmerem czynnościowym. Należy pamiętać, że szmer czynnościowy słychać zwykle w koniuszku serca, a szmer skurczowy w przypadku zwężenia zastawki aortalnej – po prawej stronie mostka. Ponadto szmer czynnościowy nigdy nie łączy się ze zmianą tonów serca, a przy zwężeniu zastawki aortalnej typowe jest osłabienie drugiego tonu serca oraz pojawienie się jego akcentu i rozszczepienia w 2. punkcie. Doświadczony lekarz musi ocenić dźwięczność hałasu. Szmer czynnościowy jest zawsze łagodny, szmer SAH jest szorstki i zawsze dotyczy naczyń szyi, natomiast szmer czynnościowy nigdy nie występuje.
Bóle podmostkowe, bóle lewej połowy klatki piersiowej oraz wykrycie w EKG zmian w odcinku STw ujemnego załamka G prowadzą do interpretacji zespołu objawów jako przejawu choroby wieńcowej. Analiza obrazu osłuchowego i dynamiki objawów może jedynie wskazać prawdziwą przyczynę bólu. Prawdziwą obecność lub brak choroby wieńcowej można określić jedynie za pomocą koronarografii. U pacjentów w średnim i starszym wieku z dolegliwościami bólowymi i potwierdzonym SAH wskazane jest jak najszybsze wykonanie koronarografii.
Obraz kliniczny idiopatycznej kardiopatii przerostowej (IHC) przypomina SAH. W IHC asymetryczny przerost mięśnia sercowego rozwija się od początku choroby i jest dominujący; u pacjentów z SAH przerost jest zawsze symetryczny i rozwija się proporcjonalnie do zmniejszenia obszaru ujścia aorty. Omdlenie przy ICH pojawia się w okresie dojrzewania, przy zwężeniu zastawki aortalnej – w 5-6 dekadzie życia. Aby jednak ostatecznie postawić diagnozę, lekarz musi wykonać echokardiografię z dostępu przezprzełykowego w trybie 2D oraz echokardiografię dopplerowską. To praktycznie eliminuje błędy diagnostyczne.
Leczenie zwężenia zastawki aortalnej
Leczenie zwężenia zastawki aortalnej polega przede wszystkim na właściwym doborze schematu ćwiczeń. Intensywne jednorazowe ćwiczenia, a także dynamiczne ćwiczenia aerobowe są przeciwwskazane u tych pacjentów. Istotnym czynnikiem dobrego zdrowia jest dieta z ograniczoną ilością soli, która pozwala uniknąć pragnienia i przeciążenia krążenia.
Leki rozszerzające naczynia są przeciwwskazane w przypadku zwężenia zastawki aortalnej. Zmniejszając całkowity opór naczyniowy przy stałej pojemności minutowej serca, prowadzą do zmniejszenia ciśnienia ogólnoustrojowego, ciśnienia perfuzji w mięśniu sercowym i objętościowego przepływu mózgowego krwi. Taka zmiana hemodynamiki może wywołać omdlenie, zawał serca, przejściowy atak niedokrwienny lub ostry incydent naczyniowo-mózgowy. W związku z tym leczenie zespołu bólowego lekami nitro należy prowadzić ze szczególną ostrożnością i z reguły tylko u pacjentów z niewyrażonym zwężeniem zastawki aortalnej. W miarę postępu zwężenia wskazane jest przejście na β-blokery. Aby zapobiec wahaniom poziomu nitrohormonów, należy wykluczyć β-blokery o krótkim okresie półtrwania, preferując leki o długim okresie półtrwania.
Podczas korygowania objętości krwi należy pamiętać, że diuretyki pętlowe w średnich i dużych dawkach prowadzą do gwałtownego zmniejszenia objętości krwi. W przypadku zwężenia aorty i stałego rzutu serca będzie to miało niezwykle negatywny wpływ na stan pacjenta.
Ważne jest, aby lekarz pamiętał o kilku zasadach leczenia.
- W przypadku dusznicy bolesnej, omdleń i objawów niewydolności serca u pacjenta z SAH leczenie farmakologiczne nie wpływa na przeżycie, tj. ma charakter nieskutecznego leczenia objawowego. Jedyną metodą radykalnego leczenia jest chirurgiczna korekcja zwężenia. Odległe rokowanie pacjenta ze zwężeniem zastawki aortalnej zależy od stanu funkcjonalnego LV w momencie radykalnego leczenia chirurgicznego zwężenia. Optymalny czas na operację to brak niewydolności krążenia. Jeśli ten czas zostanie pominięty, a u pacjenta rozwinie się obraz kliniczny niewydolności krążenia, wówczas w okresie pooperacyjnym kurczliwość mięśnia sercowego nie zostanie przywrócona, a śmiertelność chirurgiczna wzrasta do 70%. Zweryfikowana choroba wieńcowa u pacjenta ze zwężeniem zastawki aortalnej wymaga jednoczesnego pomostowania aortalno-wieńcowego.
Wszystkich pacjentów bez objawów ZZSK należy regularnie monitorować, ponieważ wystąpienie dławicy piersiowej, omdleń, objawów małego rzutu serca lub niewydolności serca jest wskazaniem do natychmiastowej interwencji chirurgicznej. Pacjenci z umiarkowanym i ciężkim zwężeniem powinni być badani raz na 1-2 lata za pomocą echokardiografii dopplerowskiej, która pozwala określić, jak bardzo wzrosło nasilenie ZZSK. Stan pogarsza się szybciej u pacjentów w podeszłym wieku z silnie zwapnionymi zastawkami. W przypadku bezobjawowej AS u osób w podeszłym wieku rokowanie jest stosunkowo korzystne (bez interwencji chirurgicznej). U pacjentów z objawami ciężkiej AS wskazana jest wymiana zastawki. Wyniki są bardzo dobre w ośrodkach, w których zgromadzono duże doświadczenie. Zbyt długie oczekiwanie naraża pacjenta na nagłą śmierć lub nieodwracalne uszkodzenie funkcji LV. Pacjenci z ciężką ZA nie skarżą się, co jest związane z siedzącym trybem życia; w takich przypadkach delikatny test wysiłkowy pozwoli wykryć objawy przy niewielkim wysiłku. W przypadku wrodzonej AS stosuje się walwuloplastykę balonową aorty.
Leki przeciwzakrzepowe są wymagane jedynie u pacjentów z AF lub u pacjentów z mechanicznym uszkodzeniem protezy zastawki.
Stenoza aortalna to zwężenie otworu aorty w okolicy zastawki, uniemożliwiające prawidłowy przepływ krwi z lewej komory do aorty. Patologia ta jest uważana za najczęstszą wadę serca, występuje zarówno u dorosłych, jak i u dzieci i jest wykrywana u co dziesiątej osoby w wieku 60–65 lat. Mężczyźni cztery razy częściej niż kobiety cierpią na zwężenie zastawki aortalnej.
Stenoza aorty objawia się pogorszeniem oddychania nawet przy niewielkim wysiłku fizycznym, stresie emocjonalnym, a także dusznością, zawrotami głowy i nudnościami. Ciężki wysiłek fizyczny jest przeciwwskazany u pacjentów ze zwężeniem aorty. Upośledzony przepływ krwi, objawiający się w lewej komorze, zwiększa jej obciążenie i objawia się trudnościami w skurczowym opróżnianiu lewej połowy serca. Choroba ta stanowi 25% przypadków wad serca.
Częstość występowania zwężenia aorty wynosi 3-7%. Wraz z wiekiem wzrasta częstość występowania wady, która u osób po 80. roku życia sięga 15–20%. Niestety, wada ta ma skłonność do postępu i bez leczenia osoba z reguły nie żyje długo. Dlatego ważne jest wczesne rozpoznanie zwężenia zastawki aortalnej. Kod ICD-10: Q25.3, zwężenie aorty.
Stopnie zwężenia aorty
W zależności od stopnia zaburzeń hemodynamicznych wyróżnia się 5 etapów zwężenia aorty.
Etap 1 – pełne odszkodowanie
Patologia nie objawia się w żaden sposób, ale zostaje odkryta przypadkowo podczas badania. Zwężenie aorty wykrywa się jedynie poprzez osłuchiwanie; stopień zwężenia ujścia aorty jest niewielki. Pacjenci wymagają dynamicznego monitorowania przez kardiologa; leczenie chirurgiczne nie jest wskazane.
Etap 2 – ukryta niewydolność serca
Charakteryzuje się następującymi dolegliwościami:
- zmęczenie;
- duszność przy umiarkowanej aktywności fizycznej;
- słabość;
- bicie serca;
- zawrót głowy.
Objawy zwężenia aorty określa się na podstawie EKG i RTG, gradient ciśnienia w zakresie 36–65 mm Hg. Art., który staje się wskazaniem do chirurgicznej korekcji wady.
Etap 3 - względna niewydolność wieńcowa
Zazwyczaj zwiększona duszność, dławica piersiowa i omdlenia. Gradient ciśnienia skurczowego przekracza 65 mmHg. Sztuka. Na tym etapie możliwe jest leczenie chirurgiczne zwężenia aorty.
Etap 4 - ciężka niewydolność serca
Martwisz się dusznością w spoczynku, nocnymi atakami astmy sercowej. Ból w okolicy serca pojawia się również w spoczynku. Zwykle wyklucza się chirurgiczną korekcję wady; U niektórych pacjentów operacja kardiochirurgiczna jest potencjalnie możliwa, ale z mniejszym skutkiem.
Etap 5 – terminal
Niewydolność serca stale postępuje, wyraźna jest duszność i zespół obrzękowy. Leczenie farmakologiczne pomaga osiągnąć krótkotrwałą poprawę; Chirurgiczna korekcja zwężenia aorty jest przeciwwskazana.
Objawy zwężenia aorty
Na początkowych etapach rozwoju patologii nie pojawiają się oznaki zwężenia, a choroba jest wykrywana przypadkowo podczas rutynowego badania serca. Pierwsze objawy zwężenia aorty pojawiają się, gdy światło tętnicy zwęża się o 50% lub więcej. Objawy różnią się intensywnością, ale mają podobny przebieg fizyczny i występują u dzieci, noworodków i dorosłych.
Wczesne objawy zwężenia aorty:
- duszność występująca podczas aktywności fizycznej;
- zmęczenie.
Rozwój choroby prowadzi do nasilenia objawów – duszność pojawia się także w spoczynku, pojawiają się napady nocnego uduszenia (astma sercowa).
Ponadto zwężenie aorty charakteryzuje się bólem serca i omdleniami, zwykle podczas wysiłku fizycznego. Dolegliwości związane ze zwężeniem zastawki aortalnej są jednak niespecyficzne – te same objawy występują także przy innych chorobach układu sercowo-naczyniowego.
Stopniowe narastanie objawów wskazuje na rozwój choroby i wymaga natychmiastowej pomocy lekarskiej.
Leczenie zwężenia aorty
Leczenie stenozy aortalnej staje się konieczne, gdy nasilają się groźne objawy, co wskazuje na dalszy rozwój choroby, która staje się zagrożeniem dla życia.
Leczenie choroby ma dwa główne cele:
- zapobieganie niewydolności serca i w konsekwencji śmierci pacjenta;
- zmniejszenie nasilenia objawów choroby.
Metody leczenia zwężenia zastawki aortalnej tradycyjnie dzieli się na lecznicze i chirurgiczne.
Leczenie farmakologiczne
Jeśli interwencja chirurgiczna nie jest możliwa lub przy braku wskazań, przepisuje się leczenie farmakologiczne. Ponadto leczenie farmakologiczne jest wskazane u pacjentów, którzy przeszli operację wymiany zastawki. Zachowawcze leczenie zwężenia aorty obejmuje następujące działania terapeutyczne:
- stabilizacja ciśnienia krwi;
- spowolnienie procesu patologicznego;
- eliminacja zaburzeń rytmu serca.
Stosowane są następujące grupy leków:
- beta-blokery;
- azotany;
- leki moczopędne zmniejszające ryzyko niewydolności serca;
- inhibitory enzymu konwertującego angiotensynę;
- glikozydy nasercowe.
Leczenie chirurgiczne
Metody chirurgicznego leczenia zwężenia aorty polegają na chirurgicznej wymianie uszkodzonej zastawki. Wskazania i przeciwwskazania do zabiegu ustala lekarz indywidualnie.
Wskazania:
- powierzchnia otworu aorty jest mniejsza niż 1 cmx2;
- wrodzone zwężenie aorty u dzieci;
- krytyczne zwężenie podczas ciąży;
- frakcyjny wyrzut lewej komory mniejszy niż 50%.
Przeciwwskazania:
- starość (70 lat i więcej);
- 5 stopień choroby;
- ciężka choroba współistniejąca.
Stosuje się następujące metody chirurgiczne:
- wymiana zastawki aortalnej;
- walwuloplastyka balonowa;
- przezskórna wymiana zastawki.
Wymiana zastawki aortalnej
Protetyka jest powszechnym rodzajem leczenia chirurgicznego zwężenia aorty. W postaci protezy zastawki wykorzystuje się zarówno materiały sztuczne (silikon, metal), jak i biomateriały – zastawkę pobraną z tętnicy płucnej własnej lub dawcy. Wskazania do zabiegu:
Po takiej operacji często konieczne jest przepisanie leków przeciwzakrzepowych rozrzedzających krew. Wynika to z faktu, że operacja zwiększa ryzyko powstania zakrzepów krwi. Proteza dawcy jest wszywana tymczasowo i ma żywotność 5 lat. Następnie wykonywana jest powtarzalna operacja. Zalety metody:
- eliminuje objawy choroby;
- poprawia stan serca i naczyń krwionośnych;
- Operacja jest skuteczna nawet w starszym wieku.
W przypadkach, gdy interwencja otwarta nie jest możliwa, wykonuje się przezskórną wymianę zastawki. Za pomocą cewnika do aorty wprowadza się specjalnie zapakowaną sztuczną zastawkę, która otwiera się i mocno dociska do ścian naczynia. Wady metody:
- wymaga otwarcia skrzyni;
- długi okres rekonwalescencji;
- możliwa jest ponowna operacja.
Ponadto operacji nie wykonuje się w przypadku ciężkich, przewlekłych chorób nerek, płuc i wątroby oraz nieodwracalnych zmian w sercu.
Walwuloplastyka balonowa
W leczeniu dzieci stosuje się walwuloplastykę balonową. Staje się także przygotowaniem pod protetykę. U dorosłych pacjentów technikę tę wykonuje się w wyjątkowych przypadkach, gdyż z wiekiem płatki zastawki stają się kruche i ulegają zniszczeniu w wyniku zabiegu. Wskazania do zabiegu:
Operacja polega na mechanicznym zwiększeniu światła w okolicy płatków zastawki za pomocą specjalnego balonu. Operację przeprowadza się bez wchodzenia do jamy klatki piersiowej. Przez tętnicę udową wprowadza się specjalny balon, który rozszerza zwężone światło aorty. Manipulacje przeprowadzane są pod kontrolą radiograficzną. Zalety metody:
- niska zachorowalność;
- dobrze tolerowany;
- Okres rekonwalescencji trwa od kilku dni do dwóch tygodni.
Jeśli manipulacja zostanie wykonana nieprawidłowo, zwężenie aorty jest powikłane niewydolnością zastawki, w której część krwi wraca z powrotem do jamy lewej komory. W niektórych przypadkach zabieg prowadzi do zatorowości mózgowej i udaru mózgu. Niezwykle rzadko zdarza się, że operacja jest powikłana infekcją, uszkodzeniem serca lub zawałem serca. Wady metody:
- skuteczność u dorosłych 50%;
- prawdopodobieństwo, że otwór zaworu ponownie się zwęży;
- nie można tego zrobić, jeśli na zaworach znajdują się osady wapnia;
- nie wykonywać w obecności zakrzepów krwi lub stanu zapalnego.
Czasami ta metoda powoduje następujące komplikacje:
- niewydolność zaworu;
- zator mózgowy;
- zawał serca;
- udar mózgu.
Przezskórna wymiana zastawki
Przezskórną wymianę zastawki wykonuje się na tej samej zasadzie, co walwuloplastykę balonową. Różnica polega na tym, że w tym przypadku instalowana jest sztuczna zastawka, która otwiera się po wprowadzeniu przez tętnicę. Ta metoda wymiany zastawki aortalnej jest minimalnie traumatyczna, ale istnieją też przeciwwskazania.
Dieta przy zwężeniu aorty
Skuteczne leczenie zwężenia aorty nie jest możliwe bez przestrzegania odpowiedniej diety.
- słodka herbata;
- niskotłuszczowe mięsa i ryby;
- fermentowane produkty mleczne;
- owoce, warzywa, soki;
- owsianka.
Konieczne jest wykluczenie spożycia następujących produktów:
- kawa;
- pikantny, słony, wędzony, tłusty;
- fast food;
- napoje gazowane i desery zawierające barwniki;
- alkohol.
Ponadto pacjent potrzebuje kompleksu witamin. Należy zmniejszyć nadwagę.
Przyczyny zwężenia aorty
Stenozę aortalną dzielimy na wrodzoną i nabytą ze względu na przyczynę. Główną przyczyną rozwoju tej wady serca są predyspozycje genetyczne. Wrodzone zwężenie zastawki aortalnej diagnozuje się najczęściej na podstawie badania ultrasonograficznego płodu w macicy lub noworodka. Wada nabyta często rozwija się na skutek przebytych chorób.
Wada wrodzona
Wrodzone zwężenie aorty występuje w 10% przypadków i wiąże się z wadami rozwojowymi (zastawka dwupłatkowa lub zwężenie ujścia). Występuje na skutek nieprawidłowości genetycznych w rozwoju wewnątrzmacicznym płodu oraz chorób, na jakie cierpi kobieta w ciąży. Zmiany w budowie zastawki aortalnej we wrodzonym zwężeniu są następujące:
Objawy tej wady serca pojawiają się u noworodków zaraz po urodzeniu. Jeśli noworodkom nie zapewni się opieki w najbliższej przyszłości po urodzeniu, skutki są często katastrofalne.
Nabyty występek
Przyczyny zwężenia aorty dzieli się na grupy.
Choroby zakaźne
- zapalenie płuc;
- posocznica;
- ropny ból gardła.
W przypadku tych chorób czasami występuje infekcyjne zapalenie wsierdzia - zapalenie wewnętrznej wyściółki serca, które rozciąga się na płatki zastawki. Pojawia się na nich fuzja listków i „narośla”, w wyniku czego dochodzi do zwężenia.
Choroby ogólnoustrojowe
- reumatyzm;
- niewydolność nerek;
- toczeń rumieniowaty układowy;
- twardzina skóry.
Mechanizmem powstawania zwężenia aorty w takich chorobach jest uszkodzenie immunologiczne tkanki łącznej zastawki aortalnej. W tym przypadku następuje również stopienie zastawek i pojawiają się narośla. Wady tych chorób są zwykle łączone - na przykład aorta-mitralna.
Zmiany związane z wiekiem
Po pięćdziesięciu latach dochodzi do zaburzeń metabolicznych, obejmujących odkładanie się blaszek na ściankach naczyń krwionośnych i płatkach zastawek, blaszek cholesterolowych w miażdżycy czy składających się z soli wapnia w zwyrodnieniowym zwężeniu jamy ustnej aorty. To zakłóca przepływ krwi.
Czynniki ryzyka
- wysoki poziom cholesterolu we krwi;
- palenie;
- nadciśnienie.
Stenoza aorty u dzieci
U noworodków i dzieci w wieku przedszkolnym patologia ta czasami występuje bezobjawowo, ale w miarę wzrostu objawy zwężenia stają się wyraźne. Następuje wzrost wielkości serca i odpowiednio objętości krążącej krwi, a wąskie światło zastawki aortalnej pozostaje niezmienione.
Zwężenie zastawki aortalnej u noworodków wynika z nieprawidłowego rozwoju zastawek podczas rozwoju wewnątrzmacicznego, które zrastają się lub nie rozdzielają na 3 oddzielne zastawki. Za pomocą echokardiografii można zobaczyć taką patologię u płodu już w 6 miesiącu ciąży.
Czasami zwężenie pojawia się w pierwszych dniach po urodzeniu, jeśli otwarcie ujścia aorty jest mniejsze niż 0,5 cm. W 30% przypadków stan gwałtownie się pogarsza po 5-6 miesiącach. Jednak u większości pacjentów objawy zwężenia aorty pojawiają się stopniowo przez kilka dziesięcioleci.
Taka diagnoza jest obowiązkowa, ponieważ zaraz po urodzeniu u dziecka rozwija się krytyczne zwężenie. Niebezpieczeństwo tego stanu polega na tym, że lewa komora ze zwężeniem aorty pracuje z nadmiernie zwiększonym obciążeniem. Jeśli patologia zostanie wykryta na czas, operację przeprowadza się po urodzeniu dziecka i zapobiega się niekorzystnemu wynikowi.
O zwężeniu krytycznym mówimy, gdy światło zastawki aortalnej jest mniejsze niż 0,5 cm. Zwężenie niekrytyczne powoduje pogorszenie stanu dziecka w pierwszym roku życia, ale przez kilka miesięcy po urodzeniu dziecko czuje się zadowalająco.
W takim przypadku zostanie odnotowany niewystarczający przyrost masy ciała i tachykardia z dusznością. Jeśli rodzice podejrzewają u swojego dziecka objawy choroby, powinni skontaktować się z pediatrą.
70% dzieci z tą wrodzoną wadą serca czuje się normalnie. Zwężenie zastawki aortalnej u noworodka można odgadnąć po następujących objawach:
- gwałtowne pogorszenie stanu dziecka w ciągu pierwszych 3 dni po urodzeniu;
- częsta niedomykalność;
- dziecko staje się ospałe;
- brak apetytu;
- utrata masy ciała;
- szybki oddech ponad 20 razy na minutę;
- skóra staje się niebieskawa.
W przypadku starszych dzieci sytuacja nie jest tak zła jak w przypadku noworodków. Lekarz monitoruje rozwój choroby w czasie i dobiera odpowiednią metodę korekcji. Nie można zignorować oczywistych oznak choroby, konieczne jest leczenie, ponieważ śmierć jest możliwa. Istnieją 3 opcje rozwoju patologii:
Bez leczenia śmiertelność w pierwszym roku życia sięga 8,5%. I 0,4% w każdym następnym roku. Dlatego ważne jest, aby stosować się do zaleceń lekarza i terminowo poddawać się badaniom. Jeśli nie ma potrzeby pilnej operacji, operację przeprowadza się po 18. roku życia, kiedy kończy się okres wzrostu. W takim przypadku instalowany jest sztuczny zawór, który nie zużywa się i nie wymaga wymiany.
Klasyfikacja zwężenia aorty
Zwężenie zastawki aortalnej klasyfikuje się według kilku kryteriów.
W związku z wystąpieniem
Stenozę aortalną dzielimy na wrodzoną i nabytą.
W miejscu zwężenia
Zwężenie aorty dzieli się ze względu na lokalizację procesu patologicznego:
- nazastawkowy;
- zawór;
- podzastawkowy
Częściej występuje zastawkowa lokalizacja zwężenia aorty.
W zależności od stopnia zaburzeń krążenia
W tej klasyfikacji rozróżnia się skompensowane i zdekompensowane (krytyczne) zwężenie aorty.
Diagnostyka zwężenia aorty
Dzięki diagnostyce możliwe jest rozpoznanie patologicznego zwężenia aorty serca i podjęcie niezbędnego leczenia. W badaniu czasami ujawnia się obrzęk kończyn dolnych i bladość skóry. Przeprowadza się badanie fizykalne pacjenta. Jednocześnie ocenia się wygląd, wykonuje się badanie palpacyjne i osłuchiwanie serca.
Palpacja
Stenoza aorty charakteryzuje się wolnym tętnem i niskim wypełnieniem. Jednak u osób starszych, ze względu na sztywność ściany naczynia, objaw ten czasami nie występuje. Palpacja serca ujawnia intensywne, przedłużone, rozproszone bicie koniuszka i drżenie skurczowe.
Osłuchiwanie
Klasycznym objawem zwężenia aorty jest słuchanie głośnego, narastającego i zmniejszającego się szmeru skurczowego, który pojawia się wkrótce po pierwszym tonie serca. Charakterystyczne objawy i wskaźniki badania pacjenta dają podstawę do dodatkowych metod badania.
Echokardioskopia (EchoCG)
Główną metodą wykrywania wad, w tym zwężenia zastawki aortalnej, jest badanie EchoCG, czyli badanie ultrasonograficzne serca. Niegroźne i bezbolesne badanie serca, które nie ma przeciwwskazań. Za pomocą tej metody diagnostycznej ocenia się stan i funkcję zastawki aortalnej, stopień zwężenia oraz mierzy się średnicę ujścia. Ujawniono następujące zmiany:
- zwężenie otworu aorty;
- powiększenie ścian lewej komory;
- awaria zaworu.
Ponadto metoda pozwala wykryć choroby współistniejące i wady serca, ocenić stan elementów strukturalnych i dużych naczyń. Echokardiografię wykonuje się przez klatkę piersiową lub przełyk.
Cewnikowanie serca
Dokładną metodą diagnostyczną jest cewnikowanie serca i późniejsze podanie środka kontrastowego. Ta metoda diagnostyczna jest inwazyjna, dlatego stosuje się ją przed leczeniem chirurgicznym.
Cienką, elastyczną rurkę wprowadza się do naczynia krwionośnego na udzie lub przedramieniu i łatwo przechodzi do serca. Lekarz kontroluje postęp sondy za pomocą aparatu rentgenowskiego, który pokazuje położenie cewnika. Urządzenie może pośrednio mierzyć ciśnienie w aorcie i lewej komorze. Diagnozę potwierdzają następujące wskaźniki:
- ciśnienie w komorze wzrasta, a wręcz przeciwnie, maleje w aorcie;
- zwężenie aorty;
- zakłócenie odpływu krwi z lewej komory.
USG serca
Badanie USG serca określa parametry charakteryzujące chorobę zastawki aortalnej z przewagą zwężenia. Jeśli dodatkowo zastosujesz ultradźwięki Dopplera, uzyskasz również pojęcie o prędkości przepływu.
W badaniu EKG stwierdza się zaburzenia rytmu lub zwiększenie masy mięśnia sercowego, które często towarzyszą ciężkiemu zwężeniu aorty. Rozszerzenie jam serca określa się za pomocą prześwietlenia klatki piersiowej, ale metody te mają charakter pomocniczy.
Rentgen klatki piersiowej
Na kliszy rentgenowskiej można uzyskać obrazy narządów i określić obecność zmian związanych z chorobą:
- złogi wapnia na płatkach zastawki aortalnej;
- rozszerzenie aorty na zwężony obszar;
- ciemnienie w płucach jest oznaką obrzęku.
Powikłania zwężenia aorty
W początkowym okresie zwężenie aorty przez długi czas przebiega bezobjawowo. Jeśli zwężenie aorty nie zostanie wykryte w odpowiednim czasie, choroba rozwinie się, a nieleczona grozi śmiercią. Według statystyk, w przypadku braku odpowiedniego leczenia śmierć następuje w ciągu pierwszych 2-3 lat od pojawienia się pierwszych objawów.
Zagrożenie życia stanowią:
- poważne zaburzenia rytmu serca;
- nagła śmierć;
- ostra niewydolność serca;
- zmiany zakrzepowo-zatorowe.
Rokowanie w przypadku zwężenia aorty
Wynik bez środków terapeutycznych dla pacjenta będzie negatywny. Jeśli leczenie zostanie rozpoczęte po pojawieniu się pierwszych objawów patologii, rokowanie będzie stosunkowo korzystne – wskaźnik przeżycia pacjentów wynosi 70%. Przy częstych omdleniach, ciężkiej dławicy piersiowej i zwiększonym zmęczeniu rokowanie wynosi 5-8 lat.
- Następujące choroby mogą pogorszyć przebieg zwężenia aorty;
- ciężkie niedociśnienie lub dławica piersiowa;
- zapalenie wsierdzia.
50% zgonów następuje nagle. Z tego powodu pacjenci oczekujący na operację muszą ograniczyć aktywność fizyczną, aby uniknąć nagłej śmierci.
Zapobieganie zwężeniu aorty
Środki zapobiegające nabytemu zwężeniu aorty ograniczają się do zapobiegania następującym chorobom:
- reumatyzm;
- miażdżyca;
- infekcyjne zapalenie wsierdzia.
Ponadto konieczne jest staranne leczenie bólu gardła i prawidłowe odżywianie, aby zapobiec tworzeniu się płytek cholesterolowych na ścianach naczyń krwionośnych.
Jak żyć ze zwężeniem aorty
Zwężenie zastawki aortalnej nie jest wyrokiem śmierci. Osoby z tą diagnozą żyją spokojnie, pracują, kobiety rodzą i rodzą zdrowe dzieci.
Nie należy jednak zapominać o patologii serca i musisz dostosować swój styl życia:
- dieta;
- odpowiednią aktywność fizyczną.
Przerwanie ciąży jest wskazane jedynie w przypadku pogorszenia się stanu kobiety. Niepełnosprawność stwierdza się w przypadku niewydolności krążenia w stopniach 2B–3.
Pytania i odpowiedzi na temat „Zwężenie aorty”
Pytanie:Cześć. Moja diagnoza to CHD, niedomykalność zastawki aortalnej II stopnia ze zwężeniem „plus” wypadanie zastawki mitralnej I stopnia. Rozpoznanie postawiono na podstawie kilku badań echoekg. Dotychczas odnotowano niewielki wzrost lewej komory, frakcja wyrzutowa z 55 do 60%, kdo z 6 do 6,2. Również latem wykonywałam koronarografię naczyń serca, prowadzono codzienną kontrolę – wszystko w normie. Ciśnienie ogólnie też jest w normie - 130-135/75-80. Moje pytanie brzmi: czy na tle rozpoznania głównego występują objawy neurologiczne uzasadniające operację? Czy możemy mieć przynajmniej nadzieję, że operacja ostatecznie przywróci jakość życia?
Odpowiedź: Cześć. Nerwicę należy leczyć pod okiem psychoterapeuty. Wskazaniem do operacji zwężenia aorty są objawy kliniczne i duży gradient na zastawce aortalnej w badaniu echokardiograficznym.
Pytanie:Cześć. Moja mama ma 76 lat. Na podstawie wyników badania USG serca postawiono rozpoznanie zwężenia zastawki aortalnej. Rozwinął się silny kaszel. Jest temperatura. Zrobili diagnostykę komputerową i płuca były czyste. Kaszel serca? Bierze Bisoprolol 2,5, ramipril, ostoris, aspirynę cardio, torosemid, digoksynę, meldonium, tiocepam. Ciężki obrzęk nóg i ramion.
Odpowiedź: Cześć. Najprawdopodobniej kaszel jest skutkiem ubocznym ramiprylu. Omów z lekarzem możliwość zastąpienia leku lekiem z grupy sartanów (walsartan itp.). Jednakże połączenie kaszlu i gorączki, mówiąc najprościej, może być oznaką ARVI.
Z tego artykułu dowiesz się: czym jest zwężenie aorty, jakie są mechanizmy jego rozwoju i przyczyny jego występowania. Objawy i leczenie choroby.
Data publikacji artykułu: 20.06.2017
Data aktualizacji artykułu: 29.05.2019
Stenoza aorty to patologiczne zwężenie dużego naczynia wieńcowego, przez które krew z lewej komory przedostaje się do układu naczyniowego (krążenie ogólnoustrojowe).
Co dzieje się podczas patologii? Z różnych powodów (wady wrodzone, reumatyzm, zwapnienia) światło aorty zwęża się na wyjściu z komory (w okolicy zastawki) i utrudnia odpływ krwi do układu naczyniowego. W rezultacie wzrasta ciśnienie w komorze komorowej, zmniejsza się objętość wyrzucanej krwi, a z biegiem czasu pojawiają się różne oznaki niedostatecznego dopływu krwi do narządów (zmęczenie, osłabienie).
Choroba przez długi czas (dziesiątki lat) przebiega całkowicie bezobjawowo i pojawia się dopiero po zwężeniu światła naczynia o ponad 50%. Pojawienie się dusznicy bolesnej (rodzaj choroby wieńcowej) i omdlenia znacznie pogarszają rokowanie pacjenta (przewidywana długość życia skraca się do 2 lat).
Patologia jest niebezpieczna ze względu na powikłania – długotrwałe, postępujące zwężenie prowadzi do nieodwracalnego powiększenia komory lewej komory (poszerzenia). U pacjentów z ciężkimi objawami (po zwężeniu światła naczynia o ponad 50%), obrzękiem płuc, ostrym zawałem mięśnia sercowego, nagłą śmiercią sercową bez wyraźnych cech zwężenia (18%), rzadko - migotaniem komór, równoważnym zatrzymaniu krążenia.
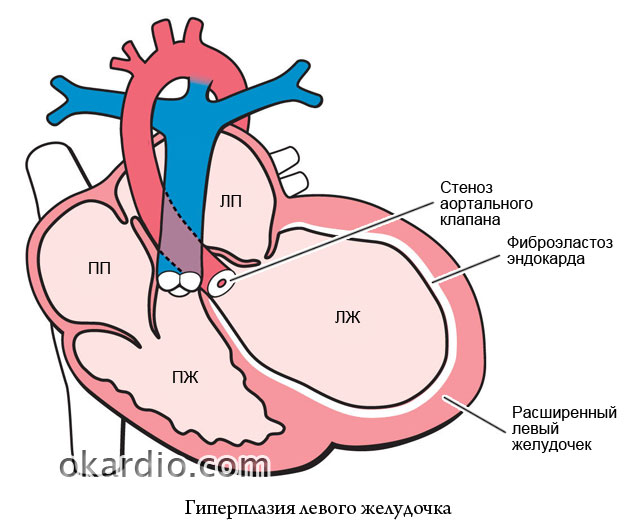
Całkowite wyleczenie zwężenia aorty nie jest możliwe. Leczenie chirurgiczne (wymiana zastawki, poszerzenie światła za pomocą balonu) wskazane jest po wystąpieniu pierwszych objawów zwężenia aorty (duszność przy umiarkowanym wysiłku, zawroty głowy). W większości przypadków rokowanie można znacznie poprawić (ponad 10 lat dla 70% operowanych). Obserwację przychodni prowadzi się na każdym etapie życia.
 Kliknij na zdjęcie aby powiększyć
Kliknij na zdjęcie aby powiększyć Pacjenci ze zwężeniem zastawki aortalnej leczeni są przez kardiologa, a korektę chirurgiczną wykonują kardiochirurdzy.
Istota zwężenia aorty
Słabym ogniwem krążenia ogólnoustrojowego (z lewej komory krew przepływa przez aortę do wszystkich narządów) jest trójdzielna zastawka aortalna przy ujściu naczynia. Kiedy się otwiera, przepuszcza porcje krwi do układu naczyniowego, które komora wypycha podczas skurczu, a gdy jest zamknięta, zapobiega ich cofaniu. To właśnie w tym miejscu pojawiają się charakterystyczne zmiany w ścianach naczyń.
W przypadku patologii tkanka zastawek i aorty ulega różnym zmianom. Mogą to być blizny, zrosty, zrosty tkanki łącznej, złogi soli wapnia (stwardnienie), blaszki miażdżycowe, wrodzone wady zastawkowe.
W związku z tymi zmianami:
- światło naczynia stopniowo się zwęża;
- ścianki zaworów stają się nieelastyczne i gęste;
- nie otwieraj i nie zamykaj wystarczająco;
- wzrasta ciśnienie krwi w komorze, powodując przerost (pogrubienie warstwy mięśniowej) i rozszerzenie (zwiększenie objętości).
W efekcie dochodzi do niedostatecznego ukrwienia wszystkich narządów i tkanek.

Stenoza aortalna może być:
- Nadzastawkowe (od 6 do 10%).
- Subvalvular (od 20 do 30%).
- Zawór (od 60%).
Wszystkie trzy formy mogą być wrodzone, nabyte - tylko zastawkowe. A ponieważ postać zastawkowa występuje częściej, mówiąc o zwężeniu aorty, zwykle mamy na myśli tę postać choroby.
Patologia bardzo rzadko (w 2%) objawia się jako choroba niezależna, najczęściej współistnieje z innymi wadami (zastawka mitralna) i chorobami układu sercowo-naczyniowego (choroba niedokrwienna serca).
Przyczyny i czynniki ryzyka
Charakterystyczne objawy
Przez dziesięciolecia zwężenie występuje bez żadnych objawów. We wczesnych stadiach (zanim światło naczynia zamknie się o więcej niż 50%) schorzenie może objawiać się ogólnym osłabieniem po poważnym wysiłku fizycznym (treningach sportowych).
Choroba postępuje stopniowo: przy umiarkowanym i podstawowym wysiłku fizycznym pojawia się duszność, której towarzyszy zwiększone zmęczenie, osłabienie i zawroty głowy.
Zwężeniu aorty ze zmniejszeniem światła naczynia o ponad 75% towarzyszą ciężkie objawy niewydolności serca: duszność w spoczynku i całkowita niepełnosprawność.
Typowe objawy zwężenia aorty:
- duszność (najpierw przy dużym i umiarkowanym wysiłku, potem w spoczynku);
- osłabienie, zmęczenie;
- bolesna bladość;
- zawrót głowy;
- nagła utrata przytomności (z nagłą zmianą pozycji ciała);
- ból w klatce piersiowej;
- zaburzenia rytmu serca (zwykle dodatkowa skurcz komorowy, charakterystycznym objawem jest uczucie przerw w pracy, „utrata” bicia serca);
- obrzęk kostek.

Pojawienie się wyraźnych objawów zaburzeń krążenia (zawroty głowy, utrata przytomności) znacznie pogarsza rokowanie choroby (oczekiwana długość życia nie większa niż 2-3 lata).
Po zwężeniu światła naczynia o 75% niewydolność sercowo-naczyniowa szybko postępuje i staje się bardziej skomplikowana:
- ataki dusznicy bolesnej z charakterystycznym ostrym bólem w klatce piersiowej i atakami uduszenia;
- zawał mięśnia sercowego z ostrym bólem w klatce piersiowej, dusznością, osłabieniem, poceniem, nudnościami, wymiotami, zawrotami głowy;
- astma sercowa ze zwiększoną częstością akcji serca, duszeniem się, kaszlem, sinicą twarzy;
- obrzęk płuc z uduszeniem, wyraźne zasinienie twarzy (sinica), kaszel z krwawą pianą, bulgotanie w oddechu;
- migotanie komór z częstymi i chaotycznymi skurczami, upośledzona funkcja kurczliwa serca.

Zwężenie zastawki aortalnej może spowodować nagłą śmierć bez żadnych zewnętrznych objawów i objawów wstępnych.
Metody leczenia
Całkowite wyleczenie patologii jest niemożliwe. Pacjenta z jakąkolwiek postacią zwężenia aorty należy obserwować, badać i stosować się do zaleceń kardiologa przez całe życie.
Terapia lekowa jest przepisywana we wczesnych stadiach zwężenia:
- gdy stopień zwężenia jest niewielki (do 30%);
- nie objawia się nasilonymi objawami zaburzeń krążenia (duszność po umiarkowanym wysiłku fizycznym);
- Diagnozuje się na podstawie szmerów nad aortą.
Cele leczenia:
- Zatrzymaj rozwój zwężenia (jeśli został nabyty).
- Zapobiegaj rozwojowi niedokrwienia mięśnia sercowego.
- Wyrównaj współistniejące schorzenia (nadciśnienie).
- Normalizuj objawy arytmii.
W późniejszych stadiach farmakoterapia jest nieskuteczna; rokowanie pacjenta można poprawić jedynie za pomocą metod leczenia chirurgicznego (poszerzenie światła aorty balonem, wymiana zastawki).

Terapia lekowa
Lekarz prowadzący przepisuje zestaw leków indywidualnie, biorąc pod uwagę stopień zwężenia i objawy chorób współistniejących.
Stosuje się następujące leki:
| Grupa leków | Nazwa leku | Jaki mają wpływ? |
|---|---|---|
| Glikozydy nasercowe | Digitoksyna, strofantyna | Zmniejsz tętno, zwiększ ich siłę, serce pracuje wydajniej |
| Beta-blokery | Koronalny | Normalizuj rytm serca, zmniejsz częstotliwość dodatkowych skurczów komorowych |
| Diuretyki | Indapamid, weroszpiron | Zmniejszyć objętość płynu krążącego w organizmie, obniżyć ciśnienie krwi, złagodzić obrzęki |
| Leki przeciwnadciśnieniowe | Lizynopryl | Mają działanie rozszerzające naczynia krwionośne, obniżają ciśnienie krwi |
| Środki metaboliczne | Mildronian, przedprzewodowy | Normalizują metabolizm energetyczny w komórkach mięśnia sercowego |

We wczesnym stadium nabyte zwężenie zastawki aortalnej należy chronić przed możliwymi powikłaniami infekcyjnymi (zapalenie wsierdzia). Pacjentom zaleca się profilaktyczną antybiotykoterapię w przypadku wszelkich zabiegów inwazyjnych (ekstrakcja zęba).
Leczenie chirurgiczne
Metody operacyjnego leczenia zwężenia aorty wskazane są w następujących stadiach choroby:
- pacjent skarży się na duszność po umiarkowanym wysiłku, osłabienie, zmęczenie, zawroty głowy;
- duszność pojawia się po każdej aktywności fizycznej (chodzenie po płaskiej powierzchni) i nasila się przy umiarkowanym wysiłku (wchodzenie po schodach);
- ataki ostrego bólu w klatce piersiowej i omdlenia pojawiają się po nagłych zmianach pozycji ciała.
W późnych stadiach (światło naczynia jest zamknięte w ponad 75%) interwencja chirurgiczna jest w większości przypadków (80%) przeciwwskazana ze względu na możliwość rozwoju powikłań (nagła śmierć sercowa).
Rozszerzanie balonu (ekspansja)
Chirurgia plastyczna zastawki aortalnej

Wymiana zastawki aortalnej
Protetyka Rossa
Pacjent przez całe życie:
- jest zarejestrowany u kardiologa;
- poddaje się badaniu co najmniej dwa razy w roku;
- po protetyce stale bierze leki przeciwzakrzepowe.
Zapobieganie
Zapobieganie nabytemu zwężeniu sprowadza się do wyeliminowania możliwych przyczyn i czynników ryzyka rozwoju patologii.
Niezbędny:
- Leczyć źródła przewlekłych infekcji (przewlekłe zapalenie migdałków, próchnica zębów, odmiedniczkowe zapalenie nerek).
- Normalizuj swoją dietę, aby zapobiec rozwojowi miażdżycy.
- Rzuć palenie (nikotyna zwiększa ryzyko rozwoju patologii sercowo-naczyniowych w 47% przypadków).
Dla pacjentów z patologiami sercowo-naczyniowymi ogromne znaczenie ma optymalna równowaga potasu, sodu i wapnia w diecie, dlatego dietę należy omówić z lekarzem.

Prognoza
Zwężenie zastawki aortalnej od kilkudziesięciu lat przebiega bezobjawowo. Rokowanie zależy od stopnia zwężenia światła tętnicy – zmniejszenie średnicy naczynia do 30% nie komplikuje życia pacjenta. Na tym etapie wskazane są regularne badania i kontrola kardiologa. Choroba postępuje powoli, dlatego objawy narastającej niewydolności serca nie są zauważalne dla innych ani dla samego pacjenta (14–18% chorych umiera nagle, bez wyraźnych cech zwężenia).
Ale w większości przypadków trudności pojawiają się po zablokowaniu naczynia o ponad 50%, pojawieniu się ataków dusznicy bolesnej (rodzaj choroby wieńcowej) i nagłym omdleniu. Niewydolność serca postępuje szybko, staje się powikłana i znacznie skraca oczekiwaną długość życia pacjenta (od 2 do 3 lat).
Patologia wrodzona kończy się śmiercią u 8–10% dzieci w pierwszym roku życia.
Terminowe leczenie chirurgiczne poprawia rokowanie: ponad 85% operowanych przeżywa do 5 lat, a 70% ponad 10 lat.
Wyróżnia się trzy rodzaje zwężenia aorty:
- zastawkowe (wrodzone lub nabyte);
- nadzastawkowe (tylko wrodzone);
- podzastawkowy (wrodzony lub nabyty).
Głównymi przyczynami nabytego zwężenia aorty są:
- miażdżyca aorty;
- zmiany zwyrodnieniowe zastawek z ich późniejszym zwapnieniem;
- choroba reumatyczna płatków zastawki (najczęstsza przyczyna choroby);
- infekcyjne zapalenie wsierdzia.
Reumatyczne uszkodzenie płatków zastawki (reumatoidalne zapalenie wsierdzia) powoduje skurcz płatków zastawki, w wyniku czego stają się one sztywne i gęste, co jest przyczyną zwężenia otworu zastawki. Często obserwuje się zwapnienie zastawki aortalnej, co dodatkowo ogranicza ruchomość zastawek.
W infekcyjnym zapaleniu wsierdzia obserwuje się podobne zmiany prowadzące do rozwoju zwężenia aorty. Często przyczyną choroby jest toczeń rumieniowaty układowy i reumatoidalne zapalenie stawów.
Miażdżycy aorty towarzyszą ciężkie procesy zwyrodnieniowe, stwardnienie, sztywność i zwapnienie płatków włóknistego pierścienia zastawki, które również przyczyniają się do utrudniania odpływu krwi z lewej komory.
Czasami u osób starszych przyczyną zwężenia aorty są pierwotne zmiany zwyrodnieniowe zastawki. Zjawisko to nazywa się „idiopatycznym zwapnieniem aorty”.
Wrodzone zwężenie aorty powstaje na skutek wad i nieprawidłowości w rozwoju zastawki. W późniejszych stadiach choroby objawom zwężenia aorty towarzyszy silne zwapnienie, które pogarsza przebieg choroby.
Dlatego u wszystkich pacjentów z pewnym stopniem zwężenia aorty, niezależnie od przyczyny, dochodzi do deformacji zastawki aortalnej i ciężkiego zwapnienia.
Objawy zwężenia aorty
W zależności od stopnia zwężenia aorty, pacjenci mogą przez długi czas nie odczuwać dyskomfortu, tj. przez długi czas choroba nie daje żadnych objawów.
Przy wyraźnym zwężeniu ujścia zastawki pacjenci zaczynają skarżyć się na pojawienie się ataków dławicy piersiowej, szybkie zmęczenie i osłabienie podczas aktywności fizycznej, omdlenia i zawroty głowy z szybką zmianą pozycji ciała oraz duszność. W szczególnie ciężkich przypadkach objawem zwężenia aorty są ataki uduszenia (obrzęk płuc lub astma sercowa).
U pacjentów z izolowanym zwężeniem ujścia aorty mogą wystąpić dolegliwości związane z pojawieniem się objawów niewydolności prawej komory (uczucie ciężkości w prawym podżebrzu, obrzęk). Te objawy zwężenia aorty występują w przypadku znacznego nadciśnienia płucnego spowodowanego wadą zastawki mitralnej w połączeniu ze zwężeniem aorty.
Podczas ogólnego badania pacjenta ma charakterystyczną bladość skóry.
Główne metody instrumentalnej diagnostyki zwężenia aorty to:
- badanie rentgenowskie;
- Echokardiografia;
- Cewnikowanie serca
Leczenie zwężenia aorty
W przypadku ciężkiego zwężenia aorty leczenie farmakologiczne jest zwykle nieskuteczne. Jedyną radykalną metodą leczenia jest wymiana zastawki aortalnej. Gdy pojawią się objawy choroby, szanse na przeżycie bez operacji znacznie się zmniejszają. Pacjenci żyją średnio nie dłużej niż pięć lat po wystąpieniu objawów, takich jak ból serca, objawy niewydolności lewej komory i omdlenia.
Po rozpoznaniu zwężenia zastawki aortalnej pacjentowi należy zalecić profilaktykę infekcyjnego zapalenia wsierdzia.
W przypadku bezobjawowego zwężenia aorty leczenie farmakologiczne ma na celu utrzymanie rytmu zatokowego, zapobieganie chorobie niedokrwiennej serca i normalizację ciśnienia krwi.
Po pojawieniu się skarg, jeśli operacja nie jest możliwa, przepisuje się leczenie farmakologiczne. Dlatego w przypadku niewydolności serca za pomocą leków starają się wyeliminować zatory w krążeniu płucnym, przyjmując leki moczopędne. Jednak zbyt aktywne ich stosowanie może przyczynić się do rozwoju nadmiernej diurezy, hipowolemii i niedociśnienia tętniczego. W przypadku dysfunkcji skurczowej lewej komory Digoksyna jest przepisywana jako lek objawowy, zwłaszcza w przypadku migotania przedsionków.
U pacjentów ze zwężeniem aorty leki rozszerzające naczynia są przeciwwskazane, gdyż ich stosowanie może prowadzić do omdlenia. Jednakże w przypadku ciężkiej niewydolności serca dozwolone jest ostrożne podawanie nitroprusydku sodu.
W przypadku wrodzonego zwężenia aorty u dzieci można zastosować walwuloplastykę balonową aorty. Metoda ta pozwala na zmniejszenie maksymalnego gradientu przezzastawkowego o 65%, jednak technika ta wymaga głównie ponownej operacji w ciągu 10 lat. Po walwuloplastyce u pacjentów może rozwinąć się niewydolność aorty.
Najbardziej skuteczną metodą leczenia zwężenia aorty jest chirurgiczna wymiana zastawki aortalnej. Wymiana zastawki aortalnej jest wskazana w przypadku ciężkiego zwężenia aorty w następujących przypadkach:
- obecność omdlenia, dławicy piersiowej lub niewydolności serca;
- w połączeniu z operacją bajpasów wieńcowych;
- w połączeniu z operacjami na innych zaworach.
Chirurgiczne leczenie stenozy aortalnej znacząco poprawia samopoczucie pacjenta i rokowanie przeżycia. Można ją z powodzeniem przeprowadzić nawet u pacjentów w podeszłym wieku, bez ryzyka rozwoju ciężkich patologii. Do protetyki stosuje się autoprzeszczepy, protezy allogeniczne, alloprzeszczepy, protezy mechaniczne lub bioprotezy świńskie i protezy z osierdzia bydlęcego.
Film z YouTube na temat artykułu:
Informacje mają charakter ogólny i są podawane w celach informacyjnych. Przy pierwszych oznakach choroby skonsultuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!
Pierwszy wibrator został wynaleziony w XIX wieku. Napędzany był silnikiem parowym i przeznaczony do leczenia kobiecej histerii.
Według wielu naukowców kompleksy witaminowe są praktycznie bezużyteczne dla ludzi.
Każda osoba ma nie tylko unikalne odciski palców, ale także odciski języka.
Regularne korzystanie z solarium zwiększa ryzyko zachorowania na raka skóry o 60%.
Dentyści pojawili się stosunkowo niedawno. Jeszcze w XIX wieku wyrywanie chorych zębów należało do obowiązków zwykłego fryzjera.
Badania pokazują, że kobiety pijące kilka szklanek piwa lub wina tygodniowo są bardziej narażone na ryzyko zachorowania na raka piersi.
W naszych jelitach rodzą się, żyją i umierają miliony bakterii. Można je zobaczyć tylko pod dużym powiększeniem, ale gdyby je złożyć, zmieściłyby się w zwykłej filiżance kawy.
Kiedy kochankowie się całują, każdy z nich traci 6,4 kalorii na minutę, ale jednocześnie wymieniają się prawie 300 rodzajami różnych bakterii.
Kiedy kichamy, nasz organizm całkowicie przestaje pracować. Nawet serce się zatrzymuje.
Amerykańscy naukowcy przeprowadzili eksperymenty na myszach i doszli do wniosku, że sok z arbuza zapobiega rozwojowi miażdżycy naczyń. Jedna grupa myszy piła zwykłą wodę, a druga grupa piła sok arbuzowy. W rezultacie naczynia drugiej grupy były wolne od blaszek cholesterolowych.
Nawet jeśli serce człowieka nie bije, może on żyć długo, jak pokazał nam norweski rybak Jan Revsdal. Jego „silnik” zatrzymał się na 4 godziny po tym, jak rybak zgubił się i zasnął na śniegu.
W ciągu życia przeciętny człowiek wytwarza nie mniej niż dwie duże kałuże śliny.
Ludzki żołądek dobrze radzi sobie z ciałami obcymi bez interwencji medycznej. Wiadomo, że sok żołądkowy może nawet rozpuścić monety.
Bardziej prawdopodobne jest, że złamiesz kark, jeśli spadniesz z osła, niż jeśli spadniesz z konia. Tylko nie próbuj zaprzeczać temu stwierdzeniu.
Najrzadszą chorobą jest choroba Kuru. Cierpią na nią jedynie członkowie plemienia For z Nowej Gwinei. Pacjent umiera ze śmiechu. Uważa się, że przyczyną choroby jest zjedzenie ludzkiego mózgu.
Czy znasz sytuację, gdy dziecko przez kilka dni chodzi do przedszkola, a potem przez 2-3 tygodnie choruje w domu? Sytuacja staje się jeszcze gorsza, jeśli dziecko cierpi na alergię.
Zastawka aortalna i jej wady
Witryna zawiera informacje referencyjne. Prawidłowa diagnoza i leczenie choroby możliwe jest pod okiem sumiennego lekarza.
Budowa zastawki aortalnej
Zastawka aortalna składa się z następujących elementów:
- Podstawą zastawki jest pierścień włóknisty. Pierścień tkanki łącznej oddzielający lewą komorę od aorty.
- Trzy zastawki półksiężycowate to „kieszenie”, które szczelnie się zamykają, blokując światło prowadzące do aorty.
- Zatoki Valsalvy to zatoki aorty, które znajdują się za płatkami zastawki półksiężycowatej.
Podstawą zastawki jest włóknisty pierścień wykonany z elastycznej i gęstej tkanki łącznej. Znajduje się na granicy lewej komory i aorty. W tym momencie aorta rozszerza się, a za każdym płatkiem zastawki znajduje się mała zatoka. Dwie z nich wydzielają prawą i lewą tętnicę wieńcową.
Mechanizm zaworowy
- Włókna elastyny, które znajdują się z boku komory, pomagają zastawkom przyjąć pierwotną pozycję: docisnąć do ścian aorty i otworzyć przejście krwi do aorty.
- Korzeń aorty (rozszerzenie na samym początku tej tętnicy) kurczy się i zaciska zastawki.
- Kiedy ciśnienie w komorze przekracza ciśnienie w tętnicy, krew wpychana jest do aorty i dociska zastawki do jej ścianek.
Zamykanie zaworu
Po skurczu komory przepływ krwi zwalnia. W tym przypadku w pobliżu ścian aorty, w zatokach, tworzą się małe wiry, podobne do wirów. Uważa się, że to właśnie te wiry odpychają płatki zastawki od ścian w kierunku środka aorty. Dzieje się to bardzo szybko. Elastyczne klapy szczelnie zamykają światło komory. Tworzy to dość głośny dźwięk. Można to usłyszeć za pomocą stetoskopu.
Niewydolność zastawki aortalnej
Powody
Wady wrodzone rozwijają się z powodu następujących wad:
- zamiast trzech rozwijają się dwa płatki zastawki;
- jeden liść jest większy od drugiego, rozciągnięty i zwisający;
- otwory w klapach zaworów;
- niedorozwój jednego z zaworów.
Zazwyczaj wady wrodzone aorty powodują niewielkie zmiany w przepływie krwi, ale z biegiem czasu zastawka może się pogorszyć i wymagać leczenia.
- syfilis
- posocznica
- dusznica
- zapalenie płuc
Choroby zakaźne powodują powikłania sercowe - infekcyjne zapalenie wsierdzia. Choroba ta powoduje zapalenie wewnętrznej wyściółki serca, która tworzy również zastawki. Na płatkach zastawek gromadzą się bakterie, najczęściej paciorkowce, gronkowce i chlamydie. Tworzą kolonie. Z góry guzki te są pokryte białkiem krwi i porośnięte tkanką łączną. W rezultacie na kieszeniach zastawki aortalnej pojawiają się brodawkowate narośla. Uszczelniają drzwi i uniemożliwiają ich szczelne zamknięcie w odpowiednim momencie.
- reumatyzm
- toczeń rumieniowaty
Reumatyzm jest przyczyną 80% przypadków niewydolności zastawki aortalnej. W chorobach autoimmunologicznych komórki tkanki łącznej rozmnażają się szybko. Dlatego na klapach zastawek pojawiają się narośla i zgrubienia. W końcu opiera się na wielu komórkach łącznych. W rezultacie kieszenie ulegają pomarszczeniu i deformacji, jak tkanina syntetyczna prasowana gorącym żelazkiem.
- miażdżyca aorty
- osady wapnia na zaworze
- nadciśnienie
- silny cios w klatkę piersiową
- zmiany związane z wiekiem - ekspansja korzenia aorty.
Czynniki te mogą spowodować odkształcenie lub nawet pęknięcie jednej z klapek zaworu. W tym drugim przypadku pogorszenie stanu zdrowia następuje szybko. Jednak u większości ludzi niedomykalność aorty rozwija się stopniowo, a stan z czasem się pogarsza.
Objawy niewydolności zastawki aortalnej
- Uczucie przyspieszonego bicia serca;
- Pulsacja w obszarze dużych naczyń w całym ciele;
- Ból w okolicy serca;
- Zawrót głowy;
- szum w uszach;
- Duszność podczas wykonywania codziennych czynności;
- Omdlenia spowodowane słabym krążeniem w mózgu;
- Ciężkość i ból w prawym podżebrzu związany z zastojem krwi w wątrobie;
- Obrzęk nóg.
Objawy obiektywne to objawy niedomykalności mitralnej, które lekarz rozpoznaje podczas badania.
- Blada skóra - wynika z faktu, że małe naczynia krwionośne skóry odruchowo się zwężają;
- Silna pulsacja tętnic, jest to szczególnie widoczne w tętnicach szyjnych;
- Pulsacja języczka i migdałków;
- Źrenice zwężają się podczas skurczu serca i rozszerzają w fazie relaksacji. Te „pulsujące” objawy wynikają z zaburzenia napięcia małych tętnic. Rozszerzają się zauważalnie, gdy przechodzi przez nie fala tętna, która pojawia się po skurczu komór.
- U młodych ludzi może rozwinąć się garb sercowy, czyli wypukłość w klatce piersiowej. Jest to wynikiem wzrostu wielkości serca;
- Podczas dotykania klatki piersiowej lekarz słyszy pod dłonią silne uderzenia lewej komory;
- Opukiwanie ujawnia wzrost rozmiaru serca;
- Podczas osłuchiwania za pomocą stetoskopu lekarz słyszy szmer serca podczas skurczu komór. Są spowodowane turbulencjami krwi przepływającej pomiędzy zdeformowanymi płatkami zastawki;
- Puls jest przyspieszony, naczynia są gęste i łatwo wyczuwalne;
- Znacząca różnica pomiędzy ciśnieniem górnym i dolnym. Jeśli normalne ciśnienie wynosi 120/80, to przy niewydolności aorty może wynosić 160/55. Wynika to z faktu, że przy każdym uderzeniu lewa komora wyrzuca do naczyń dużą ilość krwi.
Obiektywne objawy są zróżnicowane, ale niestety nie mogą dokładnie wskazywać, że problem dotyczy zastawki aortalnej:
- Szmer skurczowy występuje podczas skurczu komór (skurczu). Pojawia się, gdy krew przedostaje się do aorty obok zmodyfikowanych płatków zastawki. Ich nierówne krawędzie tworzą zawirowania, których dźwięk słychać;
- Szmer rozkurczowy pojawia się, gdy komory się rozluźniają (rozkurcz), a ciśnienie w nich spada. Przez luźno zamkniętą zastawkę część krwi wraca z aorty. Jednocześnie przechodzi głośno przez wąską dziurę.
Echokardiografia lub USG serca pozwala zidentyfikować:
- Zaburzenia w płatkach zastawki aortalnej;
- Drżenie płatków zastawki mitralnej pomiędzy lewym przedsionkiem a lewą komorą;
- Powiększenie lewej komory.
USG Doppler (rodzaj USG serca) – monitor pokazuje, jak krew przedostaje się przez mały otwór w zastawce aortalnej z powrotem do lewej komory.
Diagnostyka
- Fonokardiografia i słuchanie ujawniają szmery serca, gdy komory kurczą się i rozluźniają.
- Dopplerografia. Dopplerografia pokazuje odwrotny przepływ krwi z aorty do lewej komory.
- Zdjęcie rentgenowskie ujawnia powiększone serce.
- Kontrola. Podczas badania zauważalna jest silna pulsacja tętnic.
Skargi pacjenta pomagają wyjaśnić diagnozę. Dlatego przed pójściem do lekarza przeanalizuj, co Cię niepokoi i postaraj się jak najdokładniej wyjaśnić swoje uczucia.
Leczenie
Zapobiega przedostawaniu się jonów wapnia do komórek. Dzięki temu serce słabiej się kurczy, potrzebuje mniej tlenu i ma możliwość odpoczynku. Lek jest potrzebny, jeśli okresowo dokuczają Ci ataki nieregularnego bicia serca i podwyższonego ciśnienia krwi. Przez pierwsze dni przyjmuj PMG 3 razy dziennie. Następnie dawkę dostosowuje się w zależności od samopoczucia.
Leki moczopędne są przepisywane prawie wszystkim osobom cierpiącym na tę chorobę. Zmniejszają obciążenie serca, łagodzą obrzęki, usuwają sole i obniżają ciśnienie krwi. W pierwszych dniach leczenia przepisuje się mg/dzień. Dawkę zwiększa się stopniowo w celu osiągnięcia poprawy samopoczucia. Lek można przyjmować długotrwale: codziennie lub co drugi dzień, zgodnie z zaleceniami lekarza.
Lek ten jest potrzebny, jeśli niewydolności aorty towarzyszy poszerzenie korzenia aorty, zaburzenia rytmu serca i podwyższone ciśnienie krwi. Blokuje receptory beta-adrenergiczne i zapobiega ich interakcji z adrenaliną. Dzięki temu serce jest lepiej ukrwione, a ciśnienie krwi spada. Stosować 1 tabletkę 40 mg 2 razy dziennie. W przypadku braku efektu lekarz może zwiększyć dawkę. Ale jeśli masz przewlekłe choroby wątroby, musisz zażywać lek w mniejszych ilościach. Dlatego nie zapomnij poinformować lekarza o swoim stanie zdrowia i przyjmowanych już lekach.
Lek ten pomaga zmniejszyć napięcie w ścianach naczyń krwionośnych, złagodzić skurcze małych tętnic i poprawić krążenie krwi. Zmniejsza się obciążenie lewej komory i spada ciśnienie. Weź Hydralazine mg 3-4 razy dziennie. Dawkę zwiększa się stopniowo, aby uniknąć skutków ubocznych. Leku tego nie należy stosować w przypadku szybkiego tętna, choroby zastawki mitralnej, miażdżycy lub niedostatecznego ukrwienia serca (choroba wieńcowa). Dawkę i czas trwania kursu ustala lekarz. Lek ten jest często przepisywany osobom, które są przeciwwskazane do operacji.
Leczenie chirurgiczne
- dysfunkcja lewej komory;
- lewa komora wzrosła do 6 cm lub więcej;
- duża objętość krwi (25%) powraca z aorty do komory podczas jej rozkurczu (rozkurczu), a osoba cierpi na objawy choroby;
- choroba przebiega bezobjawowo, nie ma skarg na zły stan zdrowia, ale około 50% krwi wraca do komory.
Przeciwwskazania do zabiegu.
- wiek powyżej 70 lat, ale kwestię tę rozwiązuje się indywidualnie;
- Ponad 60% krwi powraca z aorty do komory;
- ciężkie choroby przewlekłe.
Rodzaje operacji:
- Kontrpulsacja balonowa wewnątrzaortalna
Operację tę wykonuje się w przypadku początkowej postaci niewydolności zastawki aortalnej. Do tętnicy udowej wprowadza się balonik o pojemności 2–50 ml i dołączony do niego wąż doprowadzający hel. Gdy balon dotrze do zastawki aortalnej, zostaje gwałtownie napompowany. Pomaga to w wyrównaniu płatków zastawki aortalnej, dzięki czemu zamykają się one mocniej.
- drobne zmiany w klapkach zaworów;
- odwrotny przepływ krwi 25-30%.
Jego zalety
- nie wymaga dużego nacięcia;
- pozwala na szybszą rekonwalescencję po operacji;
- łatwiej tolerować.
Wady operacji
- nie można wykonać, jeśli w tkankach aorty występują zaburzenia: miażdżyca, tętniak, rozwarstwienie;
- nie ma możliwości skorygowania poważnych zmian w klapach zaworów;
- istnieje ryzyko ponownego rozwoju niewydolności aorty w ciągu 5-10 lat.
- Wszczepienie sztucznej zastawki
Jest to najczęstsza operacja stosowana w leczeniu niewydolności zastawki aortalnej. Wytrzymuje duże obciążenia, dlatego prawie często instaluje się sztuczny zawór wykonany z silikonu i metalu, który nie ulega zużyciu. Proteza biologiczna i odbudowa płatków zastawek praktycznie nie są przeprowadzane.
- odwrotny przepływ krwi wynosi 25-60%, jeśli odsetek jest wyższy, wzrasta ryzyko, że po operacji funkcja lewej komory nie ulegnie poprawie;
- silne i liczne objawy choroby;
- powiększenie lewej komory powyżej 6 cm.
Jego zalety
- zapewnia dobre wyniki w każdym wieku poniżej 70 lat i przy wszelkich zmianach zastawkowych;
- zdecydowana większość ludzi dobrze toleruje operację;
- stan zdrowia znacznie się poprawia;
- Możesz jednocześnie pozbyć się niewydolności tętniczej.
Wady operacji
- wymaga rozcięcia klatki piersiowej i podłączenia aparatu do sztucznego krążenia;
- powrót do zdrowia wymaga 2 miesięcy;
- operacja nie jest skuteczna, jeśli wystąpi ciężka niewydolność krążenia.
Pamiętaj, że tylko operacja może całkowicie wyleczyć niedomykalność zastawki aortalnej. Dlatego jeśli lekarze zalecają Ci ten konkretny rodzaj leczenia, nie zwlekaj. Im szybciej otrzymasz nową zastawkę, tym większe masz szanse na pełne i zdrowe życie.
Zwężenie zastawki aortalnej
Powody
- zastawka ma dwie płatki zamiast trzech
- zawór składa się z jednego skrzydła
- pod zaworem znajduje się membrana z otworem
- poduszka mięśniowa nad zastawką aortalną
Nabyte wady zastawek w wyniku różnych chorób:
- posocznica
- zapalenie gardła
- zapalenie płuc
Podczas chorób zakaźnych bakterie (głównie paciorkowce i gronkowce) dostają się do krwi i wraz z nią przenoszone są do serca. Tutaj osadzają się na błonie wewnętrznej i powodują jej zapalenie - infekcyjne zapalenie wsierdzia. W rezultacie na wsierdziu i płatkach zastawki pojawiają się nagromadzenia drobnoustrojów – narośla przypominające brodawki, które zwężają światło wewnątrz zastawki lub powodują zrośnięcie płatków.
- reumatyzm
- toczeń rumieniowaty układowy
- twardzina skóry
Choroby ogólnoustrojowe powodują zaburzenia procesów podziału komórek tkanki łącznej tworzącej zastawkę. Jego komórki dzielą się i na płatkach zastawek tworzą się narośla. Kieszenie mogą się zrastać, co uniemożliwia całkowite otwarcie zaworu.
- Zwapnienie zastawki aortalnej - złogi soli wapnia wzdłuż krawędzi zastawek.
- Miażdżyca to odkładanie się płytek cholesterolowych na wewnętrznej powierzchni aorty i zastawki.
Po 50. roku życia wzdłuż krawędzi zastawki zaczynają gromadzić się blaszki wapniowe lub tłuszczowe. Tworzą narośla, uniemożliwiają zamknięcie zastawek i częściowo blokują światło, gdy zastawki są otwarte. Dlatego zwężeniu zastawki aortalnej często towarzyszy niewydolność.
Objawy
- Normalna powierzchnia wynosi 2-5 cm2
- Powierzchnia ujścia łagodnego zwężenia większa niż 1,5 cm2
- Powierzchnia umiarkowanego zwężenia 1-1,5 cm2
- Ciężkie zwężenie, powierzchnia otworu mniejsza niż 1 cm2
Zwykle pierwsze objawy choroby pojawiają się, gdy powierzchnia dziury zmniejsza się do 1 cm2.
- Ból i uczucie ciężkości w klatce piersiowej – dławica piersiowa. Pojawia się, ponieważ wzrasta ciśnienie w lewej komorze i krew naciska na jej ściany;
- Półomdlały. Dzieje się tak dlatego, że przez wąski otwór do aorty dostaje się niewielka ilość krwi. Ciśnienie w nim spada, a narządy nie otrzymują wystarczającej ilości krwi i tlenu. Jest to odczuwane przede wszystkim przez mózg. Kiedy odczuwa głód tlenu, osoba czuje się słaba, ma zawroty głowy i traci przytomność;
- Obrzęki kończyn dolnych są spowodowane niewydolnością krążenia i upośledzonym odpływem krwi żylnej;
- Objawy niewydolności serca pojawiają się w wyniku dysfunkcji lewej komory:
- Duszność podczas wysiłku;
- Duszność podczas leżenia;
- Nocne ataki kaszlu;
- Zwiększone zmęczenie.
Obiektywne znaki lub to, co znajdzie lekarz
- Blada skóra z powodu niedostatecznego dopływu krwi do małych naczyń;
- Puls jest powolny (bradykardia) i słaby;
- Podczas osłuchiwania serca słychać charakterystyczny szmer. Występuje pomiędzy skurczami komór. Jego pojawienie się wynika z faktu, że ciśnienie w lewej komorze wzrasta, a krew wpada do wąskiego otworu zastawki aortalnej. Im wyższe ciśnienie w komorze, tym głośniejszy hałas powstający w wyniku turbulencji w przepływie krwi;
- Dźwięk zamykania zastawki aortalnej jest słabo słyszalny. Dzieje się tak, ponieważ stopione klapki zaworów nie zamykają się wystarczająco szczelnie i szybko.
Dane z badania instrumentalnego
- objawy powiększenia lewej komory i pogrubienia jej ściany
- zaburzenia rytmu serca
Zdjęcie rentgenowskie może być prawidłowe lub wykazywać:
- powiększenie lewego przedsionka i komory
- zarys serca przypomina but
- złogi wapnia na zastawce lub w dolnej części aorty
Echokardiografia przezklatkowa (USG serca przez klatkę piersiową) może ujawnić:
- powiększenie lewej komory i pogrubienie jej ścian
- powiększenie lewego przedsionka
- membrana pod zaworem
- poduszkę nad zastawką aorty
- niepełne zamknięcie zaworów
- liczba skrzydeł
- zwężony otwór zaworu
Echokardiografia przezprzełykowa – sondę wprowadza się do przełyku, bardzo blisko serca. Pozwala zmierzyć powierzchnię otworu w zastawce aortalnej.
- zobaczyć kierunek przepływu krwi
- zmierzyć natężenie przepływu
- określić ilość krwi przepływającej przez zastawkę aortalną
- zobacz zwężenie nad zaworem
- zidentyfikować niewydolność zastawki aortalnej - niepełne zamknięcie jej zastawek
Cewnikowanie serca to badanie stanu serca za pomocą specjalnego cewnika, który wprowadza się do jego jamy przez duże naczynia. Przepisywany wyłącznie osobom powyżej 50. roku życia, u których dane EchoCG nie zgadzają się z wynikami innych badań. Za pomocą tej metody określa się ciśnienie w komorach serca i charakterystykę przepływu krwi przez zastawkę aortalną.
Leczenie zwężenia zastawki aortalnej
Lek jest potrzebny, jeśli lekarz wykrył zatory w płucach. Torsemid zmniejsza ilość wody w organizmie i objętość krwi krążącej w naczyniach. Ale leki moczopędne są przepisywane ostrożnie i w małych dawkach. W przeciwnym razie może to spowodować spadek ciśnienia w tętnicach, do których i tak dociera już niedostateczna ilość krwi. Zalecana dawka wynosi 2,5 mg 1 raz/dobę. Stosować rano, niezależnie od posiłków.
Poprawia ukrwienie serca oraz łagodzi ból i uczucie ciężkości za mostkiem. Zmniejszają zapotrzebowanie mięśnia sercowego na tlen i poprawiają ukrwienie serca. Stosować 2-3 razy dziennie, popijając niewielką ilością wody. Tabletek nie należy żuć ani łamać. Dawkę leku przepisuje lekarz. Nawet niewielki jego nadmiar może spowodować pogorszenie i omdlenia na skutek spadku ciśnienia.
Przepisany w celu zapobiegania infekcyjnemu zapaleniu wsierdzia w każdym zaostrzeniu chorób przewlekłych: zapalenie migdałków, odmiedniczkowe zapalenie nerek. I przed różnymi procedurami, które mogą spowodować przedostanie się bakterii do krwi: ekstrakcja zęba, aborcja. Lek stosować 1 raz na jednostkę, chyba że lekarz zaleci inny schemat.
Operacja zwężenia zastawki aortalnej
- pojawiają się oznaki choroby zmniejszające zdolność do pracy: osłabienie, duszność, zmęczenie;
- umiarkowane i ciężkie zwężenie, powierzchnia otworu w zastawce aortalnej jest mniejsza niż 1,5 metra kwadratowego. cm;
Przeciwwskazania do zabiegu
- wiek powyżej 70 lat;
- ciężkie choroby współistniejące.
Rodzaje operacji
- Walwuloplastyka balonowa aorty
Balon wprowadza się przez małe nacięcie w tętnicy udowej, do której podłączony jest wąż doprowadzający hel. Gdy urządzenie dotrze do zastawki aortalnej, balon zostaje napełniony, co zwiększa prześwit pomiędzy płatkami zastawki.
- dzieciństwo;
- pacjenci w wieku poniżej 25 lat bez złogów wapnia na zastawce;
- u dorosłych z ciężkim zwężeniem przed operacją wymiany zastawki;
- w wieku dorosłym, jeśli operacja wymiany zastawki aortalnej jest przeciwwskazana.
Zalety metody
- metoda mało traumatyczna;
- wysoka skuteczność u dzieci;
- nie wymaga zatrzymania akcji serca i podłączenia do aparatu do sztucznego krążenia;
- pozwala odzyskać siły w ciągu 7-10 dni.
Wady metody
- może być konieczna ponowna operacja w ciągu 10 lat;
- istnieje ryzyko rozwoju niewydolności aorty ze względu na to, że na płatkach zastawki pojawią się blizny, które nie będą się szczelnie zamykać;
- skuteczność u dorosłych wynosi 50%, po roku zwężenie może wystąpić ponownie.
- Wymiana zastawki aortalnej
W miejsce dotkniętej zastawki aortalnej umieszcza się:
- Proteza sztuczna wykonana z trwałych i zaawansowanych technologicznie materiałów: silikonu i metalu.
- Bioprotezy:
- Zastawka przeszczepiona z własnej tętnicy płucnej;
- Zastawka pobrana z serca zmarłej osoby;
- Bioprotezy zwierzęce: świńskie lub bydlęce.
Wskazania do wymiany zastawki aortalnej
- półomdlały;
- poważne osłabienie i zmęczenie;
- naruszenia skurczu lewej komory;
- Podczas skurczu komór tylko 50% krwi przepływa przez zwężony otwór aorty.
Zalety operacji
- przynosi znaczną poprawę w każdym wieku;
- niska śmiertelność podczas i po operacji;
- podczas operacji można jednocześnie skorygować braki w funkcjonowaniu aorty;
- eliminuje wszystkie objawy choroby;
- Oczekiwana długość życia po takiej operacji jest taka sama jak u osób zdrowych.
Wady operacji
- Okres rekonwalescencji trwa 1-2 miesiące;
- Bioprotezy zużywają się, instaluje się je u osób powyżej 60. roku życia
- Proteza mechaniczna zwiększa ryzyko powstania zakrzepów i wymaga ciągłego stosowania leków rozrzedzających krew – antykoagulantów.
Ostatecznie wybór operacji zależy od wieku i ogólnego stanu zdrowia. Słuchaj zaleceń lekarza i nie zwlekaj z leczeniem – to pomoże Ci całkowicie pozbyć się problemów z sercem.
Zaloguj się do profilu
Rejestracja
Zajmie Ci to mniej niż minutę
Zaloguj się do profilu
Zwężenie zastawki aortalnej
Stenoza aortalna (stenoza aortalna, zwężenie aorty) to zwężenie ujścia aorty w wyniku zespolenia płatów zastawki, uniemożliwiające prawidłowy przepływ krwi z lewej komory do aorty.
Stenozę aorty stwierdza się u 20–25% osób chorych na wady serca, przy czym u mężczyzn występuje ona 3–4 razy częściej niż u kobiet.
Istnieją trzy główne postacie zwężenia aorty:
- zastawka (wrodzona lub nabyta);
- podzastawkowy (wrodzony lub nabyty);
- nadzastawkowe (wrodzone).
Zwężenie zastawki jamy ustnej aorty może być wrodzone lub nabyte.
Przyczynami nabytego zwężenia aorty są:
- reumatyczne uszkodzenie płatków zastawki (najczęstsza przyczyna);
- miażdżyca aorty;
- infekcyjne zapalenie wsierdzia i niektóre inne;
- pierwotne zmiany zwyrodnieniowe zastawek z późniejszym zwapnieniem.
W przypadku reumatycznego zapalenia wsierdzia płatki zastawki zrastają się, stają się gęstsze i sztywniejsze, co jest przyczyną zwężenia otworu zastawki.
Często obserwuje się zwapnienie (zwapnienie) zastawki aortalnej, co dodatkowo zmniejsza ruchomość zastawek i zwęża pierścień zastawki.
Niezależnie od etiologii zwężenia aorty, na pewnym etapie powstawania wady dochodzi do wyraźnego zwapnienia zastawki aortalnej, co często dodatkowo zwiększa niedrożność zastawki i utrudnia diagnostykę różnicową.
Reumatyczne zwężenie ujścia aorty najczęściej łączy się z reumatycznym uszkodzeniem zastawki mitralnej lub ciężką niedomykalnością zastawki aortalnej.
W przypadku zwężenia aorty, które rozwija się w starszym wieku na tle miażdżycy aorty lub pierwotnych zmian zwyrodnieniowych płatków zastawki z jej zwapnieniem, niedrożność zastawki jest mniej wyraźna i zwykle nie towarzyszą jej istotne zaburzenia hemodynamiczne.
Zastawka aortalna zwykle składa się z trzech płatków (półksiężyców), które otwierają się i zamykają, regulując przepływ krwi. W przypadku zwężenia aorty (zwężenia) zastawka ma zwykle tylko dwa płatki, w wyniku czego otwór jest węższy niż normalnie, co utrudnia przepływ krwi. Dlatego, aby przepchnąć krew przez zastawkę, lewa komora musi pracować ciężej.
Objawy zwężenia aorty
Obraz kliniczny stenozy aortalnej wynika z charakterystycznych zaburzeń hemodynamicznych, jakie towarzyszą tej wadzie.
Ściany lewej komory gęstnieją, ponieważ stale pompuje ona krew przez wąską zastawkę aortalną, podczas gdy przerośnięty mięsień sercowy potrzebuje zwiększonego dopływu krwi. W końcu dopływ krwi staje się niewystarczający i podczas wysiłku fizycznego pojawia się ból w klatce piersiowej (dławica piersiowa). Niewystarczający dopływ krwi może uszkodzić mięsień sercowy. W takim przypadku ilość krwi wyrzucanej z serca staje się niewystarczająca w stosunku do potrzeb organizmu.
Powstała niewydolność serca objawia się dusznością podczas wysiłku i zmęczeniem. Osoba z ciężkim zwężeniem aorty może stracić przytomność podczas wysiłku fizycznego, ponieważ wąski otwór uniemożliwia komorze pompowanie wystarczającej ilości krwi do tętnic. Stenoza aortalna przez długi czas przebiega bezobjawowo.
Przy znacznym zwężeniu ujścia zastawki najbardziej typowymi dolegliwościami są te spowodowane obecnością stałej objętości wyrzutowej, względną niewydolnością wieńcową i niewydolnością lewej komory:
- zawroty głowy, omdlenia podczas wysiłku lub gwałtowne zmiany pozycji ciała;
- zmęczenie, osłabienie podczas aktywności fizycznej;
- ataki typowej dusznicy bolesnej;
- duszność podczas wysiłku, a następnie w spoczynku;
- w ciężkich przypadkach - ataki uduszenia (astma sercowa lub obrzęk płuc).
Dolegliwości związane z pojawieniem się objawów niewydolności prawej komory (obrzęk, uczucie ciężkości w prawym podżebrzu itp.) są stosunkowo rzadkie u pacjentów z izolowanym zwężeniem ujścia aorty i występują przy znacznym nadciśnieniu płucnym, w tym wywołanym kombinacją zwężenie i wady zastawki mitralnej.
Przyczyny zwężenia aorty
Istnieje genetyczna predyspozycja do zwężenia aorty. Nie można również wykluczyć roli niekorzystnych czynników wpływających na płód podczas powstawania serca w rozwoju zwężenia zastawki aortalnej.
U starszych pacjentów zwężenie aorty jest częściej skutkiem zwłóknienia i gromadzenia się wapnia w płatkach zastawki. Zwężenie aorty tego typu zaczyna się rozwijać po 60. roku życia, ale zwykle nie daje objawów aż do 70. lub 80. roku życia. Stenoza aorty może być konsekwencją reumatyzmu przebytego w dzieciństwie. W tym przypadku zwykle towarzyszy mu uszkodzenie zastawki mitralnej w postaci zwężenia, niewydolności lub połączenia obu.
U młodych ludzi najczęstszą przyczyną zwężenia jest reumatyzm. Zwężenie otworu zastawki aortalnej może nie być widoczne w okresie niemowlęcym, ale wada staje się oczywista wraz z rozwojem dziecka. Rozmiar zastawki pozostaje taki sam, ale serce powiększa się i stara się pompować coraz więcej krwi przez wąską zastawkę. Zastawka może mieć tylko dwie ulotki zamiast zwykłych trzech; może być ich cztery. Z czasem otwór takiego zastawki często staje się twardy i wąski, gdyż na jego krawędziach osadza się wapń.
Diagnostyka zwężenia aorty
W badaniu ogólnym zwraca się uwagę na charakterystyczną bladość skóry („bladość aorty”), spowodowaną zmniejszeniem rzutu serca i powstającą na tym tle tendencją naczyń obwodowych do odczynów zwężających naczynia.
Akrokjanoza występuje w późniejszych stadiach choroby i zwykle nie jest tak wyraźna jak w przypadku wady mitralnej serca. Obrzęk nóg występuje dość rzadko.
Wilgotne rzężenia w płucach wskazują, że u pacjenta wystąpiła niewydolność lewokomorowa i zastój krwi w krążeniu płucnym. Powiększenie wątroby, a także inne objawy niewydolności prawej komory, są rzadkie w izolowanym zwężeniu aorty. Główną metodą diagnostyki zwężenia aorty jest badanie echokardiograficzne.
EKG może pozostać stałe przez długi czas. Później wykrywa się odchylenia osi elektrycznej serca w lewo i inne oznaki przerostu lewej komory: wzrost załamka R, zmniejszenie odcinka ST, zmianę załamka T w lewych odprowadzeniach przedsercowych.
Wraz z dekompensacją serca i rozwojem miogennego poszerzenia komory obserwuje się typowe radiologiczne oznaki jej ekspansji, w szczególności wydłużenie dolnego łuku lewego konturu serca.
Rokowanie w przypadku zwężenia aorty
Rokowanie zależy od ciężkości zwężenia. Głównymi objawami istotnymi prognostycznie są bóle serca, omdlenia, objawy niewydolności lewej komory. Oczekiwana długość życia po wystąpieniu tych objawów wynosi średnio 5 lat, w 5% wszystkich przypadków lat.
Leczenie zwężenia aorty
U niektórych dzieci z wrodzonym zwężeniem aorty zwężenie jest na tyle poważne, że wymaga korekty chirurgicznej, ale patologia ta występuje częściej u dorosłych. Czasami u dzieci w pierwszym roku życia rozwija się niewydolność serca i zmniejsza się przepływ krwi do narządów. Takie dzieci wymagają doraźnej opieki - leczenia farmakologicznego, a czasami doraźnej operacji - walwuloplastyki balonowej, podczas której zastawka jest rozciągana i pękana wraz z rurką (cewnikiem) zakończoną balonem. Bezpieczna i skuteczna alternatywa dla wymiany zastawki, chirurgicznej naprawy zastawki i walwuloplastyki balonowej (polegająca na wprowadzeniu do zastawki cewnika z balonikiem na końcu, a następnie nadmuchaniu balonu w celu rozciągnięcia otworu zastawki). Walwuloplastyka balonowa, nawet jeśli zwężenie często nawraca, ma zastosowanie u wątłych starszych pacjentów, którzy nie mogą przejść poważnego zabiegu operacyjnego. Jednak najlepszym leczeniem dla dorosłych w każdym wieku jest wymiana zastawki. Zapewnia doskonałe rezultaty. Dzieci w wieku szkolnym i młodzi dorośli muszą otworzyć zawór
chirurgicznie lub zastąpić sztucznym, choć niektórzy pacjenci leczeni są innymi metodami.
Dzieci z ciężkim zwężeniem aorty wymagają operacji jeszcze przed wystąpieniem objawów. Wczesne leczenie jest ważne, ponieważ nagła śmierć może nastąpić, zanim pojawią się jakiekolwiek objawy.
U osoby dorosłej, u której występują omdlenia, dusznica bolesna i duszność wysiłkowa spowodowane zwężeniem aorty, konieczna jest chirurgiczna wymiana zastawki aortalnej, zanim dojdzie do trwałego uszkodzenia lewej komory. Każda osoba posiadająca protezę zastawki powinna przyjmować antybiotyki przed zabiegami stomatologicznymi lub chirurgicznymi, aby zapobiec infekcji zastawki.
W artykule wykorzystano materiały z Medycznego Katalogu Chorób dla Lekarzy i Pacjentów
Dodaj komentarz
Reumatyzm
Wrodzone wady serca
- Strona główna
- Informator
- Choroby i objawy
- Zwężenie zastawki aortalnej
Informacje prezentowane na stronie mają wyłącznie charakter informacyjny i nie mogą zastąpić osobistej konsultacji z lekarzem! Ten zasób może zawierać materiały 18+