Гипертоническая болезнь как лечить. Современные методы лечения гипертонической болезни
Гипертоническая болезнь, или гипертония, представляет собой повышение систолического и диастолического давления, нарушение регуляции кровообращения. Развитие патологии провоцирует дисфункция высших центров сосудистой регуляции. Среди артериальных гипертензий гипертоническая болезнь встречается в 95% случаев, остальные 5% приходятся на долю .
Артериальное давление повышается по причине стрессового состояния, когда высшие нервные центры головного мозга вырабатывают чрезмерное количество гормонов. В результате этого у человека отмечается спазм периферических артериол, задержка ионов натрия и жидкости в крови. Это приводит к увеличению объема крови в сосудах и резкому повышению артериального давления. Далее увеличивается вязкость крови, стенки сосудов утолщаются, просвет уменьшается, формируется хроническое повышенное давление, и артериальная гипертензия становится стабильной.
Согласно Международной классификации болезней МКБ-10, артериальная гипертензия имеет код I10 (первичная) и I15 (вторичная). В МКБ-10 гипертония относится к болезням, принадлежащим к классам от I10 до I15.
Факторы риска появления гипертонической болезни:
- заболевания почек и органов мочевыделительной системы;
- сахарный диабет;
- курение;
- чрезмерное употребление алкоголя;
- наследственная предрасположенность;
- злоупотребление солью;
- недостаток магния в организме;
- нехватка витамина Д;
- хронический стресс;
- интоксикация вредными металлами при работе на вредном производстве;
- малоподвижный образ жизни и отсутствие физических нагрузок;
- прием гормональных контрацептивов;
- паузы в работе дыхательной системы во время сна.
Кроме того, у 1% больных гипертонической болезнью диагностируют эндокринные заболевания:
- недостаток или чрезмерное содержание гормонов щитовидной железы;
- феохромоцитому – одиночные опухоли мозгового слоя надпочечников;
- синдром Кушинга – повышение содержания в крови глюкокортикоидных гормонов коры надпочечников;
- первичный гиперальдостеронизм – клинический синдром чрезмерной выработки альдостерона надпочечниками;
- первичный гиперпаратиреоз – избыточная выработка паратиреоидного гормона.
При развитии гипертонической болезни проницаемость стенок сосудов увеличивается, и они пропитываются плазмой. В результате развивается артериосклероз, который вызывает необратимые изменения в тканях организма.
Классификация
Классификация по МКБ-10 включает в себя несколько параметров:
- по показателю стабильности повышения артериального давления;
- по показателю повышения диастолического давления;
- по ходу развития;
- по поражению органов-мишеней.
По уровню и стабильности повышения артериального давления выделяют следующие степени гипертонической болезни:
- I степень – мягкая. Отмечается незначительное повышение давления – от 140/90 до 160/99 мм ртутного столба. Не требует лечения, поскольку АД повышается кратковременно и самостоятельно стабилизируется;
- II степень – умеренная. Обуславливается повышением АД от 160/100 до 180/115 мм ртутного столба. Для нормализации давления требуется медикаментозное лечение;
- III степень – тяжелая. Уровень АД достигает 180/120 мм ртутного столба и выше. Характеризуется злокачественным течением и плохо поддается действию медикаментов.
В течении болезни при мягком прогрессировании выделяют три стадии:
- I стадия – транзиторная. Характеризуется нестабильным повышением и понижением АД, колеблется в пределах 140/95–180/105 мм ртутного столба. Иногда отмечаются незначительные ; патологические нарушения в центральной нервной системе и других органах отсутствуют;
- II стадия – стабильная. Регистрируется повышение АД от 180/100 до 200/115 мм ртутного столба. Все чаще появляются гипертонические кризы, при обследовании отмечаются поражения органов, ишемия головного мозга;
- III стадия – склеротическая. На этой стадии гипертонической болезни АД повышается до отметки 230/130 мм ртутного столба и выше. Гипертонические кризы становятся тяжелыми и частыми проявлениями, наблюдается поражение внутренних органов. Нарушения ЦНС угрожают жизни больного.
В зависимости от преобладания поражений в сердце, головном мозге и почках отмечают следующие клинико-морфологические формы:
- сердечная;
- почечная;
- мозговая;
- смешанная.
Симптомы

Гипертоническая болезнь в зависимости от поражения органов-мишеней и уровня повышения артериального давления, изменяется выраженность клинической картины.
В начале заболевания больной жалуется на следующие невротические нарушения:
- головная боль, которая локализуется в области затылка или лба;
- частые головокружения;
- непереносимость громкого звука или яркого света при головных болях;
- шум в ушах;
- тошнота;
- вялость;
- тахикардия;
- нарушение сна;
- быстрая утомляемость даже после незначительных нагрузок;
- неприятные покалывания в пальцах рук, которые сопровождаются потерей чувствительности в одном из пальцев;
- озноб в нижних конечностях;
- перемежающаяся хромота.
При быстром развитии заболевания гипертоническая болезнь и стабильном повышении АД от 140/90 до 160/95 мм ртутного столба, у пациента регистрируются такие симптомы:
- боли в грудной клетке;
- тупые боли в области сердца;
- одышка;
- ознобоподобный тремор;
- тошнота;
- рвота;
- мелькание «мушек» перед глазами;
- кровотечения из носа;
- повышенная потливость;
- отечность век, конечностей и лица;
- покраснение лица.
Гипертонический криз
При прогрессировании гипертонической болезни осложнения в виде кризов становятся чаще и тяжелее, длятся 3-4 дня. Отмечается повышение АД до высоких показателей. При гипертоническом кризе больной отмечает:
- холодный пот;
- чувство тревожности и страха;
- частые головные боли;
- озноб;
- нарушение речи;
- покраснение лица;
- отечность конечностей;
- нарушение зрения;
- онемение рта, губ и языка;
- тахикардию;
- рвоту.
Гипертонические кризы на начальной стадии не приводят к осложнениям. Стабильная и склеротическая стадии осложняются инфарктом миокарда, гипертонической энцефалопатией, почечной недостаточностью, отеком легкого и инсультами.
Диагностика
Анализ состояния больного с подозрением на гипертензию и гипертонию направлен на выявление стабильного подъема АД, исключение вторичной гипертензии, определение стадии заболевания. Обследование включает в себя такие методы:
- тщательный анализ анамнеза;
- замеры артериального давления на протяжении дня;
- биохимический анализ крови для определения уровня содержания сахара, креатинина, холестерина, калия;
- анализ крови на содержание кортикостероидов, альдостерона и активности ренина;
- анализ мочи по Зимницкому, Нечипоренко, проба Реберга;
- исследование глазного дна;
- ЭхоКГ;
- МРТ головного мозга;
- УЗИ органов брюшной полости;
- урография;
- аортография;
- КТ почек и надпочечников.
Лечение
Лечение гипертонической болезни подразумевает проведение комплекса мероприятий, направленных на:
- снижение АД до нормальных показателей;
- профилактику поражения органов;
- отказ от неблагоприятных факторов, провоцирующих развитие заболевания.
Немедикаментозная терапия
Такой метод лечения предусматривает ряд мероприятий, направленных на устранение неблагоприятных факторов, вызывающих развитие гипертонии, профилактику осложнений артериальной гипертензии. Они предусматривают:
- контроль массы тела;
- ведение активного ритма жизни;
- выполнение физических упражнений;
- отказ от курения и алкоголя;
- сокращение потребления жиров, соли и углеводов;
- увеличение потребления растительных жиров, клетчатки.
Часто больным назначают натуральные добавки, в состав которых входят следующие компоненты:
- магний. Нехватка этого элемента – одна из основных причин развития гипертонии. Прием препаратов с высоким содержанием магния в короткие сроки улучшает состояние здоровья. Действие магния направлено на стабилизацию сердечного ритма;
- таурин – натуральное вещество, оказывающее мощное мочегонное действие, снимает отечность. Он прекрасно дополняет магний в борьбе с гипертонией. Особенно полезен таурин при лечении сахарного диабета и ожирения, поскольку повышает чувствительность тканей к инсулину;
- коэнзим Q10 снижает артериальное давление, является дополнением к другим лекарственным препаратам и добавкам. Коэнзим улучшает работу сердечных мышц, придает бодрость, является главным натуральным веществом в лечении сердечно-сосудистых заболеваний;
- экстракт боярышника. Вещество улучшает кровоток в периферийных мелких сосудах, тормозит выработку ангиотензина-II. Показано принимать боярышник при сердечной недостаточности, тахикардии и стенокардии;
- чеснок отлично разжижает кровь, снимает напряженность кровеносных сосудов. Рекомендуется принимать в пищу каждый день для получения положительного результата. Можно заменить натуральное средство экстрактом чеснока в капсулах;
- рыбий жир. Жирные кислоты Омега 3 предупреждают риск появления инфаркта миокарда. Рекомендуется употреблять в пищу 2-3 раза в неделю жирную морскую рыбу или принимать препарат в капсулах.
Диета
Рациональное питание и выполнение физических упражнений – важная составляющая эффективного лечения гипертонии. На начальных стадиях диета способствует полному выздоровлению без применения медикаментозной терапии. Некоторые продукты необходимо обязательно включить в рацион, а другие – частично или полностью исключить.
Обязательные продукты:
- нежирное мясо кролика, индейки, отварная рыба;
- молочные продукты;
- нежирные супы;
- каши;
- овощи и фрукты, в состав которых входит калий и магний;
- бобовые;
- зерновые продукты, выполненные из твердых сортов пшеницы;
- орехи, семечки;
- из сладостей: зефир, варенье и пастила.
Ограниченные в употреблении продукты:
- соль;
- животные жиры (сметана, сливочное масло);
- легкоусвояемые углеводы;
- следует выпивать не более 1,5-2 литров жидкости в день.
Запрещенные продукты:
- кофе и другие кофеиносодержащие продукты;
- копченые, соленые, консервированные продукты;
- жирное и мучное;
- алкоголь;
- субпродукты.
Медикаментозная терапия
Препараты для лечения гипертонии назначаются пожизненно. Выбор подходящих лекарств выполняется индивидуально, с учетом данных результатов обследования больного и риска развития осложнений. В комплекс медикаментозного лечения включены препараты следующих групп:
- мочегонные средства, или диуретики. Чаще назначают тиазидные (слабые) или петлевые (сильные) лекарства. Препарат индапамид используется как сосудорасширяющее средство, хотя является слабо действующим диуретиком;
- бета-блокаторы нового поколения. Действие этих лекарств направлено на ослабление действия адреналина и других гормонов, разгоняющих сердце. Уменьшают частоту сердечных сокращений и объем перегоняемой крови, чем понижают нагрузку на сердце. Кроме того, уменьшают риск появления инфаркта. Часто назначается Небиволол или Небилет, который сужает сосуды;
- ингибиторы АПФ блокируют выработку вещества под названием ангиотензин-II, которое сжимает стенки кровеносных сосудов. В результате сосуды расслабляются, просвет увеличивается и улучшается кровоток. Ингибиторы АПФ предупреждают появление первого и повторного инфаркта, останавливают развитие почечной недостаточности. Пациентам назначаются Лизиноприл, Каптоприл, Эналаприл и др.;
- блокаторы рецепторов ангиотензина-II назначают больным с непереносимостью ингибиторов АПФ. Это лекарства нового поколения, действие которых аналогично ингибиторам. Среди действенных выделяют Лозартан, Валсартан, Лориста H, Навитен;
- антагонисты кальция. Улучшают ток крови за счет снятия напряжения в стенках сосудов. Некоторые препараты этой группы замедляют пульс, другие – нет, снижают риск появления инфаркта и инсульта. В большинстве случаев назначают Коринфар, Верапамил, Дилтиазем, Нифедипин и др.;
- антиадренергетические препараты повышают тонус парасимпатических нервов, что снимает напряжение с сердечных мышц, обеспечивая расслабление. В результате снижается пульс и уменьшается сердечный выброс. Среди препаратов эффективными являются Пентамин, Клофелин, Раунатин, Резерпин, Теразонин;
- артериолярные и венозные дилататоры рецепторов, среди которых выделяют Нитропруссид натрия, Димекарбин, Тенситрал.
Пациентам с повышенным показателем диастолического давления и тяжелыми приступами гипертонических кризов рекомендовано лечение в стационаре.
Лечение пожилых людей
Гипертоническая болезнь у пожилых людей старше 70 лет имеет характерные особенности. Сегодня лечить заболевание целесообразно, поскольку снижается риск инфаркта миокарда и инсульта. Назначать лекарства можно и людям свыше 80 лет, хотя побочный риск от приема препаратов возрастает. Это обусловлено тем, что у пожилых пациентов ослаблены почки, проявляются сопутствующие заболевания. Рекомендуют начинать прием лекарств с половины дозы, постепенно увеличивая.
У многих пациентов отмечается изолированная систолическая гипертония, которая проявляется повышенным систолическим и нормальным диастолическим давлением. Важно правильно назначить препараты, которые не окажут влияния на нормальные показатели.
Профилактика
Подразумевает контроль факторов риска. При этом, чем старше пациент, тем больше внимания рекомендуется уделять здоровому образу жизни. Рекомендуется:
- уменьшить потребление соли;
- включить занятия физкультурой, заниматься бегом или спортивной ходьбой;
- ограничить употребление алкоголя;
- увеличить прием растительной пищи, добавить в рацион питания зеленые овощи.
Методы лечения включают комплекс мероприятий, направленных на понижение давления крови на стенки сосудов и возобновление правильного функционирования поврежденных органов-мишеней. Во многом терапия заболевания зависит от стадии недуга.
Болезнь констатируется, когда показатели тонометра (в состоянии покоя человека) стабильно превышают значение 140/90 мм рт. ст. Гипертензия, зависимо от этиологии, делится на первичную и вторичную. Причины возникновения обоих видов могут быть самые разные.
Причины и классификация
Эссенциальная гипертония появляется на фоне таких рисков:
- курение;
- ожирение;
- возраст более 50 лет;
- сахарный диабет;
- стрессы.
В отличие от первичной, не возникает самостоятельно. Ее этиология зависит от имеющихся патологий.
К причинам вторичной гипертонии относят:
- стеноз почечной артерии;
- пиелонефрит;
- диабетическую нефропатию;

- феохромоцитому;
- гиперпаратиреоз коарктация аорты;
- открытый артериальный проток;
- гломерулонефрит;
- эритремию;
- беременность;
- алкоголь и так далее.
В 1999 г ВОЗ предложила новую в зависимости от числовых показателей тонометра. Так, нормальным считается АД с цифрами 120/80 мм рт. ст, первая степень заболевания констатируется при постоянных показателях в диапазоне 140-159/ 90-99 мм рт. ст, вторая – 160-179/100-109 мм рт. ст, третья устанавливается, когда давление регулярно повышается более 180/110 мм рт. ст.
На начальном этапе болезни симптомы практически отсутствуют. При дальнейшем прогрессировании патологии иногда возникает головная боль, шум, головокружение, шум, «мушки в глазах». Значительные признаки недуга наблюдаются после изменения функций органов-мишеней. В этих случаях человек отмечает ухудшение памяти (поражение полушарий головного мозга), появление никтурии или полиурии (поражение почек), понижение зрительных способностей.
Диагностика и терапия патологии заключается в сборе анамнеза, клинических анализов, выявлении пораженных органов. , чаще всего, носит комплексный характер и включает медикаментозные и немедикаментозные способы.
Медикаментозное устранение заболевания
Лекарственная терапия зависит от причины возникновения заболевания. Препараты, дозировку и длительность приема врач назначает индивидуально после обследования пациента.
Как правило, лечение гипертонии начинается с одного средства, а в случае необходимости может быть приписано несколько препаратов. Для медикаментозной терапии стабильно высокого АД используются препараты разных групп.
Ингибиторы ангиотензин-превращающего фермента. Эти средства оказывают влияние на ренин-ангиотензиновую систему. Такие лекарства понижают давление путем расширения артерий. При этом они не воздействуют на работоспособность сердца (не меняют частотность сокращений и фракцию выброса). Эти средства хорошо себя зарекомендовали при лечении вторичной гипертензии, вызванной сахарным диабетом и заболеваниями сердца. Но так как эти лекарства выводятся с уриной и способствуют расслаблению гладких мышечных структур, их не прописывают при поражении почек.
Бета-блокаторы чаще всего назначаются, когда гипертензия сопровождается тахикардией. Такие средства понижают показатели АД путем снижения сердечного выброса, уменьшения частоты сокращений органа, задержки импульсов. Эти лекарства оказывают гипотензивный эффект, независимо от расположения тела и активности человека, не вызывают привычки.
Мочегонные препараты уменьшают давление крови путем увеличения выведения из организма больного воды и натрия. Их приписывают при почечной недостаточности, потому что они улучшают кровоток, содействуют более эффективной работоспособности органов.
Блокаторы кальциевых каналов снижают сократительные способности сердечной мышцы путем не допускания поступления кальция в клеточную структуру органа. Эти препараты способствуют расширению артерий, улучшают коронарный кровоток.
Такие средства зачастую прописывают при артериальной гипертензии, осложненной ишемическим заболеванием сердца.
Вазодилататоры (чаще всего глицерин) снижают высокое давление путем расширения артерий.
Применяют, в основном, при стенокардии, но возможно использование и в случае гипертонического криза.
При медикаментозном лечении необходимо помнить, что:
- Нельзя «забывать» о приемах препаратов или на свое усмотрение снижать дозу.
- Надо постоянно контролировать свое давление (измерять тонометром не менее двух раз в день).
- При любых переменах самочувствия либо в случае появления новых симптомов, нужно сообщить об этом доктору.
Немедикаментозное избавление от недуга
Современные нефармакологические методы, как правило, назначаются в комплексе с лекарственной терапией. Совместное применение обоих способов очень эффективно.
Немедикаментозная терапия не имеет противопоказаний. Врачи рекомендуют ее всем пациентам, так как она позволяет несколько снизить показатели АД независимо от лекарств. Суть такого лечения заключается в устранении рисков, приведших к заболеванию.
Прежде всего, потребуется избавиться от таких факторов:
- Избыточной массы тела. Одна из самых частых причин возникновения гипертонической болезни. Согласно научным исследованиям, при увеличении веса человека на один килограмм давление крови на стенки сосудов повышается в среднем на 1 мм рт. ст. Помимо этого, если к высоким показателям АД привело ожирение, эффект от медикаментозного лечения намного ниже по сравнению с другими причинами.

- Никотин способствует артериальному сужению, что, в свою очередь, ведет к повышению систолических и диастолических показателей. Очень часто у курильщиков артериальная гипертензия сопровождается разного рода осложнениями. Для удачной борьбы с гипертонической болезнью бросить курить – непременное условие эффективной терапии.
- Соль. Поваренная соль в больших количествах препятствует выведению жидкости из организма, которая, поступая в кровь, увеличивает давление на стенки сосудов. Помимо этого, данный продукт значительно увеличивает чувствительность кровеносных артерий к сосудосуживающим веществам. При гипертонии рекомендуют ограничить употребление соли до 3 грамм в день (это касается общего количества, во всех блюдах) и жидкости не более 1, 5 литра.
- Алкоголь. Помимо того, что этиловый спирт снижает тонус сосудов, он способствует увеличению массы тела. А при лечении гипертонической болезни препятствует действию антигипертензивных лекарств. В сутки разрешается употребить не более 20 грамм водки.
Любая современная терапия гипертензии включает диету. Правильно составленное меню позволит предупредить развитие атеросклероза сосудов, оздоровит сердечную мышцу, восстановит нарушенный обмен веществ.
В рационе гипертоника:
- должны быть витамины и минералы в достаточном количестве (особенно калия, магния и кальция);
- не разрешаются калорийные продукты и легкоусвояемые углеводы;
- жиры ограничено.

Правильный способ питания заключается в употреблении еды небольшими порциями 4-5 раз в день.
Помимо этого, лечение гипертензии подразумевает нормализацию режима труд-отдых. Для эффективности терапии очень важен правильный дневной распорядок. После трудовой деятельности обязателен отдых не менее двух часов. Также для гипертоника очень важен ночной сон. Он должен длиться не меньше чем девять часов (днем тоже надо поспать 1,5-2 часа).
Касаемо физической нагрузки, то необремененная работа в утренний период способствует понижению давления. Ночная деятельность – стресс для организма. То есть работа в позднее время повышает показатели АД.
Очень часто болезнь появляется на фоне разнообразных стрессовых ситуаций. В этом случае пациентам рекомендуется пересмотреть свои взгляды на жизнь в целом и на восприятие ситуаций в частности. Так, надо «проще» относиться к неприятным ситуациям. Не стоит проявлять агрессию, таить злобу, обиду, зависть. Не нужно оставаться со своими проблемами «один на один». Всегда найдется человек, способный выслушать и помочь найти правильное решение. Справиться с негативными эмоциями поможет психотерапевт, аутотренинг или специальная дыхательная гимнастика. В случае когда больной обладает лабильной нервной системой, врач может назначить успокоительные средства.
Одной из причин, провоцирующих возникновение стабильно высокого АД, является гиподинамия. Низкая физическая активность, в основном, наблюдается у людей, работа которых заключается в долгом пребывании в сидячем положении.

Таким пациентам рекомендуют регулярные физические упражнения, включающие ходьбу с постепенным ускорением и плавание. Но в случае когда гипертония сопровождается поражением органов-мишеней, любые физические нагрузки должны быть согласованы с лечащим врачом.
При гипертонии доктор назначает ЛФК. Новые исследования в сфере влияния специальной гимнастики на сердце и сосуды доказали позитивный эффект от таких упражнений. Лечебно-физкультурный комплекс имеет строго индивидуальный характер и зависит от степени, формы недуга и состояния пациента. Занятия направлены на восстановление моторных рефлексов, артериального тонуса, оптимизацию обмена веществ, замедление прогрессирования атеросклероза.
Правильно составленная физическая нагрузка при гипертензии стимулирует регулирующие системы, мобилизует приспособительные механизмы, увеличивает возможности и терпимость к нагрузкам физического характера. Как правило, групповым занятиям сопутствуют положительные эмоции, что позитивно сказывается на нейронных процессах в коре мозга. Для снижения высокого тонуса мышц используют массаж, пассивные и изометрические занятия с дальнейшим расслаблением.
Лечебная гимнастика производит такой эффект:
- понижается раздражительность;
- исчезают головокружение и головная боль;
- проходит бессонница;
- повышается работоспособность.

Методика исполнения лечебной физкультуры также зависит от стадии и формы патологии. Общее требование – правильное сочетание общеукрепляющих со специальными упражнениями. Первые способствуют понижению давления крови на стенки сосудов, вторые снижают артериальный тонус.
Упражнения при гипертензии выполняются без натуживания и задерживания дыхания. Положительные результаты дает комбинация гимнастики и массажа головы, плеч и воротниковой зоны. Реабилитация после гипертензивного криза при второй и третьей стадии патологии также включает несложные физические тренировки. Во время постельного режима выполняется простая гимнастика для рук и ног. В промежутках делается дыхательная гимнастика. В дальнейшем, при борьбе с гипертонией, добавляются упражнения для укрепления равновесия и нормальной реакции сосудов на изменение положения головы и корпуса. После улучшения самочувствия больного разрешаются прогулки.
Людям, подпадающим под гипертонические факторы риска, следует для предупреждения развития патологии проводить профилактические мероприятия. Сюда, в первую очередь, надо отнести отказ от вредных привычек и изменение рациона питания. Также следует вести активный образ жизни, уделять время спорту, избегать переедания.
Достижение оптимального уровня артериального давления - далеко не единственная цель, которую преследует врач, подбирая ту или иную терапию больному гипертонической болезнью. Основной целью лечения является максимальное снижение риска развития осложнений, особенно осложнений, угрожающих жизни. Это достигается путем длительной пожизненной терапии, направленной на:
Снижение повышенного уровня АД до оптимальных значений;
Предотвращение необратимых изменений в артериях мышечного типа;
Защиту органов-мишеней, предупреждающую их дальнейшее повреждение;
Активное воздействие на неблагоприятные факторы риска, способствующие прогрессированию гипертензии и развитию ее осложнений (ожирение, гиперлипидемия, нарушения углеводного обмена, избыточное потребление соли, гиподинамия ит.п.).
По современным представлениям тактика ведения больных разрабатывается с учетом степени индивидуального риска, рассчитанного на основании оценки 4-х основных параметров:
Исходного уровня АД;
Наличия признаков поражения органов-мишеней;
Наличия неблагоприятных факторов; наличия сопутствующих заболеваний.
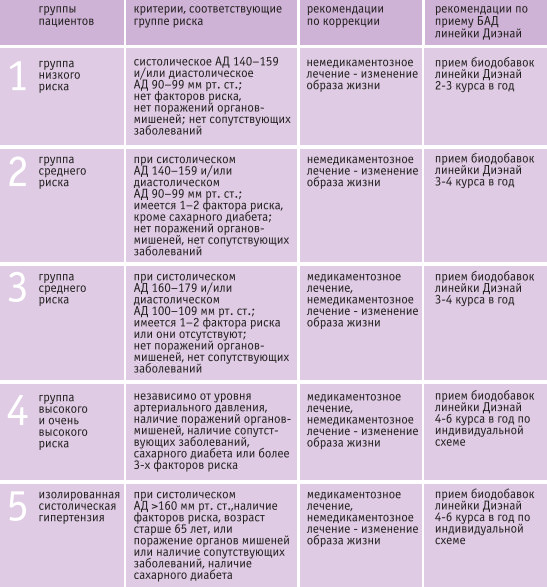
1. Группа низкого риска
(систолическое АД 140-159 и/или диастолическое АД 90-99 мм рт. ст.; нет факторов риска, нет поражений органов-мишеней; нет сопутствующих заболеваний): показано немедикаментозное лечение и наблюдение за больным в течение 6-12 мес.
2. Группа среднего риска
(при систолическом АД 140-159 и/или диастолическом АД 90-99 мм рт. ст.; имеется 1-2 фактора риска, кроме сахарного диабета; нет поражений органов-мишеней, нет сопутствующих заболеваний): показано немедикаментозное лечение и наблюдение за больным в течение З-б мес.
3. Группа среднего риска
(при систолическом АД 160-179 и/или диастолическом АД 100-109 мм рт. ст.; имеется 1-2 фактора риска или они отсутствуют; нет поражений органов-мишеней, нет сопутствующих заболеваний): показано медикаментозное лечение.
4. Группы высокого и очень высокого риска
(при наличии поражений органов-мишеней, сопутствующих заболеваний, сахарного диабета или более 3-х факторов риска, независимо от уровня АД): показано медикаментозное лечение.
5. При изолированной систолической артериальной гипертензии
и систолическом АД < 160 мм рт. ст. медикаментозное лечение показано при наличии факторов риска (в том числе - возраст больше 65 лет), или поражении органов-мишеней, или при наличии сопутствующих заболеваний, сахарного диабета. См.также таблицу2. Таким образом, чем выше исходный уровень давления крови, зарегистрированный до начала лечения, больше число имеющихся у больного неблагоприятных факторов риска и сопутствующих заболеваний, органных нарушений, тем активнее должно проводиться лечение гипертонической болезни. Согласно рекомендациям ВОЗ и Международного общества гипертонии, лечение первичной артериальной гипертонии следует проводить у всех больных.
Подход к лечению гипертонической болезни должен быть комплексным и включать как медикаментозное лечение (по показаниям), так и немедикаментозное воздействие.
Можно выделить 2 одинаково важных направления для коррекции гипертонической болезни:
1. немедикаментозная коррекция: включает в себя изменение образа жизни и прием биологически активных добавок;
2. медикаментозное лечение:прием лекарств, снижающих уровень давления крови.
Медикаментозное лечение в обязательном порядке должно быть назначено врачом и индивидуально подобрано. Подбор лекарств, снижающих давление, должен проводиться на основе результатов обследования пациента с учетом индивидуальной физиологии и особенностями течения болезни.
Оптимальным уровнем, на котором следует поддерживать АД у больных гипертонической болезнью, является:
АД < 130/85 мм рт. ст.
у лиц молодого и среднего возраста,а такжеу лиц, страдающих сахарным диабетом.
АД < 140/90 -110/60 мм рт. ст.
у лиц пожилого возраста. Достижение более низкого уровня кровяного давления не целесообразно, поскольку оно может способствовать снижению кровообращения жизненно важных органов, особенно головного мозга. -При изолированной систолической АГ систолическое АД не должно превышать 140 мм рт.ст. Главное правило медикаментозного лечения - непрерывность. Никогда нельзя резко прекращать прием препарата, т. к. у некоторых больных даже временные перерывы в терапии чреваты такими грозными осложнениями, как инфаркт миокарда и мозговой инсульт.
Примерно половина больных умеренной гипертонией может поддерживать нормальное давление, не прибегая к лекарствам. Для этого необходимо всего лишь отказаться от некоторых вредных привычек. Опыт показывает, что переход к здоровому образу жизни дает большее снижение смертности от гипертонии, чем любые фармацевтические новинки вместе взятые.
К сожалению, в нашей стране большинство взрослых людей скептически относится к подобным рекомендациям медиков или не прикладывает достаточно волевых усилий, чтобы им следовать.
Немедикаментозная коррекция будет оптимальной при сочетании изменения образа жизни и приеме биологически активных добавок.
Изменение образа жизни включает в себя:
Снижение избыточной массы тела;
Изменение пищевых привычек, диета с ограничением насыщенных жиров и легкоусвояемых углеводов;
Ограничение потребления поваренной соли;
Ограничение потребления алкоголя;
Отказ от курения;
Повышение физической активности;
Отсутствие негативных эмоций, переутомления, адекватная реакци на стрессовые ситуации.
Таким образом, изменение образа жизни направлено на устранение или уменьшение факторов риска, способствующих прогрессированию заболевания и развитию осложнений. Необходимо подчеркнуть, что эти мероприятия обязательны для каждого больного с гипертонической болезнью. Часто пациенты надеются только на прием медикаментов и не придают значения рекомендациям по немедикаментозной коррекции заболевания. Однако в последние годы убедительно доказано, что игнорирование мероприятий по изменению образа жизни часто приводит к невосприимчивости больных к терапии антигипертензив-ными лекарственными средствами. Только сочетание грамотной терапии с изменением образа жизни позволяет длительно поддерживать оптимальное артериальное давление.
Ежедневные правила для больного гипертонической болезнью
Прием биологически активных добавок вносит существенный вклад в коррекцию гипертонической болезни. Часто пациенты спрашивают, продолжать или прекратить медикаментозную терапию при приеме биодобавок. Прерывать прием медикаментов и переходить к курсу парафармацевтиков, было бы неоправданным риском для пациентов с артериальной гипертен-зией. Однако сочетание лекарств, прописанных врачом, с биодобавками -это совершенно иное дело. Необходимо помнить, что биологически активные добавки не являются симптоматическим средством для снижения артериального давления. Это вспомогательные средства, применение которых направлено на профилактику прогрессирования болезни и профилактику поражений органов-мишеней.
Применение биодобавок линейки Диэнай направлено на нормализацию обмена веществ, борьбу с атерос-клеротическим процессом, снижение интенсивности возрастных изменений, поддержание здоровья сосудов. Прием биодобавок и изменение образа жизни, проводимые параллельно с приемом антигипертензивных препаратов, позволяет существенно снизить дозы лекарственных препаратов и уменьшить риск возникновения побочных эффектов этих лекарственных средств, улучшить состояние пациента, повысить качество его жизни. Схема приема биодобавок линейки Диэнай подбирается с учетом основного диагноза, сопутствующих состояний и возраста. Практика показывает, что лучшие результаты по коррекции гипертонической болезни достигаются при системном и регулярном приеме биодобавок.
«Вазомакс» рекомендуется включать в схемы коррекции гипертонической болезни. «Вазомакс» способствует гармонизации тонуса нервной системы, поддерживает здоровье артерий и капилляров,улучшает состояние внутренних органов, прежде всего, сердца и головного мозга.




