Сколько можно прожить с врожденным пороком сердца. Врожденный и приобретенный порок сердца: что это такое, сколько живут с такими пороками сердца
- врожденный аортальный стеноз;
- коарктация аорты;
- транспозиция магистральных сосудов;
- тотальная аномалия легочных вен;
- коарктация аорты и ОАП.
Экология
Изменения на генетическом уровне могут быть обусловлены воздействием 3-х основных мутагенов:
Генетика
В число наиболее распространенных причин ВПС входят точечные генные изменения, а также хромосомные мутации, проявляющиеся делецией или дупликацией сегментов ДНК. К числу часто встречающихся мутаций относятся трисомии 21,13,18.
Существует связь между конкретными генами и определенными пороками. Например, выявлено, что мутация белка мышцы миокарда приводит к развитию дефектов межпредсердной перегородки.
Патогенез
В основе развития пороков сердца лежат 2 механизма:
| Нарушение кардиальной гемодинамики |
|
| Нарушение системной гемодинамики | Приводит к развитию системной гипоксии. |

Виды пороков сердца
В зависимости от механизма формирования патологии, ее подразделяют на два типа:
| Врожденные пороки |
|
| Приобретенные пороки | Могут сформироваться в любом возрасте. В качестве основных причин, которые могут привести к развитию патологии, выступают: ревматизм, гипертония, сифилис, ишемическая болезнь, атеросклеротические поражения сосудов, кардиосклероз, а также сильные травмы грудной клетки (миокарда). |
Также существует другая классификация:
Классификация в зависимости от локализации выглядит следующим образом:
- пороки клапанов;
- пороки межжелудочковой перегородки, а также межпредсердной перегородки.

Также можно выделить:
Также в амбулаторной карте должна быть указана степень порока, которая может быть от I до IV.
Клиническая картина
Симптоматика зависит от тяжести поражений. В основной массе признаки обнаруживаются в течение нескольких лет после рождения, однако встречаются случаи, когда патология так и не выявляется на протяжении жизни.
Как правило, на мысль о наличии нарушений могут натолкнуть шумы, выслушиваемые во время аускультации. В тоже время не все шумы возникают из-за пороков сердца.
Клинически пороки сердца описываются 4 синдромами:
- кардиальным: боли в груди, тахикардия, головокружения, пульсация сосудов;
- синдромом сердечной недостаточности;
- синдром хронической системной гипоксии: несоответствие нормам развития, симптомы барабанных палочек, часовых стекол;
- синдром дыхательных расстройств является характерным для врожденных пороков сердца с обогащением малого круга кровообращения.
Часто задаваемые вопросы
Сколько живут с врожденной или приобретенной патологией?
Необходимо сразу отметить, что не все диагнозы с формулировкой “порок сердца” должны вызывать панику. Некоторые из них вполне безобидны и не создают риска для жизни при соблюдении простейших рекомендаций специалиста.
Необходимо придерживаться правильного питания, избегать чрезмерных физических нагрузок, стрессов. При соблюдении этих условий существует возможность дожить до почтенного возраста, не испытывая сложностей со здоровьем, вызванных ПС.
Мало того, встречаются случаи, когда люди с не выявленной патологией жили долго и не обнаруживали у себя никаких симптомов.
Однако в тех случаях, когда болезнь диагностирована, необходимо регулярно проводить обследования, соблюдать меры профилактики. Даже незначительный дефект, не приносящий дискомфорта, рано или поздно под воздействием различных факторов может стать опасным. Поэтому нельзя сказать, сколько живут с пороком сердца без операции – для каждого пациента характерна своя история развития заболевания.
Пороки сердца могут проявляться поражением сердечной мышцы различной степени тяжести, нарушением работы клапанов, следствием которых в большинстве случаев становится сердечная недостаточность.
Нарушение работы механизмов сердца приводит к ухудшению кровообращения организма в целом. Это сопровождается повышением вероятности развития инфаркта или инсульта.
Запущенные формы патологии сопровождаются высоким уровнем риска летального исхода. При пороках, сопровождающихся риском для жизни, рекомендуется проведение хирургического вмешательства.
Есть ряд признаков, при возникновении которых необходимо в экстренном порядке обратиться к специалисту:
- одышка;
- отечность нижних конечностей;
- посинение кожных покровов;
- быстрое увеличение массы тела;
- постоянные головокружения;
- обморочные состояния;
- лабильность температуры тела;
- тошнота;
- зуд в конечностях.

Опасно ли это?
Даже врожденная форма порока сердца может не проявить себя сразу. Вплоть до третьего года жизни могут отсутствовать любые симптомы развития патологии. К числу признаков, которые могут свидетельствовать о нарушении, относятся: отставание в физическом развитии, одышка при физических нагрузках, бледность или синюшность кожи.
Клиническая картина дефектов, которые протекают на фоне посинения кожных покровов, включает следующие признаки: беспокойство, одышка, высокая вероятность обморока. Приступы, как правило, развиваются внезапно. Это состояние характерно для детей до 2-х летнего возраста.
Пороки, при которых развивается бледность кожи, сопровождаются отставанием в развитии, которое затрагивает нижнюю половину тела, возникновением головных болей и головокружений, болей в грудной клетке, животе, нижних конечностях.
Передается ли по наследству
Будущим родителям, имеющим в истории болезни эту патологию, очень важно знать, передается ли врожденный порок сердца по наследству.
Склонность к формированию патологии, связанной со структурными и функциональными нарушениями миокарда, могут передаваться от родителя к ребенку.
На сегодняшний день медицина обладает возможностями, которые позволяют определить патологию на раннем сроке, что дает возможность сразу отреагировать на имеющие место изменения.
Врожденная аномалия развития органов возникает в период внутриутробного развития плода. В последнее время все чаще врачи сталкиваются в своей практике с различного рода пороками сердца у новорожденных детей. Однако одним из самых редких видов врожденной патологии у плода является синдром пентада Кантрелла. Описание...
Верхний отдел сердца состоит из правого и левого предсердий, разделенных посередине продольной перегородкой без каких-либо просветов. Дефект межпредсердной перегородки является врожденным пороком сердца и характеризуется наличием в ней отверстия, способствующего сообщению между правым и левым предсердием. Первичный...
Под термином «пороки сердца» в медицине подразумевают целый спектр аномалий строения сердечной мышцы, которые в той или иной мере влияют на функционирование органа. При этом поражаться могут: сами стенки сердечных камер; клапаны, участвующие в разграничении камер; сосуды, отводящие кровь от сердца и приводящие к нему...
Под комплексом Эйзенменгера в медицине на сегодняшний день понимается сложная сердечная патология, в которую вовлечены межжелудочковая перегородка, аорта, правый желудочек. При этом в межжелудочковой перегородке отмечается наличие дефекта, правый желудочек имеет ярко выраженные признаки гипертрофии, а аорта...
Различные типы сердечных пороков являются весьма распространенной причиной, объясняющей раннюю детскую смертность. По данным статистики подверженность новорожденных патологиям этой группы составляет 5%. При этом в 2% случаев детей спасти не удается, так как пороки дают клиническую картину, которая несовместима с...
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.
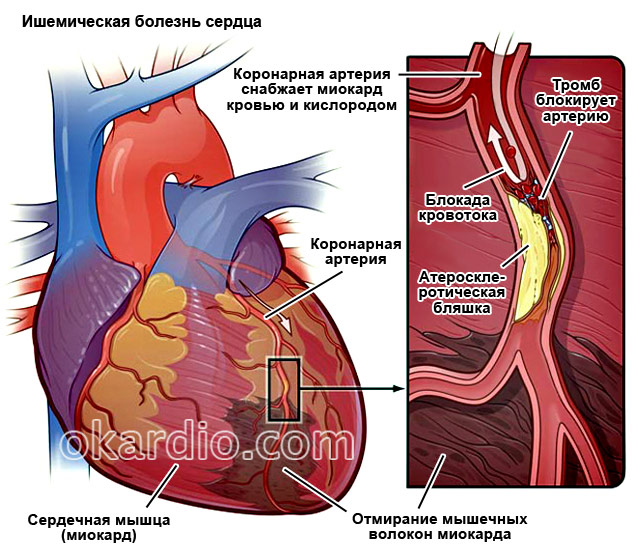
Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |
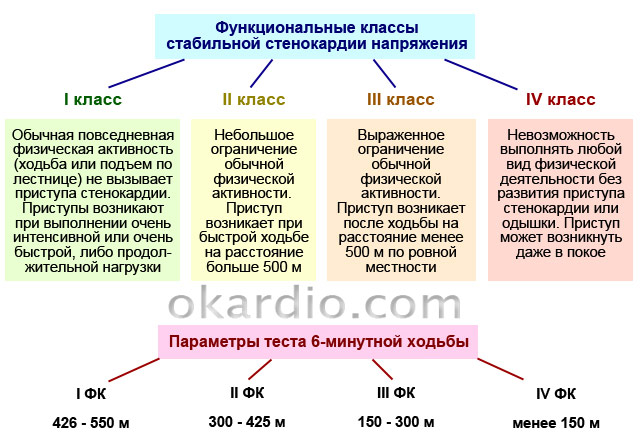
Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
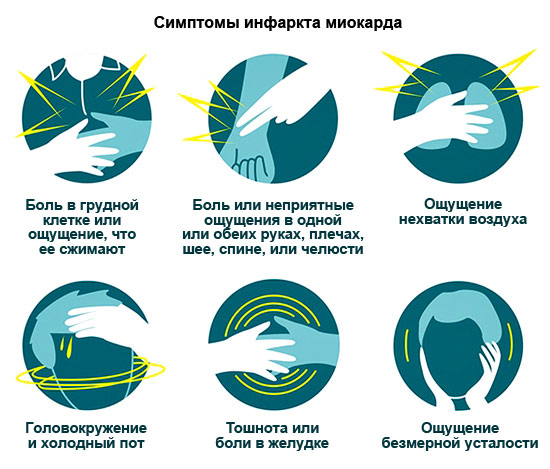
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана
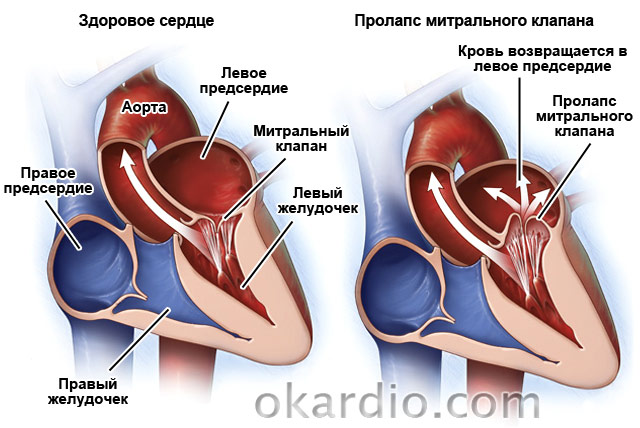
Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.

Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Распространенность
Наверное, неверно было бы сказать, что количество детей, рождающихся с пороками сердца, со временем должно уменьшиться. На это есть, по крайней мере, несколько объяснений. Во-первых, сегодня медицина оснащена всевозможными методами диагностики, которые позволяют на ранних сроках беременности или в первые дни жизни диагностировать наличие порока сердца у ребенка. Во-вторых, сегодня повысились шансы выживаемости деток, которые в свое время родились с пороком сердца. В-третьих, плохая экология, инфекции, хронические заболевания будущих мам и возраст деторождения лишь повышают общий риск рождения детей с пороками сердца.
Распространенность врожденных пороков сердца (ВПС) значительно варьирует в зависимости от того, какие ВПС включены в список исследуемых, а также от географических особенностей. Ежегодно в мире рождается около 1,5 миллиона детей с ВПС. Сегодня в мире существует две международные организации, которые фиксируют распространенность врожденных пороков сердца в различных регионах Азии, Европы, Африки, Америки. Приводим данные организации EUROCAT, отражающие распространенность ВПС в период с 2010 по 2014 год. Возьмем только число живорожденных детей. Цифры приводятся в абсолютной величине.

Перечислим от большего к меньшему:
- дефект межжелудочковой перегородки — 7563,
- дефект межпредсердной перегородки — 3616,
- открытый артериальный проток — 891,
- стеноз легочной артерии — 777,
- коарктация аорты — 709,
- атриовентрикулярный канал — 643,
- транспозиция магистральных сосудов — 544,
- тетрада Фалло — 543,
- стеноз, атрезия аортального клапана — 280,
- синдром гипоплазии левых камер — 261,
- аномалия митрального клапана — 258,
- двойное отхождение сосудов от правого желудочка — 188,
- атрезия легочной артерии — 139,
- тотальный аномальный дренаж легочных вен — 133,
- общий артериальный ствол — 106,
- единственный желудочек — 87,
- аномалия Эбштейна — 81,
- атрезия, стеноз трикуспидального клапана — 76,
- синдром гипоплазии правых камер — 65,
- атрезия аорты — 64.

Встречаемость приобретенных пороков сердца увеличивается с возрастом. Известно, что после 70 лет распространенность порока сердца увеличивается более чем на 11 процентов. Клапаны левой половины сердца поражаются в 7 раз чаще по сравнению с клапанами правой половины.
С апреля по июнь 2001 года проводилось крупнейшее европейское исследование по распространенности приобретенных (клапанных) пороков сердца. В это исследование вошел 5001 пациент. Около 72 процентов из всего количества пациентов не были оперированы, 28 — перенесли операцию на сердце. Согласно данным исследованиям частота встречаемости приобретенных пороков сердца составила: аортальный клапан — 44,3 процента; поражение митрального клапана — 34,3 процента; сочетанное поражение клапанов левой половины — 20,2 процента; поражение клапанов правой половины — 1,2 процента.
2 Факторы риска

Прежде, чем перейти к вопросу о продолжительности жизни с пороком сердца, уместно было бы поговорить о факторах риска. Среди приобретенных пороков сердца наиболее распространенными факторами риска согласно исследованию, указанному выше, являлись следующие: курение, артериальная гипертензия, сахарный диабет, перенесенный инфаркт миокарда (ИМ в анамнезе), поражение сонных артерий, хроническая обструктивная болезнь легких, атеросклеротическое поражение сосудов нижних конечностей, неврологические нарушения.
Факторами риска врожденных пороков сердца являются дефицит фолиевой кислоты, инфекционные заболевания беременной, сахарный диабет, запрещенные препараты в период беременности, алкоголь, наркотические средства, курение, ионизирующая радиация, возраст матери старше 35 лет, наследственность и др.
3 Продолжительность жизни

Вопрос о продолжительности жизни с пороком сердца волнует не только родителей, которые обеспокоены за состояние своего малыша. Переживают и взрослые пациенты. Ряд ВПС являются критическими, то есть, помощь таким пациентам должна быть оказана незамедлительно. При таких пороках сердце ребенка не в состоянии самостоятельно справляться со своей функцией. Благодаря тому, что сегодня есть прекрасная возможность провести операцию маленьким пациентам в первые дни их жизни, говорить об увеличении смертности детей с ВПС не приходиться.
Однолетняя выживаемость детей с критическими пороками сердца, к которым относятся транспозиция магистральных сосудов, стеноз аортального клапана, коарктация аорты, синдром гипоплазии левого желудочка, составила 75 процентов согласно исследованию, проводимого в период с 1979 по 2005 года. Однолетняя выживаемость с некритическими пороками составила 97 процентов. Выживаемость детей с критическими пороками сердца увеличилась от 67 до 83 процентов согласно данным этого же исследования.
Опасность представлять может не только наличие ВПС, но и те последствия и послеоперационные осложнения, которые могут поджидать после оперативного вмешательства. Н.Lindberg вместе с соавторами провели исследование, согласно которому получили данные о частоте смертельных случаев у прооперированных пациентов. Ранняя послеоперационная летальность в первые 30 суток составила 1 процент. Стоит отметить, что она снизилась с десяти до одного процента.

Интересные данные о продолжительности жизни пациентов с ВПС содержатся в исследованиях P.Khairy и соавторов. Согласно исследованию, смертность у пациентов, перенесших оперативное вмешательство в раннем возрасте по поводу ВПС, снизилась на 31 процент к 2005 году. Средний возраст смерти пациентов с ВПС увеличился с 2 до 23 лет. На сегодняшний день не проведено таких масштабных исследований относительно приобретенных пороков сердца, рассматривающих своей целью выявить уровень смертности населения.
К примеру, Американская Ассоциация Сердца приводит свои данные, согласно которым от клапанных пороков ежегодно в США умирает около 20 тысяч человек. В пересчете на 100 тысяч населения это составляет 7 человек. Сколько живут люди с приобретенным пороком сердца, зависит от множества факторов. Как правило, довольно часто операцию делают пациентам, имеющим сердечную недостаточность. Поэтому влияние любого из факторов риска заметно снижает продолжительность жизни пациента даже после операции. Многие пациенты в силу своего возраста отказываются от проведения операции на сердце.
Однако в последнее время большое количество кардиохирургов придерживаются того мнения, что возраст не должен быть противопоказанием для проведения хирургического вмешательства на клапанных пороках. Операции позволяют существенно повысить качество жизни пациентов. Риск послеоперационной летальности на клапанных пороках у пожилых пациентов не высокий и составляет около 10 процентов, учитывая и те операции, которые совершаются в стадии декомпенсированных пороков. Проведение оперативного вмешательства на клапанных пороках позволяет пациентам прожить не один десяток лет.
4 Профилактика осложнений

Важным моментом, который нельзя упускать ни в коем случае, является профилактика послеоперационных осложнений или просто осложнений ВПС. Проведенная операция по поводу ВПС не означает, что все позади. Родителям таких пациентов следует быть особенно внимательными к здоровью своего ребенка. Опасными осложнения ВПС у детей могут являться инфекционный эндокардит, полицитемия, простудные заболевания, пневмонии, нарушения ритма и др. Родителям стоит внимательно относиться к рекомендациям по уровню физической активности ребенка. И если есть какие-то ограничения, предусмотренные врачом, их следует придерживаться.
Также стоит оговаривать вопросы выбора секций, будущей профессии и т.д. Взрослым пациентам не стоит забывать о том, что усугубляет течение порока и рано приводит к явлениям сердечной недостаточности. Очень часто к формированию клапанных пороков приводит наличие хронических заболеваний сердечно-сосудистой системы у пациента. Отсутствие или низкая приверженность к лечению, нежелание выполнять рекомендации врача чреваты тем, что спустя некоторое время развиваются необратимые последствия, которые можно устранить только путем хирургической коррекции.
Порок сердца – это патология клапанов, которая приводит к нарушениям работы органов. Проблема развивается в период внутриутробного развития или может быть следствием перенесенных заболеваний. Пороки часто не проявляют себя годами, и человек узнает о них во время планового осмотра. Болезнь требует лечения, так как может стать причиной .
Что такое порок сердца и чем опасен
Пороками называют аномалии в строении и нарушения функций клапанов сердца, стенозы закрываемых ими отверстий, дефекты стенок и перегородок. Патологический процесс затрагивает один клапан или сразу несколько.
В связи с этими нарушениями клапан не выполняет свое предназначение, то есть, не полностью перекрывает отверстие, расположенное под ним. В результате этого во время сокращения кровь возвращается в сердечную камеру, из которой она только вышла. Это провоцирует застойные явления в камере, лежащей выше, и перегружает сердце.
Нижние камеры при этом заполняются кровью во время расслабления. Такое же состояние наблюдается при стенозе сосудов.
Постоянное переполнение камер нарушает ток крови. Благодаря своей пластичности сердце приспосабливается к такому состоянию. Чтобы справиться с нагрузкой, орган увеличивает толщину миокарда и объем камер.
Это состояние называют компенсированным пороком.
Сердечной мышце в таких условиях нужно больше питания. Поэтому возникает необходимость в усиленном кровотоке. Если кровоснабжение не усиливается, то миокарда слабнет, и развивается стадия декомпенсации.
Существуют разные пороки. В общем их насчитывают около ста видов.
Каждый представляет определенную опасность для здоровья человека. Болезнь практически всегда требует оперативного вмешательства, но каждый случай отличается индивидуальными особенностями.
Иногда оперативное вмешательство применяют для устранения . Существуют виды патологии, которые несмертельны, поэтому операцию откладывают на несколько лет.
Риск осложнений во время оперативного вмешательства особенно высок, если пациент новорожденный. На протяжении срока, на который отложили хирургические процедуры, больной должен принимать медикаменты.
Терапевтические процедуры позволяют облегчить работу сердца и улучшить самочувствие.
Виды
Пороки сердца делят на две большие группы. Они могут быть:
- Врожденными. Их формирование происходит в период внутриутробного развития. Во время закладки органов и систем может произойти какой-то сбой под влиянием внешних и внутренних факторов. К внешним относят неблагоприятную экологическую ситуацию, вирусные и инфекционные болезни во время беременности, употребление некоторых препаратов, нездоровый образ жизни беременной. Отклонения могут быть связаны с гормональными изменениями, наследственной предрасположенностью.
- Приобретенными. Они развиваются в любом возрасте под влиянием инфекционных и аутоиммунных заболеваний. В большинстве случаев дефект появляется при сифилисе, гипертонии, ишемии, ревматизме, атеросклерозе.
Также пороки бывают:
- простыми, когда изменения возникают в одном клапане;
- сложными, при которых сочетаются два и больше нарушений. Например, стеноз сочетается с клапанной недостаточностью;
- комбинированными. Они представлены в виде сложной комбинации нарушений, поразивших несколько клапанов или отверстий.
С учетом места, в котором они расположены, пороки бывают:
- митральными, аортальными, трикуспидальными, легочного клапана;
- перегородок между желудочками и предсердиями.
Чтобы полностью характеризовать патологии, их делят на:
- Белые. При них венозная кровь не смешивается с артериальной, и ткани не страдают от недостатка кислорода.
- Синие. Венозная кровь смешивается и забрасывается в артериальное русло. Это сопровождается выталкиванием крови недостаточно насыщенной кислородом, больной страдает от проявлений недостаточности сердца.
Также существует четыре степени развития пороков, которые выделяют в зависимости от особенностей нарушения кровообращения.
Приобретенные пороки
Патология часто заканчивается инвалидизацией или смертью в молодом возрасте. В большинстве случаев пороки вызываются ревматизмом. Причиной развития также могут быть атеросклеротические изменения, заражение сифилисом.
Структура сердца нарушается в результате затяжного сепсиса, травм и опухолей.
 Чаще всего развиваются пороки клапанов. Люди в возрасте 30 лет обычно страдают митральной или трикуспидальной недостаточностью. Аортальная недостаточность в результате сифилиса возникает после 50 лет. Пороки при атеросклерозе поражают людей после 60 лет.
Чаще всего развиваются пороки клапанов. Люди в возрасте 30 лет обычно страдают митральной или трикуспидальной недостаточностью. Аортальная недостаточность в результате сифилиса возникает после 50 лет. Пороки при атеросклерозе поражают людей после 60 лет.
Клапанная недостаточность характеризуется частичным возвращением выброшенной во время сокращения крови, переполняет отдел сердца и вызывает застойные явления.
Если сужается сердечное отверстие, возникают такие же нарушения. Из-за узкого отверстия кровь проходит через сосуды и следующую камеру с большими трудностями, вызывая переполнение и растяжение.
Если ревматизм развивается быстро, в результате осложнений больной становится инвалидом.
При сифилисе, хроническом сепсисе, выраженном атеросклерозе клапаны уплотняются, и нарушается их подвижность, из-за этого створки закрываются не полностью и развивается недостаточность. Часть крови на выходе из левого желудочка возвращается назад, что сопровождается его расширением и утолщением мышц.
При тяжелой форме недостаточности кровообращения происходит развитие отека легких или .
У больного при этом бледнеет кожный покров, пульсируют сосуды шеи и в такт пульсации покачивается голова. Недостаточное поступление кислорода вызывает головные боли и головокружения, дискомфорт в области сердца.
Изменениям подвергаются и показатели артериального давления: систолические значения повышаются, а диастолические – снижаются.
Если недостаточность поразила трехстворчатый клапан, то к нему чаще всего присоединяются другие отклонения. Проблема чаще формируется в сочетании с митральным стенозом.
Особыми проявлениями проблемы считают отек и одутловатость лица, посинение кожи до пояса.
Каким будет прогноз при таких пороках, зависит от своевременности и правильности лечения поражений сердца. Самочувствие обычно ухудшается во время стрессов, в период беременности и физической активности.
Врожденные пороки
Порок сердца — это патология, которая может возникнуть во внутриутробном периоде. Они развиваются при нарушении процесса закладки органов в эмбриональном периоде. Точные причины, вызывающие патологию, еще не определили. Но определенное влияние оказывает наличие инфекционных заболеваний у женщин вроде гриппа, краснухи, сифилиса, вирусного гепатита.
Неправильное питание и дефицит витаминов, негативное влияние радиации также могут привести к сбоям в развитии. Чаще всего незаращивается боталловая протока, межжелудочковая и предсердная перегородка. В редких случаях сужается легочная артерия и перешеек аорты.
У небольшого процента детей встречается развитие изолированного порока.
Все эти патологии сопровождаются сложными комбинированными анатомическими изменениями в структуре сердца.
Если ребенок родился с пороком, то его кожа синеет, пальцы утолщаются на концах и приобретают сходство с барабанными палочками.
Причины этих изменений в недостаточном поступлении кислорода к тканям. Уровень смертности от этой патологии раньше был достаточно высоким. На сегодняшний день развитие кардиохирургии позволяет сохранить жизнь детям.
Боталлов проток отвечает за соединение артерии и аорты. Во внутриутробном периоде он остается в открытом виде, до родов этот проток закрывается. Но иногда этого не происходит, из-за чего кровь переливается из желудочка в желудочек, вызывая их увеличение в размерах.
Если отверстие большое, то клинические проявления будут ярко выраженными. Для лечения применяют хирургические методики, заключающиеся в прошивании протока и его полном закрытии.
Нарушение в строении межжелудочковой перегородки характеризуется наличием незаращенного двухсантиметрового отверстия.
Под влиянием большого давления левого желудочка кровь переходит в правую сторону, вызывает расширение правого желудочка и застойные процессы в легких.
В связи с компенсаторными механизмами происходит увеличение левого желудочка. Если пациент не ощущает никакого дискомфорта, то проблему можно обнаружить методом аускультации, который позволяет выявить шумы в сердце.
Для устранения проблемы проводят оперативное вмешательство, в ходе которого отверстие закрывают синтетическими материалами.
Дефекты перегородок между предсердиями встречаются в 20% случаев. Они часто составляют и.
В области между предсердиями наблюдается наличие овального отверстия, закрывающегося в детстве. Но его закрытие происходит не всегда.
С левой стороны отверстие прикрывает листок клапана и плотно прижимает его под влиянием высокого давления в этом участке сердца. Но если развивается митральный стеноз, происходит повышение давления в правой стороне и наблюдается проникновение крови с правой стороны в левую.
Для устранения проблемы применяют оперативные методы лечения. При наличии мелкого дефекта отверстие сшивают. Если оно большое, то для закрытия используют трансплантаты и протезные материалы.
Подобные аномалии в развитии сердца опасны вероятностью тромбоэмболии.
Для постановки диагноза используют рентген с применением контрастного вещества. Если вещество вводят в сердечную камеру, то оно распространяется открытыми протоками.
Наиболее тяжело проводить лечение, если у одного больного сочетаются сразу четыре и более пороков. Такое явление называют Тетрадой Фалло.
Чтобы устранить врожденные дефекты и предотвратить развитие их осложнений, лечение нужно проводить на начальных стадиях, не допуская декомпенсации.
На диспансерном наблюдении пациенты должны находиться для защиты от инфекционных заболеваний, контроля рациона и уровня физической активности.
Продолжительность жизни с пороками
Сколько живут с пороком сердца, интересует всех больных. Рассчитать точный срок довольно трудно. На дальнейший прогноз влияет множество факторов. Для прогнозирования последствий учитывают вид порока, тяжесть развития патологии, возраст больного, общее состояние здоровья пациента, наличие сопутствующих патологий и другие особенности.
Наиболее тяжело организм переносит комбинированные пороки. Не менее отрицательно сказываются на здоровье и патологии соседних органов. Сердце тесно связано с легкими, печенью, кровеносной системой.
Поэтому при наличии патологических процессов в этих органах на благоприятный исход рассчитывать не приходится. Важно также учитывать, какой образ жизни ведет человек, его рацион, условия труда и быта, регулярность прогулок на свежем воздухе.
Тяжелее всего предсказать последствия врожденных пороков. Очень часто детям не удается прожить и несколько лет. Но с помощью достижений в кардиохирургии уровень смертности удалось снизить. Много людей живут с таким диагнозом десятки лет, если правильно относятся к своему здоровью, принимают медикаменты и соблюдают все рекомендации врача.
Каждый больной должен раз в полгода проходить обследование для оценки состояния сердца. Если будут выявлены нарушения, то срочно проведут хирургическое лечение.
Тем, кто задается вопросами выживаемости с диагнозом – тот или иной врожденный порок сердца, следует понимать, что дефекты строения, структуры или функциональности сердечной мышцы бывают самыми разными.
Ни одному, даже самому опытному и квалифицированному врачу в мире, совершенно не под силу дать однозначный ответ на обобщенный вопрос: «Сколько живут с пороком сердца?».
А дело все в том, что существует огромное количество различных внешних и внутренних факторов, влияющих на продолжительность жизни ребенка или взрослого человека с обнаруженным пороком сердца врожденного типа.
Насколько опасны врожденные дефекты?
Прежде всего, следует напомнить, что пороком сердца медики называют патологию, характеризующуюся самыми различными дефектами строения (структуры) сердца или примыкающих к нему сосудов, которые ведут к развитию сердечной недостаточности. Кардиологи выделяют врожденные или приобретенные сердечные пороки.
И те, и другие патологические состояния, чаще всего, носят хронический характер и могут быть полностью устранены только посредством радикального оперативного лечения. Консервативная терапия в случаях, когда имеет место врожденный либо тяжелый приобретенный порок сердца может считаться лишь вспомогательной, предотвращающей развитие осложнений.
Интересующие нас сегодня, дефекты строения сердца, носящие врожденный характер, также могут быть кардинально различными, более или менее опасными для пациента:

Порок сердца
- Бледными. При которых дефекты строения сердца не приводят к смешению потоков крови венозного и артериального типа;
- Синими. Ппервично проявляющиеся явным цианозом, при которых структурные дефекты сердечной мышцы приводят к смешению венозного и артериального потоков.
Кроме того, врожденный порок сердечной мышцы может быть различной степени тяжести, и от этого также будут зависеть прогнозы выживаемости пациента.
Чем более серьезные дефекты строения сердца имеют место, тем более опасен тот или иной порок для пациента.
Нельзя не сказать, что любые дефекты структуры сердца, существующие с рождения, опасны, прежде всего, своими осложнениями: развитием сердечной недостаточности, бактериального эндокардита, тяжелых затяжных пневмоний, возникновением инфаркта миокарда, анемий и прочих серьезнейших патологий.
Прогнозы для тех, кто имеет порок с рождения
Врожденные формы дефектов строения сердца, согласно данным статистики, встречаются приблизительно у одного процента всех детей, появляющихся на свет. При этом достаточно часто могут встречаться патологии относительно легких, компенсированных форм, с которыми дети успешно растут, становятся взрослыми и доживают до преклонных лет, без каких-либо серьезных ограничений и, главное, без серьезного лечения!
 К сожалению, такие формы патологии встречаются не всегда. Приблизительно 40% всех врожденных пороков, обнаруженных у детей при рождении, могут оказываться несовместимыми с дальнейшей жизнью новорожденного.
К сожалению, такие формы патологии встречаются не всегда. Приблизительно 40% всех врожденных пороков, обнаруженных у детей при рождении, могут оказываться несовместимыми с дальнейшей жизнью новорожденного.
Порядка 60% тяжелых сердечных пороков у новорожденных приводят к смертности пациентов в первые двенадцать месяцев жизни. А вот смертность детей (с врожденными сердечными дефектами сердца) старше одного года заметно снижается,не превышая пяти процентов случаев.
При условии своевременного обнаружения патологии у новорожденного ребенка, при условии, что обнаруженный врожденный дефект строения сердца можно своевременно успешно прооперировать (устранить) – прогнозы выживаемости и дальнейшего полного восстановления такого пациента могут быть самыми позитивными!
Но, если обнаруженные при рождении или на эмбриональном этапе дефекты строения сердца слишком глобальны, если по тем или иным причинам радикальное оперативное лечение проблемы невозможно – прогнозы выживаемости таких новорожденных оказываются сомнительными либо же откровенно неблагоприятными.
Иногда, сердечные пороки с рождения бывают настолько тяжелыми, что новорожденные дети не доживают даже до года.
Пациент Артемий, 3 года. Из анамнеза: в возрасте шести месяцев ребенок был прооперирован по поводу декомпенсированного стеноза аорты. На сегодняшний день пациент проходит профилактическое лечение в отделении кардиологии.
Поскольку имеет место развитие хронического бронхита, пациент получает курс антибактериальной терапии, дополненной противовоспалительными, отхаркивающими, общеукрепляющими средствами и витаминами. Рекомендован дальнейший диспансерный учет и регулярное наблюдение у кардиолога.
Перспективы для пациентов с приобретенным пороком
Прежде всего, следует сказать, что приобретенные сердечные пороки существенно отличаются от патологий врожденного характера.
Приобретенные сердечные пороки – это патологии, образовавшиеся не на эмбриональном этапе, а в течение жизни, как правило, поражающие клапанный аппарат сердца.
Они могут быть связаны с недостаточностью того или иного клапана, либо же со стенозом отверстий, прилежащих к клапанным структурам.
Прогнозы выживаемости и качества дальнейшей жизни могут зависеть от различных факторов:

При условии, что возраст пациента не слишком преклонен, при своевременности обнаружения патологии (на ранних этапах), при возможности проведения адекватного радикального лечения – прогнозы могут быть вполне благоприятными. При успешно и своевременно проведенной операции, по устранению приобретенной патологии такие пациенты полноценно доживают до преклонных лет.
Пациентка Мирослава, 34 года. На профилактическом осмотре у кардиолога у женщины обнаружена недостаточность митрального клапана в стадии компенсации. При осмотре кардиолога женщина не предъявляла каких-либо жалоб и чувствовала себя вполне здоровой, за исключением факта часто возникающего сухого кашля.
Поскольку обнаружена компенсированная форма приобретенного порока сердца, женщине рекомендовано: профилактическое противовоспалительное и общеукрепляющее лечение, диспансерный учет и регулярное наблюдение у кардиолога.
Одновременно с этим, бывают ситуации, когда пациенты с приобретенными сердечными пороками не спешат обращаться к врачам, занимаются самолечением, что часто приводит к быстрому развитию осложнений первичной проблемы. Осложняться такие пороки могут: развитием ишемии, сердечной недостаточности, кардиогенным шоком и прочими экстренными состояниями, часто приводящими к летальному исходу.

Ишемическая болезнь
От чего зависит продолжительность жизни после операции?
Мы уже не раз говорили, что единственно эффективным (устраняющим причины патологии) лечением тяжелых пороков сердца, приобретенного или врожденного характера является радикальное хирургическое лечение. Несомненно, прогнозы выживаемости, а также качества дальнейшей жизни зависят от множества факторов, прежде всего:

Но все же, как бы не старались медики или иные люди прогнозировать ситуацию после проведенного оперативного лечения, сделать это абсолютно точно не представляется возможным.
А все потому, что каждый человеческий организм уникален, медицинская практика знает массу примеров, когда в самых сложных и, казалось бы, безнадежныхслучаях прооперированные пациенты не только выживали, но и проживали в дальнейшем полноценную жизнь!
 Подводя итоги, хочется заметить, что в действительности, каждая человеческая жизнь непредсказуема. Вероятно, именно поэтому, практикующие кардиохирурги крайне редко берутся делать какие-либо прогнозы, относительно сроков и качества жизни пациентов с теми или иными пороками сердца.
Подводя итоги, хочется заметить, что в действительности, каждая человеческая жизнь непредсказуема. Вероятно, именно поэтому, практикующие кардиохирурги крайне редко берутся делать какие-либо прогнозы, относительно сроков и качества жизни пациентов с теми или иными пороками сердца.
Знакомясь с тем или иным неприятным диагнозом в отделении кардиологии, однозначно не следует паниковать или опускать руки. Важно помнить, что возможности современной медицины поистине обширны, а это означает, что вполне вероятно, что ваша конкретная проблема в итоге будет разрешена максимально удачно!
Вконтакте




