Что такое кальциноз митрального клапана. Применяйте травы, чеснок и синий йод — кальциноз сосудов навсегда уйдет.
Кальциноз сердца и сосудов: возникновение, признаки, диагностика, лечение
Все материалы на сайте публикуются под авторством, либо редакцией профессиональных медиков,
но не являются предписанием к лечению. Обращайтесь к специалистам!
В пожилом возрасте и при некоторых патологических состояниях в организме человека накапливается избыточное количество , вывести который естественным путем он не может. Происходит его выброс в кровь. В результате, кальций начинает откладываться на стенках кровеносных сосудов, в том числе и аорты. Происходит известкование ее стенок и створок клапана. Этот процесс носит название кальциноз (кальцификация, обызвествление). В случае поражения аорты болезнь предоставляет прямую угрозу жизни человека, так как наслоения кальция на стенках лишают их эластичности.
Аорта начинает напоминать хрупкий фарфоровый сосуд, который может треснуть от любой увеличенной нагрузки. Таким фактором для этой крупной артерии является повышенное давление. Оно в любой момент может разорвать хрупкую стенку и вызвать мгновенную смерть. Повышению давления способствует вызванное обызвествлением разрастание на клапанах аорты полиповидных тромботических масс, приводящее к сужению ее устья.
Устранение кальциноза
Кальциноз аорты является одной из причин развития тяжелого заболевания - (АС). Специальной методики медикаментозной терапии этого заболевания нет. Обязательно проводится общеукрепляющий курс, направленный на профилактику (ИБС) и , а также на устранение уже имеющихся заболеваний.
- Лечение кальциноза легкой и средней степени тяжести проводится препаратами- , с большим содержанием магния. Они успешно растворяют известковые отложения на стенках аорты. В растворенном виде часть из них выводится из организма, а часть вбирает в себя костная ткань.
- Назначаются препараты для нормализации артериального давления и поддерживания его в определенных пределах.
- Застой крови в малом круге устраняется приемом диуретиков.
- При возникающей в левом желудочке систолической дисфункции и применяется Дигоксин.
- Тяжелые формы устраняются только хирургическим вмешательством.
- Для лечения кальциноза аорты в детском возрасте используется аортальная баллонная вальвулопластика — малоинвазивная процедура расширения сердечного клапана посредством введения в аорту катетера с надувающимся баллончиком на конце (технология близка к традиционной ).
Кальциноз - причина стеноза аортального клапана
Одной из распространенных причин (до 23%) развития пороков сердечных клапанов является стеноз аортального клапана (АК). Его вызывает воспалительный процесс (ревматический вальвулит) или кальциноз. Это заболевание считается истинным стенозом. Кальциноз створок аортального клапана приводит к дегенеративным изменениям его тканей. Они постепенно уплотняются и становятся толще. Чрезмерное наслоение солей извести способствует срастанию створок по комиссурам, в результате чего происходит уменьшение эффективной площади отверстия аорты и возникает недостаточность ее клапана (стеноз). Это становится препятствием на пути кровотока из левого желудочка. В результате, на переходном участке от ЛЖ в аорту возникает перепад кровяного давления: внутри желудочка оно начинает резко повышаться, а в устье аорты падает. Вследствие этого, левожелудочковая камера постепенно растягивается (дилатируется), а стенки утолщаются (гипертрофируются). Что ослабляет его сократительную функцию и снижает сердечный выброс. Левое предсердие при этом испытывает гемодинамическую перегрузку. Она переходит и на сосуды малого круга кровообращения.
Необходимо отметить, что левый желудочек обладает мощной силой, способной компенсировать негативные последствия стеноза. Нормальное наполнение его кровью обеспечивается интенсивным сокращением левого предсердия. Поэтому, на протяжении длительного времени порок развивается без заметного нарушения кровообращения, а у больных отсутствуют симптомы .
Развитие кальциноза аортального клапана
Обызвествление сердечных клапанов является предшественником таких заболеваний, как сердечная недостаточность, генерализованный , инсульт, и т.д. Обычно кальциноз аортального клапана развивается на фоне дегенеративных процессов, происходящих в его тканях, вызванных ревматическим вальвулитом. На сморщенных, спаянных между собой краях клапанных створок образуются бесформенные известковые наросты, перекрывающие устье аорты. В отдельных случаях кальциноз может захватывать расположенные в непосредственной близости стенку левого желудочка, переднюю створку МК, перегородку между желудочками.
Заболевание имеет несколько стадий:
- На начальной стадии отмечается гиперфункция левого желудочка. Она способствует полному его опорожнению. Поэтому дилатации (растягивания) его полости не происходит. Такое состояние может продолжаться достаточно долго. Но возможности гиперфункции не безграничны и наступает следующая стадия.
- В полости ЛЖ с каждым разом остается все больше крови. За счет этого его диастолическое (в период возбуждения) наполнение требует большего объема. И желудочек начинает расширяться, то есть происходит его тоногенная . А это в свою очередь вызывает усиление сокращения ЛЖ.
- На следующей стадии наступает миогенная дилатация, вызванная ослаблением миокарда, которая является причиной аортальной недостаточности (стеноза).
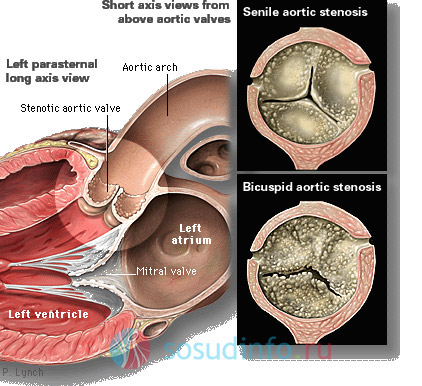
старческий (сверху) и двустворчатый стеноз (внизу) аортального клапана из-за кальциноза
Выявляется кальциноз АК при проведении рентгенографии. Он отчетливо виден на косой проекции. На ЭХОКГ кальциноз регистрируется в виде огромного количества эхосигналов высокой интенсивности.
Так как длительное время происходит компенсация аортальной недостаточности кровообращения, человек чувствует себя вполне здоровым. У него отсутствуют клинические проявления заболевания. Сердечная недостаточность возникает неожиданно (для больного) и начинает быстро прогрессировать. Смерть наступает в среднем через 6 с половиной лет с момента возникновения выраженных симптомов. Единственным эффективным методом лечения этого порока является хирургическая операция.
Кальциноз митрального клапана
Кальционоз очень трудно диагностировать, так как его клинические проявления схожи с симптомами , . Поэтому нередко больному ставится ошибочный диагноз, а обызвествление продолжает прогрессировать, приводя к тяжелым порокам сердца, таким как или .
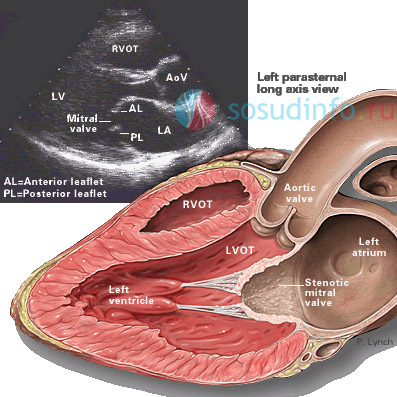
Больные жалуются на снижение работоспособности, повышенную утомляемость. У них появляется одышка, перебои в работе сердца , чередующиеся с , сердечные боли. Во многих случаях отмечается кашель с кровью, голос становится сиплым. Своевременно проведенное лечение кальциноза митрального клапана, с применением комиссуротомии митральной и профилактической медикаментозной терапии, не только восстановит сердечную деятельность, но и даст возможность вести активный образ жизни.
Возможность выявить кальцинирование этого вида дает допплеровское цветное сканирование. На осмотре у врача бросается в глаза акроцианоз и «митральный» румянец на фоне бледности кожных покровов. При полном обследовании больного диагностируется расширение левого предсердия и гипертрофированность его стенки, с небольшими тромбами в ушке. При этом размеры левого желудочка остаются без изменения. У правого желудочка - стенки расширены, с заметным утолщением. Расширены также легочные вены и артерия.
Кальциноз сосудов и его виды
Кальцинированные бляшки на стенках артерий - одна из распространенных причин возникновения инфаркта миокарда и , вследствие значительного сужения просвета между их стенками. Оно препятствует обратному току крови от сердца. Это нарушает кровообращение большого круга, приводя к недостаточности снабжения кровью миокарда и головного мозга, и не удовлетворяя их потребности в кислороде.
По механизму развития кальциноз сосудов делится на следующие виды:
- Кальцинирование метастатическое, причиной возникновения которого становятся нарушения в работе (заболевания) отдельных органов, например, почек, толстой кишки и т.д. У пожилых людей и в детском возрасте обызвествление развивается от излишнего приема витамина Д. Чаще всего этот вид кальциноза не имеет клинических признаков.
- Интерстициальный (универсальный) кальциноз или обызвествление метаболическое. Вызывается повышенной чувствительностью организма к солям кальция (кальцификацией). Прогрессирующее, тяжело протекающее заболевание.
- Кальцинирование дистрофическое. Этот кальциноз сердца приводит к образованию «панцирного сердца» при или «панцирного легкого» при плеврите, вызывает нарушение сердечной деятельности и может стать причиной .
- У детей нередко отмечается идиопатический (врожденный) кальциноз, возникающий при патологиях развития сердца и сосудов.
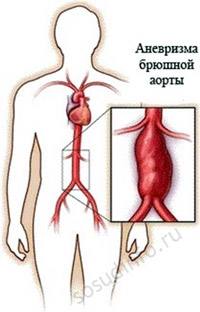
Кальциноз брюшной аорты
 К смертельному исходу в течение года может привести . Иногда человек умирает внезапно от внутреннего кровотечения в брюшной полости, вызванного разрывом аневризмы. Причиной этого заболевания является кальциноз брюшной аорты. Он выявляется при проведении обзорной рентгеноскопии.
К смертельному исходу в течение года может привести . Иногда человек умирает внезапно от внутреннего кровотечения в брюшной полости, вызванного разрывом аневризмы. Причиной этого заболевания является кальциноз брюшной аорты. Он выявляется при проведении обзорной рентгеноскопии.
Основными симптомами этого заболевания являются возникающие после каждого приема пищи боли в животе, которые по мере развития болезни нарастают, а также перемежающаяся хромота.
Устраняется хирургической операцией - резекцией аневризмы. В дальнейшем проводится протезирование удаленного участка аорты.
Кальциноз внутрисердечный
Патологический процесс отложения солей кальция на склеротических пристеночных утолщениях миокарда и его хордальных нитях, створках и основаниях клапанов (внутрисердечный кальциноз) приводит к тому, что в тканях происходит изменение физико-химических свойств. В них накапливается , который ускоряет образование солей кальция и способствует их оседанию на некротических участках. Иногда внутрисердечный кальциноз сопровождается редкими, а порой и неожиданными проявлениями, например, повреждением эндотелия и его экскориацией. В отдельных случаях происходит разрыв эндотелия, который вызывает тромбоз клапанов.
Тромбозы опасны тем, что приводят к сепсису и тромбоэндокардиту. В медицинской практике немало случаев, когда тромбоз полностью перекрывал митральное кольцо. На почве внутрисердечного кальциноза может развиться стафилококковый эмболический менингит, который практически всегда заканчивается летальным исходом. При распространении кальциноза на обширные участки створок клапана происходит размягчение его тканей и формирование на них казеозовидных масс. С клапанных створок казеоз может перейти на близлежащие участки миокарда.
Различают два вида внутрисердечного кальциноза:
- Первичный (дегенеративный, возрастной), происхождение которого не всегда известно. Чаще всего наблюдается при старении организма.
- Вторичный, возникающий на фоне заболеваний сердечно-сосудистой и эндокринной систем, почек и т.п.
Лечение первичного кальциноза сводится к профилактике возникновения дистрофических изменений, связанных со старением организма. При вторичном кальцинозе в первую очередь устраняется причина, вызывающая процесс образования известковых наростов на стенках сосудов и клапанах.
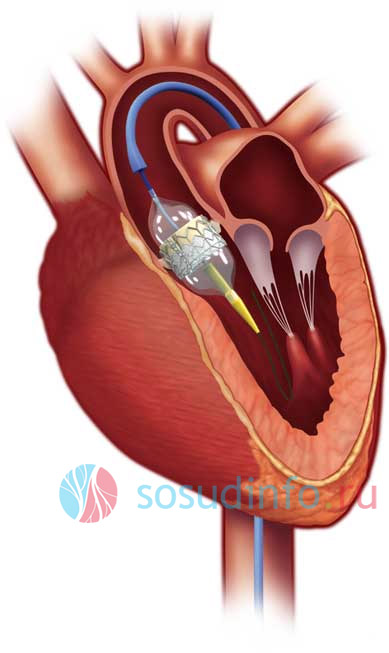
ангиопластика — метод устранения кальциноза
Распространенным методом лечения некоторых заболеваний сердца, в частности инфаркта миокарда применяется (восстановление просвета сосуда посредством раздувающегося баллона). Этим способом расширяют коронарные артерии, сдавливая и расплющивая кальциевые наросты на их стенках, перекрывающие просветы. Но сделать это достаточно трудно, так как в баллонах требуется создать давление, в два раза превышающее то, которое используется при лечении инфаркта. При этом возникают некоторые риски, например, система наддува или сам баллончик могут не выдержать увеличенного до 25 атм. давления и лопнуть.
Клинические признаки
Чаще всего симптомы внутрисердечного кальциноза проявляются на поздних стадиях, когда известковые отложения уже вызвали значительные физиологические изменения строения сердца и привели к нарушению кровообращения. Человек ощущает перебои в сердечном ритме, испытывает боль в области сердца и постоянную слабость. У него часто кружится голова (особенно при резкой смене положения). Постоянным спутником кальциноза является одышка. В первое время она уменьшается в состоянии покоя, но при прогрессировании заболевания отмечается даже во время ночного сна. Возможны непродолжительные обмороки и кратковременные потери сознания.
Основные причины возникновения кальциноза кроются в нарушении регуляции обменных процессов. Оно может быть вызвано сбоями в работе эндокринной системы, которые приводят к снижению выработки парагормонов и кальцитонина. Это становится причиной нарушения кислотно-щелочного баланса крови, в результате чего соли кальция перестают растворяться и в твердом виде оседают на стенках сосудов.
Нередко кальцинированию способствуют заболевания почек (хронический нефрит или поликистоз), опухоли и . Кальциноз артерий может возникать в послеоперационный период, на фоне травмирования мягких тканей при имплантации функциональных устройств. Известковые конгломераты больших размеров чаще всего образуются на участках с отмершей тканью или при ее дистрофии.
Современные методы диагностики
Высокая смертность среди больных с диагнозом кальциноз сердца или аорты заставляет медиков всего мира искать новые более совершенные методы диагностирования этого заболевания. В стадии клинических испытаний находятся следующие методики:
- ЭЛКГ (электронно-лучевая компьютерная томография), дающая качественную оценку кальцинирования.
- Двухмерная , посредством которой получают визуализацию кальцинитов. Они выявляются в виде множественных эхосигналов. Эта методика позволяет выявить анатомические нарушения, но не дает количественной оценки степени распространенности кальцинирования.
- Ультрасонография. С ее помощью можно выявить кальциноз стенок сосудов, но он не позволяет установить наличие и степень кальцинирования клапанов аорты.
- Ультразвуковая денситометрия. Она проводится посредством Nemio - диагностической системы от фирмы TOSHIBA. В нее входит кардиальный датчик в виде фазированной решетки и компьютерная кардиальная программа IHeartA. Этот прибор позволяет диагностировать степень распространения кальциноза по показателям Mean.
- Если Mean меньше 10, кальциноз АК отсутствует;
- Если 10
- Если 13
- Mean>17 свидетельствует о значительном разрастании известковых отложений (3 степень).
- Если 13
Особенно важно своевременно и правильно диагностировать степень кальциноза в период беременности . При высокой степени обызвествления нередко возникают проблемы во время родов, так как кальций может оседать не только на клапаны сердца, но и на плаценту. Если поставлен диагноз кальциноз 1-ой степени, следует ограничить употребление продуктов с высоким содержанием кальция. Рекомендуется прием поливитаминов и препаратов с большим содержанием магния.
Народные рецепты против кальциноза
Считается, что можно остановить развитие кальциноза, используя народные средства на основе чеснока. Уникальную способность этого растения растворять известковые отложения обнаружили европейские ученые, проводившие исследования о воздействии его биологически активных веществ на кровеносные сосуды. В профилактических целях в день достаточно съедать всего два зубчика.
Китайские целители готовили чесночную настойку из 300 г очищенных и измельченных долек чеснока и 200 граммов спирта (водки). После 10-тидневного настаивания ее принимали по следующей схеме:

Сохранился рецепт «Эликсира молодости», который использовали тибетские монахи для и продления жизни:
- Они брали по 100 грамм сухой травы ромашки, пустырника и березовых почек. Тщательно перемешивали и измельчали смесь. Одну столовую ложку приготовленного сбора заваривали 0,5 л кипятка и настаивали 20 минут. Стакан теплого процеженного настоя, с добавлением столовой ложки меда необходимо выпить вечером перед сном. Вторая порция выпивается утром натощак.
Оба эти бальзама эффективно очищают сосуды, устраняя признаки атеросклероза и кальциноз стенок аорты
, возвращая им их эластичность. Использовать их рекомендуется раз в пять лет.
Шаг 1: оплатите консультацию с помощью формы →
Вы можете увеличить сумму, если ваш вопрос сложный, требует глубокого рассмотрения и/или объемного ответа (напр. подробная расшифровка анализов и т.п.). В конце вопроса не забудьте указать код платежа!
(иначе Вас не смогут идентифицировать)
Оплаченные вопросы обычно обрабатываются в пределах 48 часов
Сердечно-сосудистую систему можно по праву назвать основой здоровья и нормального функционирования всех внутренних органов. Именно посредством нее осуществляется кровоснабжение. Этот процесс необходим для снабжения всех систем и органов кислородом. Без него не возможно функционирование остальных систем.
Но зачастую внешние факторы, плохая наследственность, неправильное течение жизни приводят к тому, что эта жизненно важная система претерпевает нарушения в своей работе. Как следствие, у человека развивается общее недомогание, болезни других органов.
Один из недугов, который может повлиять на состояние сердца и сосудов, — переизбыток кальция в организме. Этот элемент необходим для оптимального развития организма. Но с течением времени, под действием некоторых возрастных изменений кальций начинает накапливаться в организме в большом объеме. И скапливается он, как правило, на стенках сосудов, в частности — аорты. Это и приводит к возникновению и развитию такого заболевания, как кальциноз аорты.
Что такое кальциноз аорты?
Что такое кальциноз стенок аорты? Как уже было сказано выше, кальциноз аорты — это чрезмерное скопление кальция на стенках этого сосуда. Данное заболевание может быть вызвано самыми разными причинами.
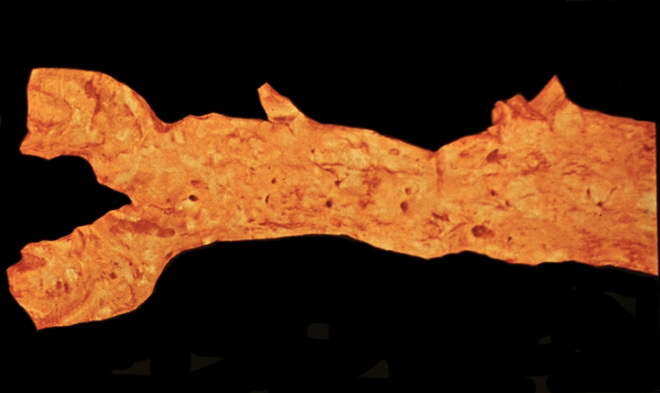
Чрезмерное скопление кальция приводит к обызвествлению стенок аорты. Это приводит к значительной потере эластичности и гибкости сосуда.
Аорта напоминает трубку, полностью сделанную из фарфора. Любые воздействия, такие как, резкое понижение или повышение уровня артериального давления, могут привести к образованию трещины на стенке аорты и, следовательно, к летальному исходу больного.
Одной из самых распространенных разновидностей кальциноза является атерокальценоз. Этот недуг может затрагивать работу головного мозга, что приводит к необратимым последствиям.
Причины возникновения и развития кальциноза аорты
Существует множество причин возникновения и развития такого заболевания, как кальциноз брюшной аорты. К ним относят:
- Возраст. В подростковом возрасте кальций просто необходим для оптимального развития каркаса тела — костей. У детей и подростков кальций вымывается из костей гораздо хуже, чем у людей в возрасте. Именно поэтому взрослые чаще всего страдают от кальциноза стенок аорты. Кальций сильнее вымывается из костей и попадает непосредственно в кровь.
- Заболевания и нарушения в работе мочевыделительной системы. Недуги почек приводят к тому, что лишний кальций просто не может выводиться из организма. Именно поэтому он накапливается на стенках сосудов.
- Заболевания кишечника. Это также способствует замедлению выведения кальция из организма.
- Нарушения костной ткани. Бывает так, что костная ткань просто не усваивает кальций. Она либо усваивает его в недостаточном количестве, либо не «всасывает» вовсе. Это неизбежно приводит к «обогащению» крови кальцием.
- Пагубные привычки. Они являются причинами развития множества заболеваний. Стоит тщательно задуматься о своем здоровье, выкуривая очередную сигарету или выпивая очередную бутылку спиртного.
- Стресс и частое эмоциональное перенапряжение.

- Плохая наследственность. Довольно часто заболевания сердечно-сосудистой системы передаются по наследству.
- Сахарный диабет.
- Лишний вес.
- Несбалансированное питание. Всем известно, что питаться надо дробно, регулярно, небольшими порциями. В рационе должна преобладать насыщенная витаминами и минералами пища. Но, к сожалению, не все соблюдают эти довольно простые правила. Это и приводит к развитию многих заболеваний.
- Гиподинамия.
- Врожденный порок сердца.
Редко на возникновение и развитие кальциноза влияет только одна указанная выше причина. Как правила, только совокупность причин может привести к такому диагнозу.
Все перечисленные выше причины приводят к следующим последствиям:
- Стремительное изменения уровня содержания pH и кальция в крови.
- Нарушения в выработке хондроитина сульфата.
- Нарушения жизненно важных реакций в организме.
Симптомы заболевания
Правильное определение симптоматики заболевания — первый шаг на пути к его лечению. Зачастую кальциноз развивается без симптомов. Это может продолжаться в течение многих лет. Такая форма заболевания является наиболее опасной, так как больной даже и не догадывается о наличии у него недуга.
К основным симптомам кальциноза относятся следующие пункты:

- Хроническая усталость и слабость.
- Снижение работоспособности.
- Сильные боли в области грудной клетки и сердца.
- Нарушения сердечного ритма (сокращений миокарда).
- Частые головные боли, перерастающие в мигрени, головокружения.
- Обмороки.
- Одышка. На поздних стадиях развития заболевания она может возникать даже в состоянии полного покоя.
Перечисленные выше симптомы являются стандартными и начальными. В зависимости от степени развития недуга и нахождения очага поражения симптоматика может меняться.
Диагностика
После определения первых симптомов и обращения к специалисту идет следующий шаг — диагностика заболевания. Она осуществляется поэтапно, что позволяет определить наличие недуга и приступить к его ликвидации.
Консультация со специалистом
Первый шаг диагностики — консультация со специалистом. Она необходима при любом заболевании. Специалист может трезво и объективно оценить ваше состояние и определить необходимость проведения дальнейшей терапии. При многих заболеваниях этот этап диагностики являются заключительным.
Специалист должен максимально подробно опросить пациента. Задача пациента — максимально подробно описать свои жалобы, общее состояние и самочувствие. Уже на основе этих данных можно судить о наличии заболевания.

Врач должен обязательно изучить историю пациента и его наследственность, узнать о перенесенных заболеваниях и операциях. Это также поможет составить полную клиническую картину.
На этом этапе могут использоваться самые простые методы диагностики — пальпация, измерение уровня артериального давление, прослушивание сердечного ритма и т. д.
На основе полученной в процессе консультации информации врач принимает решение о необходимости проведения дальнейших мероприятий.
Инструментальная диагностика
Самые эффективные и инновационные методы диагностики на сегодняшний день — инструментальные. Они позволяют получить максимально точную и подробную информацию о состоянии больного, поставить ему в самые кратчайшие сроки правильный диагноз и приступить к незамедлительному лечению.
Среди основных методов инструментальной диагностики выделяют:
- УЗИ сердца. Этот метод является одним из самых распространенных. Ультразвуковое исследование не требует предварительной подготовки, производится без каких-либо ограничений по частоте. Это очень важно, так как при кальцинозе просто необходимо постоянно отслеживать состояние аорты.
- Ультрасонография. Этот метод появился относительно недавно и знаком не многим пациентам. С помощью него можно выявить кальциноз и поставить точный диагноз. Но, к сожалению, отслеживать состояние аорты и клапана через ультрасонографию невозможно.
- Рентгенография. Позволяет определить точное местоположение скопления кальция на стенках аорты.
- КТ. Этот знакомый многим метод инструментального исследования является классическим для определения общего состояния сердечно-сосудистой системы и выявления нарушений в ее работе.
Лабораторные методы исследования при кальцинозе не проводятся из-за своей неэффективности при таком заболевании. Только при помощи инструментальных методов исследования можно определить наличие заболевания и назначить эффективное лечение.
Медлить с проведением диагностики категорически нельзя. Чем раньше вы приступите к лечению кальциноза, тем быстрее и проще будет от него избавиться. Ранние стадии заболевания по своим симптомам в корне отличаются от поздних стадий.
Лечение кальциноза аорты
Существует множество методов лечения кальциноза аорты. Они отличаются друг от друга своей эффективностью, назначаются в зависимости от степени тяжести и характера заболевания. Рассмотрим основные методы лечения.
Медикаментозное лечение
Особых препаратов, которые направлены на устранения этого заболевания, очень мало. Но существуют те лекарственные средства, которые, предотвращая причины возникновения кальциноза, способны полностью или частично остановить его развитие.
При кальцинозе назначаются следующие лекарственные препараты:
- Медикаменты, в состав которых входит магний.
- Лекарственные средства, направленные на снижение уровня артериального давления.
- Препараты, необходимые для ускорения кровообращения.
- Лекарственные средства для нормализации сердечного ритма.
- Антиагреганты, направленные на устранение излишней густоты крови и т. д.
Немедикаментозное лечение
Такой вид лечения не относится к общепризнанным. Многие специалисты полностью отрицают эффективность этого метода. В его основе лежит лечение народными средствами.
На просторах интернета существует множество рецептов народной медицины от кальциноза. Их применение перекладывает всю ответственность за исход лечения с лечащего врача на самого пациента.
Хирургическое вмешательство
Этот вид лечения применяется только на поздних этапах развития заболевания. Запущенная форма кальциноза требует немедленного хирургического вмешательства.
Существует множество разновидностей операций, самая популярная из которых — протезирование аорты. Его проводят только при большой угрозе здоровью и жизни больного.
Кальциноз (обызвествление) – это распространенное ограниченное скопление кальция в виде солей в структуре различных тканей с последующим патологическим изменением их функции. При удовлетворительном функционировании органов пищеварительного тракта и мочевыделительной системы обеспечивается нормальный метаболический обмен кальция в виде его всасывания в тонком отделе кишечника и экскреции с калом и мочой.
Опосредованную регуляцию кальциевого обмена осуществляют паращитовидные железа посредством выделения гормональных веществ усиливающих или ингибирующих процессы всасывания и выведения кальция, а также накопление его солей в крови или костной ткани (обызвествление, ).
В ситуации, когда у человека отмечается генерализованное накопление солей кальция в той или иной ткани, обусловленное общими обменными нарушениями, специалисты устанавливают заключение «метастазы известкового типа». Образованию известковых метастазов способствует усиленное вымывание кальция из костной ткани, наблюдающееся при выраженном остеопорозе, переломах и злокачественных новообразованиях костей, причем соли кальция накапливаются в тканях, в которых в норме их не должно быть.
Когда ограниченное накопление кальция в каком-либо участке здоровой ткани вызвано не системными нарушениями минерального обмена, то следует предполагать наличие обызвествления дистрофического типа. Не обязательно, даже выраженный кальциноз означает отягощение состояния здоровья пациента, например, при туберкулезном поражении появление признаков кальциноза свидетельствует о переходе в период реконвалесценции.
Причины кальциноза
В основе патогенетического механизма кальциноза любой локализации положен переход кальция из растворимого жидкого состояния в избыточное накопление его солей в тканях человеческого организма. Данное патологическое состояние может развиваться в результате множества провоцирующих факторов, однако пусковым механизмом развития кальциноза является сбой обменных процессов кальция в организме.
Чаще всего обмен кальция нарушается в результате неправильной функции регулирующих гормональных веществ, вырабатываемых паращитовидными железами, возникающие при различных эндокринопатиях. Кроме того, на процесс всасывания и утилизации солей кальция влияет уровень кальция в крови, который может значительно меняться как в сторону увеличения, так и резкого снижения. В процессе обменных превращений кальция принимает участие огромное число ферментов, поэтому при наличии у человека ферментопатии создаются условия для избыточного накопления его солей в организме.
Существуют разные категории провоцирующих факторов, влияющих на развитие признаков кальциноза, которые можно разделить на экзогенные и эндогенные. К экзогенным причинам кальциноза следует отнести различного рода травмы костей и мягких тканей, а также избыточное поступление в организм человека витамина группы Д, что имеет место при несоблюдении дозировки препарата в педиатрии. Эндогенными являются внутренние патологические состояния человеческого организма, сопровождающиеся системными обменными нарушениями не только кальция, но и других минеральных веществ (поликистоз, нефропатии, злокачественные новообразования, эндокринопатии).
Хорошим субстратом для избыточного накопления кальция является соединительная рубцовая ткань, поэтому любые патологические изменения в органах, сопровождающиеся разрастанием фиброзной ткани, рано или поздно провоцируют кальциноз (клапанные , атеросклеротические изменения сосудов, трансплантаты).
Симптомы и признаки кальциноза
Патологическое обызвествление или кальциноз может проявляться в сочетанном повреждении нескольких групп тканей и органов человеческого организма или ограниченно поражать ту или иную структуру. Каждая из форм кальциноза имеет специфические клинические и лабораторно-инструментальные признаки, поэтому следует рассматривать варианты течения данной патологии согласно локализации патологических изменений.
В качестве вторичной локализации процесса обызвествления рассматривается кальциноз кожи, так как возникновению его способствует предварительное накопление кальция в паренхиме внутренних органов с последующим избыточным поступлением кальция в мягкие ткани. Главным источником «патологического кальция» выступают обызвествленные почки. В редких случаях патологический процесс первично локализуется в кожных покровах и при его дальнейшем распространении развивается кальциноз сухожилия.
Развитию кальциноза способствуют заболевания сосудистого характера и различные коллагенозы, при которых наблюдается избыточное разрастание интерстициального компонента. Начальные проявления кожного кальциноза не ухудшают состояние пациента и имеют лишь косметический дефект в виде появления множества плотных узелков, безболезненных при пальпации, не имеющих воспалительных признаков с преимущественной локализацией в проекции дистальных отделов конечностей.
Появление воспалительных изменений в области кальцификатов сопровождается образованием свищей с гнойным содержимым, а также регионарным отеком мягких тканей. Кальциноз кожных покровов может протекать как в ограниченной, так и распространенной форме, занимая большую часть общей поверхности кожи. Наиболее информативным способом установления достоверного диагноза является гистологическое исследование биоматериала, содержащего участок кальциноза.
Развитие признаков избыточного накопления солей кальция может наблюдаться в любом возрастном периоде, как в организме здорового человека, так и при различных патологиях. Отдельной формой данной патологии, требующей прицельного внимания, является кальциноз плаценты, который в большинстве случаев сопутствует осложненному течению беременности и относится к одному из критериев развития фетоплацентарной недостаточности. Патогенез развития маточноплацентарной недостаточности заключается в нарушении поступления крови насыщенной кислородом и питательными веществами из-за обтурирования просвета плацентарного сосудистого пучка кальцинатами крупного размера. Однако в некоторых случаях наличие очагов кальциноза в плаценте не оказывает существенного влияния на процесс нормального развития плода, поэтому данное отклонение не нуждается в специфическом лечении и подлежит исключительно динамическому ультразвуковому наблюдению.
Развитию кальциноза плаценты способствует перенесенная в анамнезе урогенитальная инфекция, несбалансированное диетическое питание беременной женщины, а также перенашивание беременности. Таким образом, наличие признаков кальциноза плаценты не является неблагоприятным прогностическим признаком и рассматривается в качестве фактора риска, провоцирующего маточноплацентарную недостаточность при совокупности других предрасполагающих факторов.
При проведении ультразвукового обследования беременной женщины обнаружение даже единичных кальцинатов должно быть отражено в заключительном протоколе обследования, так как при условии других изменений толщины, размеров, контуров плаценты наличие кальцинатов рассматривается в качестве косвенного признака «преждевременного старения плаценты».
Следует учитывать, что появление кальцинатов в полости матки может быть спровоцировано не только отягощенной беременностью и наличием обызвествлений плаценты во время беременности. Кальциноз матки в большинстве случаев является следствием или остаточным явлением перенесенного какого-либо воспалительного процесса, локализующегося в эндометрии или миометрии. Не исключением является появление обызвествлений в имеющихся миоматозных узлах, что является неблагоприятным прогностическим признаком и является показанием для оперативного лечения.
Влияние кальциноза на состояние здоровья мужской половой сферы кардинально противоположно, так как наличие кальцинатов в предстательной железе считается неблагоприятным признаком развития возможных осложнений в виде различного рода воспалительных заболеваний. Структура предстательной железы является благоприятным субстратом для накопления солей кальция, так как она выделяет густой секрет, содержащий слизистый компонент. Кроме того, наличие у пациента признаков уретеро-простатического рефлюкса в 90% случаев провоцирует кальциноз простаты.
При распространенном обызвествлении с поражением большей части внутренних органов, может наблюдаться кальциноз селезенки, который выявляется при скрининговом ультразвуковом обследовании и не имеет специфических клинических проявлений.
Кальциноз аорты и аортального клапана
Согласно большинства теорий и научных исследований, кальциноз аорты в изолированном виде встречается крайне редко, однако если это происходит, то достаточно быстро у пациента развивается кальцинирование клапанного аппарата сердца. Появление признаков обызвествления структур аортального клапана у пациента с течением времени приводит к выраженным гемодинамическим нарушениям и заболеваниям органической природы ( , ).
Чаще всего кальцинирование створок аортального клапана развивается на основе имеющегося дегенеративного изменения ревматической природы. Дряблые, спаянные между собой клапанные створки становятся субстратом для образования бесформенных известковых наростов, перекрывающих просвет аорты. При длительном течении заболевания патологический процесс обызвествления распространяется на близлежащие структуры и развивается митральный кальциноз.
Диагностика кальциноза аортального клапана в большинстве ситуаций не составляет затруднений, при условии применения качественного рентгеновского и ультразвукового оборудования. При этом очаги кальциноза представляют собой участки повышенной плотности, с четкими контурами в виде солитарного или множественного образования.
В ситуации, когда процесс обызвествления распространяется на межжелудочковую перегородку и достигает створок митрального клапана, развивается кальциноз митрального клапана. Данные патологические изменения не проявляются специфическими клинико-лабораторными симптомами и диагностируются только с помощью инструментальных методов визуализации. Промедление в плане установления правильного диагноза неизбежно приводит к развитию грубых сердечных пороков с выраженными гемодинамическими расстройствами, что значительно ухудшает качество жизни пациента и сокращает продолжительность жизни. При условии ранней диагностики и своевременно проведенной хирургической коррекции порока, наступает восстановление нормальной сердечной деятельности и значительное улучшение самочувствия пациента.
При обследовании пациента методом эхокардиоскопии следует учитывать, что процесс обызвествления может затрагивать не только клапанный аппарат сердца, но и распространяться по миокарду в области физиологических хорд и носить название «кальциноз сердца». Данная локализация патологического процесса обызвествления опасна осложнениями, заключающимися во внезапном повреждении эндотелия и сопутствующего клапанного . Опасность тромбоза заключается в быстром прогрессировании тромбоэндокардита и развитии признаков генерализованного сепсиса.
По этиопатогенетическому принципу внутрипредсердный кальциноз принято разделять на первичный, который является физиологическим проявлением старения организма, и вторичный, провокатором которого является какого-либо хронический патологический процесс в организме (заболевания сердца, метаболитные нарушения, эндокринопатии). Кальциноз внутрисердечной локализации сопровождается клиническими проявлениями только в поздней стадии заболевания, когда процессы обызвествления оказывают негативное влияние на кардиогемодинамику. В этом случае пациента могут беспокоить периодически возникающие перебои ритма сердечной деятельности, кардиалгии и головокружения. Появление прогрессирующей одышки свидетельствует о наличии у пациента крайней степени внутрисердечного кальциноза, нуждающегося в незамедлительной хирургической коррекции.
Кальциноз сосудов
Распространенное или локализованное пристеночное накопление солей кальция в сосудистом интерстиции становится причиной нарушения нормального тока крови и возникновения гемодинамических нарушений в тех или иных органах. Выраженные изменения в организме человека провоцирует распространенный кальциноз артерий крупного калибра, который становится причиной развития ишемических повреждений жизненно-важных структур. Превалирование того или иного механизма формирования кальциноза в просвете сосудов провоцирует развитие процесса обызвествления по нескольким вариантам (метастатический, интерстициальный и дистрофический). Также существует отдельная категория внутрисосудистого кальциноза, который дебютирует в детском возрастном периоде и причиной его возникновения принято считать врожденные аномалии развития сосудистой сети.
Самой тяжелой и опасной локализацией внутрисосудистого кальциноза является брюшной отдел аорты, обызвествление которого приводит к развитию аневризмы. Опасность данной патологии заключается в ее скрытом клиническом течении и одновременной угрозой массивного внутрибрюшного кровотечения при нарушении целостности сосудистой стенки. В случае своевременной диагностики кальциноза брюшной аорты, находящегося на стадии формирования аневризмы, больному в кратчайшие сроки необходимо выполнить резекцию измененного участка аорты с последующей пластикой дефекта.
Кальциноз почек (нефрокальциноз)
При избыточном содержании кальция в организме человека или нарушении его метаболических превращений создаются условия для избыточного накопления его солей в тканях паренхиматозных органов, и почки в этой ситуации не являются исключением. Как правило, нефрокальциноз представляет собой диффузный процесс обызвествления сочетающийся с воспалительными изменениями почечной паренхимы, что при длительном течении неизбежно провоцирует развитие всех признаков почечной недостаточности.
Как и при других формах кальциноза, нефрокальциноз может развиваться на фоне неизмененной почечной паренхимы или в абсолютно неизмененных почках. Первичная форма нефрокальциноза не представляет собой отдельную нозологическую единицу, и механизм ее развития основан на избыточном поступлении кальция в организм с продуктами питания, лекарственными препаратами, а также нарушением общего кальциевого обмена при эндокринопатии паращитовидных желез. Субстратом для развития вторичного нефрокальциноза является некротически измененная почечная паренхима, ишемическое повреждение почек и почки, подвергшиеся воздействию радиационного облучения.
При неизмененном метаболизме кальция, процесс выведения его остатков из организма возлагается на органы мочевыделительной системы, однако при избыточном его содержании почки не способны в достаточном количестве выделять кальций с мочой, следствием чего является накопление его в клетках почечной паренхимы. В начальной фазе заболевания, избыток кальция откладывается только на эпителиальных клетках канальцев, а при длительном течении процесс обызвествления наблюдается и в просвете почечных канальцев. В ситуации, когда известковые наслоения полностью обтурируют просвет канальцев, у пациента появляются признаки нарушения мочеобразующей и мочевыделительной функции почек. Конечной стадией кальциноза почек является развитие нефросклероза с сопутствующей почечной недостаточностью.
При условии полного отсутствия своевременной диагностики и лечения кальциноза почек, заболевание прогрессирует и сопровождается воспалительными изменениями и развитием мочекаменной болезни. К сожалению, специфические проявления нефрокальциноза наблюдаются у пациента только в терминальной стадии заболевания и в большей степени характеризуют развитие почечной недостаточности (выраженный отечный синдром, злокачественная , затрудненное мочеиспускание).
Наиболее информативным диагностическим методом определения нефрокальциноза в начальной фазе патологического процесса является прицельная пункционная биопсия, применение которой не относится к алгоритму скринингового обследования пациента. В стадии развернутого клинико-лабораторного нефрокальциноза, признаки обызвествления хорошо визуализируются при выполнении внутривенной экскреторной урографии, а также ультразвукового сканирования почек.
Кальциноз легких
Обнаружение кальцинатов в легочной ткани является частой находкой специалистов лучевых методов визуализации и в большинстве клинических эпизодов пациенты даже не имеют представления об их наличии. Эта закономерность имеет место, так как появление известковых изменений в легочной паренхиме может провоцироваться широким спектром патологическим состояний и при ограниченной локализации никоим образом не влиять на функцию легких.
Опытные терапевты и рентгенологи считают процесс образования кальцинатов в легочной паренхимы «ключевым механизмом», свидетельствующим об окончании острого периода какого-либо легочного заболевания и переходе его в подострую или латентную стадию, однако следует учитывать, что многие возбудители специфических инфекций могут продолжительный период находиться в неактивном состоянии в очаге кальциноза и проявить свою активность при малейшем снижении иммунных естественных защитных свойств организма.
Лечение кальциноза
В связи с тем, что кальциноз, как системное или ограниченное патологическое изменение тканей, носит необратимый характер, вопрос о медикаментозной коррекции данного состояния остается открытым и единственным радикальным методом устранения очагов обызвествления считается хирургический. В любой ситуации, лечебные мероприятия при кальцинозе той или иной локализации должны быть патогенетически обоснованными и преемственными в каждой отдельной ситуации.
Так как, кальциноз склонен к прогрессированию и замещению здоровой ткани какого-либо органа соединительной, содержащей плотные участки обызвествления, при их множественном накоплении, функция органа может значительно страдать, что незамедлительно отражается на состоянии здоровья пациента. В связи с этим, первоочередным терапевтическим мероприятием при кальцинозе любой формы, локализации и интенсивности, является коррекция пищевого поведения, а также устранение факторов, способствующих избыточному поступлению кальция в организм (прием медикаментозных препаратов и пр.).
В некоторых ситуациях, когда очаги патологического обызвествления имеют небольшие размеры и локализуются в единичном порядке в паренхиме органа, кальциноз не представляет опасности для здоровья пациента и не нуждается в применении специфических медикаментозных мероприятий. Однако существует ряд патологических форм кальциноза, сопровождающихся выраженным нарушением функции органа, в связи с чем, применение консервативных или хирургических мероприятий в том или ином объеме является обязательным условием для сохранения нормального качества жизни пациента.
Кальциноз кожи чаще всего имеет распространенный генерализованный характер и провоцирует развитие косметического дефекта, в связи с чем, пациенты этой категории больше других нуждаются в назначении адекватного объема лечебных мероприятий. В ситуации, когда кальциноз проявляется крупными подкожными узлами, имеющими плотную структуру и часто сопровождающимися инфицированием, первоочередным и единственным эффективным методом лечения является оперативное вмешательство с применением электрокоагуляции. Данная методика позволяет не только максимально бережно иссекать очаги кальциноза, но и одновременно обеззараживать раневую поверхность, тем самым улучшая процесс заживления послеоперационной раны. Если кальциноз кожных покровов локализуются в области крупных суставов, пациенту рекомендуется применение различных методик физиотерапевтического лечения позволяющим предотвратить развитие артрозо-артритов (гальванотерапия, аппликация с озокеритом, ультрафиолетовое облучение).
Нефрокальциноз также относится к категории быстро прогрессирующей патологии, которая при условии отсутствия своевременной медикаментозной помощи, провоцирует тяжелые нарушения мочеобразующей и мочевыделительной функций почек. В ситуации, когда нефрокальциноз не сопровождается признаками почечной недостаточности, пациенту следует порекомендовать соблюдение правил диетического питания, а также обеспечить медикаментозное лечение основного заболевания. При имеющихся признаках почечной недостаточности единственным эффективным методом лечения является гемодиализ с последующей трансплантацией почки.
Беременные женщины, имеющие очаги кальциноза в плаценте, нуждаются в динамическом ультразвуковом наблюдении и при проявлении признаков фетоплацентарной недостаточности, рекомендуется назначение препаратов, действие которых направлено на улучшение кровотока по сосудистой сети плаценты и матки (Трентал 100 мг 2 раза в сутки перорально). С целью предупреждения преждевременной отслойки плаценты беременным женщинам, страдающим кальцинозом, целесообразно назначить препараты, снижающие маточный тонус (Гинипрал 5 мкг внутривенно). В качестве профилактического лечения, направленного на устранение прогрессирования процесса обызвествления применяется противовирусная специфическая терапия.
Объем терапии кальциноза, локализующегося в проекции клапанного аппарат сердца или крупных артериальных сосудов, определяется клинической его формой, а также выраженностью гемодинамических нарушений. Так, единичные кальцинаты в проекции подклапанного отдела не нуждаются в специфическом лечении и достаточно проведения динамического эхокардиографического наблюдения. Однако следует учитывать, что внутрисердечный кальциноз относится к категории патологий риска по возникновению бактериального , поэтому при появлении признаков бактериального поражения сердца, следует незамедлительно использовать адекватную схему антибактериальной терапии.
В связи с тем, что очаги патологического обызвествления, находящиеся в сосудистой стенке, являются благоприятным субстратом для возникновения тромботическим осложнений, всем пациентам с признаками кальциноза сердца и сосудов, рекомендовано пожизненное применение антиагрегантных препаратов (Кардиомагнил 1 капсула 1 раз в сутки). Показанием к применению оперативного лечения кальциноза является развитие признаков выраженного нарушения кардиогемодинамики.
В сосудах артериального типа - аорте, крупных и средних артериях - в пожилом возрасте очень часто наблюдаются обызвествления. Они возникают главным образом на почве старения тканей стенки сосудов, артериосклероза и, реже, на почве других поражений - сифилитических, ревматических, травматических и пр.
Артериосклероз - старое название поражения сосудов, выражающегося в уплотнении и утолщении стенки сосуда вследствие развития в ней плотной соединительной ткани. Более точное название - , предложенное еще в 1904 г. Маршаном. Это название отражает морфологическую сущность изменений, т. е. образование атером - кашицеобразных масс липоидного распада и склероза.
Атероматоз артерий в настоящее время детально изучен в морфологическом, патогенетическом и клиническом отношении (А. И. Абрикосов, А. И. Струков, А. Л. Мясников и др.). Патогенез его раскрыт главным образом в фундаментальных исследованиях Н. Н. Аничкова.
Процесс представляется в типичном цикле развития. Основным и первичным моментом в развитии атеросклероза является липоидоз - отложение во внутренней оболочке стенки артерии липоидных холестерино-белковых компонентов, образование атером - кашицеобразных скоплений липоидных масс. В дальнейшем развиваются вторичные реактивные изменения в виде накопления макрофагов, разрастаний аргирофильных эластических и коллагенных волокон, которые и остаются преобладающими во всем процессе.
Таким образом, в атероматозном процессе первичной фазой является липоидоз. Только иногда он развивается и вторично, на почве структурных изменений рубцового характера (А. А. Соловьев, Келли, Тейлор), адреналового склероза аорты (Н. Н. Аничков).
Микроскопические исследования показывают утолщение внутренней оболочки в форме больших бляшек, состоящих главным образом из холестерино-белковых веществ, коллагена. В средней оболочке отмечается исчезновение ядер, отложение извести в форме мелких зерен. Наружная оболочка часто представляется неизмененной.
Атеросклероз развивается не генерализировано и неодинаково во всех артериях, а избирательно, главным образом в больших и малых артериях, в которых хорошо развита внутренняя оболочка,- в аорте, венечных артериях, артериях сетчатки и др. Обызвествления в сосудах в разных органах и тканях также представляются в разной степени.
Атероматоз - это не местный процесс, а местное проявление общего заболевания организма метаболического характера, проявление нарушения процессов обмена, в особенности холестеринового, нарушения нервно-эндокринной регуляции, гипертонической болезни. Морфологические изменения стенки артерий и являются постелью для отложений солей извести. Последние представляются как бы поздней фазой атеросклеротических изменений, хотя таковые, как показал Жосю, и являются довольно ранним проявлением сосудистых изменений. Так, отложения извести обнаруживаются микрохимически и в участках артериальной стенки с очень малыми, едва заметными патологическими изменениями в мышечной и эластической ткани. Нередко отложения извести обнаруживаются и в атероматозных скоплениях (Н. Н. Аничков).
Таким образом, обызвествления стенок артерий являются местным процессом, в основе которого лежат морфологически-дегенеративные изменения тканей.
Мы вообще не встречали обызвествлений сосудов при процессах в организме, сопровождающихся перенасыщением крови солями извести, например, при паратиреоидизиме, остеомаляции. Только в редких случаях при нарушенном известковом обмене, например при инфантильном артериосклерозе, гипервитаминозе D и др., наблюдаются обызвествления артерий, но при этом первично выступают изменения в сосудах - дисорганизация внутренней эластической оболочки. Отложения солей извести иногда достигают такой выраженной степени, что обызвествленные артерии представляются плотными, бугристыми даже на ощупь.
Обызвествление в стенках артерий часто переходит в окостенения. Менкеберг и Ромер находили при артериосклерозе в 10% случаев образование кости в сосудах. Возникновение кости происходит по периферии обызвествления, где появляются костные трабекулы, костномозговая ткань. Наряду с костной тканью возникает и хрящевая путем метаплазии из соединительной ткани. В некоторых случаях и кость образуется путем прямой метаплазии из соединительной ткани (Менкеберг). В средней оболочке стенки артерии более часто наблюдается образование кости, чем во внутренней. Костеобразование на почве обызвествления часто наблюдается в артериях нижней конечности - бедренных, большеберцовых - в аорте.
Костная ткань в сосудах имеет грубоволокнистую структуру, без гаверсовых систем. Отложение солей извести в сосудах представляется в виде или циркулярных, круговых, или пятнистых скоплений, поэтому и рентгеновская картина таковых бывает разной - в виде четких параллельных линий и испещрений, пятен, черточек.
Обызвествления артерий обычно не сопровождаются циркуляторными расстройствами, даже если существуют в течение ряда лет, так как они не вызывают значительных сужений просвета сосудов (Н. Н. Аничков, Гуйлер). Это объясняется характером морфологических изменений сосудов: атеросклеротические изменения в виде бляшек, выпячивающихся в просвет сосуда, уменьшают циркуляторный объем последнего, а диффузное равномерное обызвествление не вызывает такового.
Менкеберговский склероз артерий
Обызвествления в артериях, возникающие на почве атеросклеротических изменений, локализуются преимущественно во внутренней оболочке. Особняком стоят обызвествления артерий, локализующиеся в средней оболочке.
Менкеберг в 1903 г. описал в виде самостоятельного типа склероз сосудов, представляющийся в форме некротических изменений и распространенных обызвествлений средней оболочки артерий. При этом типе склероза изменений во внутренней оболочке не наблюдается или они выражены в незначительной степени. Такие обызвествления наиболее часто обнаруживаются в крупных и средних артериях таза и нижних конечностей. В артериях сердца, мозга их обычно не находят. Они не вызывают циркуляторных расстройств, так как склеротические изменения и отложения извести наблюдаются в сосудах сравнительно большого диаметра и не изменяют их просвета.
Менкеберговский тип склероза обычно наблюдается в возрасте 40 - 50 лет и не сочетается с гипертензией и другими заметными клиническими симптомами. Его обнаруживают случайно при рентгенологическом исследовании конечности или таза по какому-либо поводу. Обнаруженное у сравнительно молодого субъекта обызвествление сосудов вызывает понятную тревогу у врача, но дальнейшие наблюдения в продолжение многих лет говорят о доброкачественном характере склероза сосудов, не проявляющегося никакими сосудистыми расстройствами, артериосклеротическими симптомами. М. В. Шмидт считает обызвествление в средней оболочке артерий «почти физиологическим явлением», таким же, как и обызвествление хрящевой ткани. Ткань средней оболочки имеет большую склонность к обызвествлению.
Рентгеновская картина обызвествлений сосудов этого типа склероза весьма характерна: наблюдаются линейные параллельные тени. При сенильном атеросклеротическом обызвествлении рентгеновская картина представляется тенями в виде пятен неправильной формы в извилистых сосудах. При атероматозе происходит значительная деформация внутренней поверхности стенки артерий и отложение извести в форме каменистых бляшек. Отсюда пятнистый характер изображения обызвествлений сосудов. При менкеберговском склерозе известь негомогенным слоем кольцевидно располагается в средней оболочке артерии.
Микроскопические исследования показывают, что обызвествление возникает первоначально в центральной части средней оболочки, где заканчиваются разветвления vasa vasorum. Процесс обызвествления происходит в гладких мышечных волокнах, ему предшествуют различные дегенеративные изменения в них, например ожирение, гиалиновая дегенерация. Однако установлено также, что отложение извести происходит в виде мельчайших зернышек первоначально в интерестициальном веществе средней оболочки и на поверхности эластических волокон без того, чтобы в них были обнаружены предшествующие структурные изменения, какие могут быть открыты при микроскопических исследованиях.
При прогрессирующем выраженном обызвествлении в редких случаях во внутренней оболочке обнаруживаются реактивные изменения. Обычно же внутренняя и наружная оболочки не имеют заметных изменений. Гук и Ланге придают большое значение в происхождении обызвествления средней оболочки артерий лимфозастою, Менкеберг - недостаточному питанию стенки сосуда вследствие первичного заболевания vasa vasorum. Некоторые авторы относят причину обызвествлений сосудов к эндокринным расстройствам, расстройствам регуляции известкового обмена. Однако признаков такового не отмечается, уровень извести в крови в норме.
Менкеберговское обызвествление сосудов обычно не проявляется выраженными клиническими симптомами. Отмечается лишь усталость при долгой ходьбе. Оно встречается чаще, чем атеросклеротическое. Иногда эти обызвествления комбинируются, но никогда не отождествляются. Н. Н. Аничков указывает, что обе формы обызвествлений резко различаются между собой разной локализацией в оболочках, разным распространением в артериальной системе, разной гистологической картиной и разным значением для организма (рис. 95).
Рис. 95. Обызвествление подколенной и большеберцовых артерий у больного 40 лет. Характер обызвествления типичен для монкеберговского склероза.
Обызвествление аорты
Атеросклеротические изменения и обызвествления аорты в наиболее выраженном виде обнаруживаются ранее всего в дистальном ее отделе - в брюшной части, вблизи бифуркации. Однако в рентгеновской практике обызвествления брюшной аорты обнаруживаются все же нечасто, так как они отчетливо видны лишь на боковых снимках позвоночника, брюшной полости, которые производятся обычно ограниченно и лишь при специальных исследованиях. Более часто обнаруживаются обызвествления в дуге аорты, в области ее изгиба, в так называемом «клюве» аорты. Здесь известковые отложения в стенке аорты на снимке в тангенциальной проекции представляются в виде четкой плотной изогнутой полоски. Частота обнаружений обызвествлений аорты в «клюве» объясняется и условиями лучшей видимости даже сравнительно мало выраженных отложений солей извести, и многочисленными повседневными исследованиями органов грудной клетки, а следовательно, и аорты.
Обызвествления в более проксимальном отделе аорты, в восходящей части ее при атеросклерозе наблюдаются редко, но часто - при сифилитическом мезоаортите (рис. 96). На эту локализацию обызвествления аорты у больных сифилисом уже давно указывали многие авторы. Так, Джекман на основании секционных данных определял обызвествление восходящей части аорты у больных сифилитиков в 22,7% и только в 3,2% - у больных артериосклерозом, не страдающих .
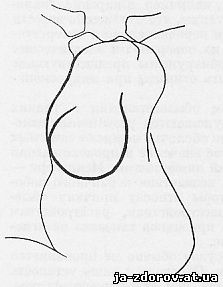
Рис. 96. Обызвествление восходящей части аорты при мезоортите.
Как известно, при сифилисе обычно наблюдаются специфические поражения аортальных клапанов, аортальной луковицы и начальной части аорты. Сифилитический аортит редко наблюдается за перешейком аорты. Поэтому обызвествления в восходящей части аорты, особенно вблизи ее начала, считаются характерными для сифилитического аортита. Такие обызвествления имеют диагностическое значение в пользу сифилиса даже при негативных серологических реакциях. Положительные серологические реакции при сифилитических сердечно-сосудистых поражениях наблюдаются только в 70 - 80% (Сидней и др.).
Обызвествления в восходящей части аорты у больных сифилисом представляются в разной форме - в виде линейных теней длиной в 1 - 2 см, более распространенных крошковидных теней, диффузно захватывающих стенку аорты. Чаще всего обызвествления обнаруживаются в расширенной аорте. Обызвествления аорты при сифилисе являются поздним признаком болезни, признаком давно и спокойно протекающего процесса.
Обызвествления грудной аорты атеросклеротического происхождения более часто возникают в дуге и нисходящей части. Первые обызвествления обычно видны в «клюве» аорты. В выраженных случаях наблюдаются более распространенные отложения извести в ее стенках в виде продолговатых теней, реже - пятнистых.
Обызвествления брюшной аорты иногда обнаруживаются на снимках, произведенных в прямой проекции, в виде параллельных полос, расположенных на телах поясничных позвонков несколько влево от средней линии. Но более отчетливо они представляются на снимке, произведенном в боковой проекции, в виде тени, проходящей спереди позвоночника. На таком снимке нередко видны обызвествления в области бифуркации и начальных отделов общих подвздошных артерий (рис. 97, 98). Обызвествления брюшной аорты редко представляются в виде линейных теней, и чаще - в виде продолговатых прерывающихся или же расположенных цепочкой пятен.
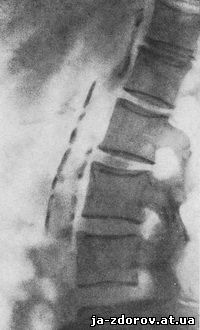
Рис. 97. Обызвествление брюшной аорты. Тень обызвествления в виде параллельных полос.
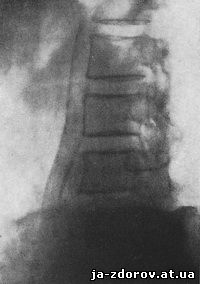
Рис. 98. Обызвествление брюшной аорты. Полосовидный тип обызвествления. Видна бифуркация аорты.
Можно различать два типа обызвествлений брюшной аорты: в виде гомогенных полосовидных, параллельно расположенных теней, в виде крошковидных пятнистых теней.
Гомогенные полосовидные тени показывают толщину сосуда, его форму. При аневризме утрачивается параллельность расположения теней, видны тени выпуклых очертаний обызвествленной стенки. Крошковидные тени встречаются более редко. Их можно принять за обызвествления мезентериальных лимфатических узлов. Однако расположение этих теней по позвоночнику (на прямом снимке) и группировка их по прямой линии у передних краев тел позвонков (на боковом снимке) заставляют отнести их к аорте.
В рентгеновской практике обызвествления брюшной аорты встречаются как случайные находки при рентгенографии брюшной полости у пожилых людей. В некоторых случаях при этом отмечаются и клинические симптомы. Так, Ю. 1Л. Аркуссий наблюдал при обызвествлениях брюшной аорты ряд клинических признаков - резкую боль в пояснице, невозможность длительной ходьбы или сидения, систолический шум при выслушивании легко сжатой брюшной аорты.
Обызвествление венечных артерий сердца
Венечные артерии сердца часто поражаются атеросклеротическим процессом. На внутренней поверхности их стенок возникают беловатые или желтоватые бляшки и последующие склеротические изменения, что приводит к утолщению внутренней оболочки и сужению просвета сосудов, иногда до полной облитерации. Только благодаря широкому анастомозированию сосудов поддерживается удовлетворительное кровоснабжение сердца.
Венечные артерии часто обызвествляются и иногда в такой степени, что выступают под эндокардом в виде плотных полукаменистых тяжей (А. И. Абрикосов) (рис. 99). Рентгенологически обызвествления венечных артерий представляются полосовидными или пятнистыми тенями главным образом в стволе сосуда и в крупных его ветвях.
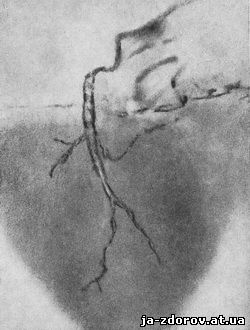
Рис. 99. Обызвествление венечной артерии (анатомический препарат).
Однако такие обызвествления сосудов сердца чрезвычайно трудно обнаруживаются при рентгенологическом исследовании, почему и случаи распознавания их в рентгеновской практике являются примерами казуистики. Сравнительно небольшие по величине и плотности тени обызвествлений неотчетливо улавливаются на экране в движущемся органе - сердце, неотчетливо представляются и на рентгеновской пленке.
Диагностика таких обызвествлений возможна лишь при целеустремленной, тонкой рентгеноскопии, в лучших технических условиях, при рентгенографии с весьма кратковременной экспозицией. А. Е. Плутенко, В. П. Демихов, Г. И. Цуренко обнаруживали обызвествления венечных артерий при рентгеноскопии на острофокусной трубке с решеткой Лисгольма, при совершеннейшей адаптации и при рентгенографии с техническими условиями: напряжение 67 - 87 kV, сила тока 40 mA, экспозиция 0,1 - 0,15 секунды.
Обызвествления венечных артерий в исследованиях этих авторов представлялись в типичной картине: в тенях в виде «птичьей лапки» (А. Е. Плутенко и др.), проецирующихся главным образом у основания сердца, но в разных его отделах в зависимости от обызвествления сосуда и положения исследуемого. Так, при обызвествлении главного ствола левой венечной артерии тень проецируется при исследовании в переднем положении в левой трети основания сердца - на 5, 6 - 7 грудном позвонках, при исследовании в левом косом положении - в задней трети, в левом боковом - в средней трети основания сердца. Тень обызвествления правой венечной артерии проецируется несколько ниже, чем левой. В переднем положении она видна в правой трети, в переднелевом - в средней трети, в левом боковом - в передней трети основания сердца. (А. Е. Плутенко и др.).
В литературе имеются единичные сообщения об обнаружении в клинической практике обызвествлений венечных артерий (Возика и Зосман; Снеллен и Наута; А. Е. Плутенко, Пайк, Симонс, Геббе; А. Е. Плутенко, В. П. Демихов, Г. И. Цуренко). А. Е. Плутенко и др. на основании разработанной ими методики исследования выявляют такие обызвествления уже нередко.
Обызвествление артерий органов брюшной полости
Обызвествления артерий органов брюшной полости обнаруживаются в рентгеновской практике не так часто. На рентгенограммах они представляются в виде характерных теней - параллельных полосок, колец, запятых в зависимости от проекции сосуда.
В литературе описаны обызвествления многих артерий брюшной полости - утробной, мезентериальных, селезеночной и др. Наиболее часто обызвествления обнаруживаются в ветвях утробной артерии, особенно в tripus Halleri, может быть, потому, что они, проецируясь на фоне газа в толстой кишке, отчетливее представляются на рентгенограмме.
Обызвествления артерий брюшной полости часто обнаруживаются в сочетании с их аневризматическими расширениями. Особенно часто наблюдаются обызвествления в крупных артериях малого таза - подчревных и подвздошных. Мы часто обнаруживали такие обызвествления при исследовании мочевого тракта, костей таза у людей в возрасте 50 лет и старше, причем без наличия таковых в других артериях.
На основании собственных наблюдений мы приходим к выводу, что крупные артерии малого таза, особенно подчревные, подвергаются обызвествлениям ранее других артерий. Они представляются характерными тенями в малом тазу у безымянной линии и крестцово-подвздошного сочленения, симметрично расположенными.
Обызвествления артерий конечностей
Обызвествления артерий наблюдаются в нижних конечностях несравненно чаще, чем в верхних. Особенно часто они обнаруживаются в артериях бедренной, глубокой бедренной, окружающей бедренную кость и большеберцовой. Менкеберг среди обнаруженных им 55 случаев первичного обызвествления артерий в 51 случае отмечает таковое в бедренной, в 36 - в большеберцовой и в 21 - в лучевой артерии. Ланге в своих исследованиях отмечает еще большую преимущественную частоту обызвествлений артерий нижних конечностей. Он определяет обызвествления в средней оболочке бедренной артерии в 97%, в задней большеберцовой - в 83%, в плечевой - только в 2%.
Обызвествления бедренной артерии наблюдаются более часто в нижних двух третях ее. Некоторые авторы считают, что обызвествление бедренной артерии не наблюдается под пупартовой связкой и в подколенной артерии (Ланге определяет обызвествление последней в 9%), объясняя это влиянием постоянного механического воздействия (сгибания, разгибания). В наших наблюдениях обызвествления подколенной артерии встречаются довольно часто, но в бедренной артерии в области пупартовой связки они действительно почти не отмечались.
Атеросклеротические изменения в артериях нижних конечностей проявляются типичными морфологическими изменениями - отложением липоидов, разрастанием соединительной ткани в средней и внутренней оболочках и обызвествлением. Обызвествления артерий нижних конечностей часто представляют менкеберговский тип склероза, особенно если они наблюдаются у субъектов не особенно пожилого возраста. Обызвествления в артериях нижних конечностей часто обнаруживаются у больных диабетом (Зосман).
Обызвествление артерий при так называемом инфантильном артериосклерозе
Обызвествление артерий иногда встречается в детском возрасте при так называемом инфантильном артериосклерозе. Таких обызвествлений артерий в литературе описано немало - свыше 40 случаев (Фаррер, Гупер, Фильд, Брукс, Пендерграсс, Винс, Марин и др.).
Обызвествления артерий при инфантильном склерозе возникают при расстройстве фосфорного и известкового обмена, наблюдаемого при почечных страданиях, гиперпаратироидизме, интоксикации витамином D и других метаболических изменениях. В некоторых случаях
этиология склероза и обызвествлений остается неизвестной.
Обызвествлению обычно предшествуют морфологические изменения - склероз артерий. Артерии представляются извитыми. В интиме имеет место значительная фибробластическая пролиферация, суживающая просвет сосудов вплоть до облитерации. Во внутренней эластической оболочке стенки артерии отмечаются дегенеративные изменения и отложения в ее наружном слое известковых солей. Липоидного депозита, наблюдаемого обычно при атеросклерозе взрослых и играющего значительную роль в его патогенезе, не бывает. Обызвествления обнаруживаются главным образом в артериях коронарных сердца, внутренних органов брюшной и грудной полости, конечностей. В артериях головного мозга изменения не обнаруживаются.
Клиническая картина складывается из симптомов гипертензии, гипертрофии сердца, нарушений циркуляции вследствие окклюзионных явлений в сосудистой сети. Прогноз плохой, смерть обычно наступает в результате кровоизлияния в мозг.
Обызвествление в облитерированном боталловом протоке
В облитерированном боталловом протоке иногда возникают дегенеративные изменения, приводящие к обызвествлению. Егер и Уолленмен при патологоанатомическом изучении обнаружили в области концов артериального протока (у легочной артерии и у аорты) утолщение внутренней оболочки, атероматозные бляшки при отсутствии их в других сосудах, а в тканях облитерированного протока - гиалинизацию, отложение солей извести и развитие хрящевой ткани. Чайлд и Мекензи изучили случай обызвествления артериального протока у 9-месячного ребенка на утопсии, что и дало им возможность распознавать такие обызвествления у живых людей. Авторы описали такие обызвествления у 3 детей в возрасте 2 лет, распознанные при рентгенологическом исследовании.
Обызвествления в боталловом протоке представляются на рентгенограмме небольшими продолговатыми тенями величиной около 1 см, локализующимися (на прямой рентгенограмме) у левого края позвоночника против четвертого межреберья, слева у тени бифуркации трахеи. В 1-м косом положении тень обызвествления проецируется в тени крупных сосудов, приблизительно в четвертом межреберье.
Рентгеновская диагностика таких обызвествлений трудна вследствие малых размеров тени и ее пульсаторной подвижности. Авторы рекомендуют производить сверхпенетрирующие снимки грудной клетки с короткой экспозицией.
Эти обызвествления нужно отличать от обызвествлений туберкулезного происхождения. Последние обычно сочетаются с легочными проявлениями, увеличенными лимфатическими узлами в корне легкого и исключительно редко встречаются у детей в возрасте до 1 года.




